甲状腺全切术对分化型甲状腺癌的治疗效果及对患者血清学指标及预后的影响
2020-09-15杨旭辉戴军胡靖秋石灿灿
杨旭辉,戴军#,胡靖秋,石灿灿
1华中科技大学同济医学院附属梨园医院普通外科,武汉 430077
2湖北省襄阳市中医医院药学部,湖北襄阳441000
3武汉长动医院外科,武汉430000
甲状腺癌发病率占所有恶性肿瘤的1.0%~5.0%,包括分化型与未分化型,其中分化型甲状腺癌占比较大,且由于患者早期临床表现无明显特异性,误诊率较高[1-2]。但分化型甲状腺癌组织分化程度较高,恶性程度较低,患者普遍预后良好,但依旧不能忽略患者复发与死亡情况[3]。手术是分化型甲状腺癌的主要治疗手段,甲状腺全切术可以彻底清除病灶,有效降低术后复发率,但会导致甲状腺功能部分丧失,对患者形成一定不良影响[4]。目前,临床对于分化型甲状腺癌手术切除范围依旧存在较大争议。因此,本研究探讨甲状腺全切术治疗分化型甲状腺癌患者的临床疗效,及其对患者血清学指标和预后情况的影响,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年1月至2018年1月华中科技大学同济医学院附属梨园医院收治的分化型甲状腺癌患者。纳入标准:①符合甲状腺癌的诊断标准[5];②均经穿刺活检确诊为分化型甲状腺癌;③初次治疗;④年龄>20岁。排除标准:①合并肝、肾功能异常;②合并严重低钙血症、骨质疏松或其他原发性恶性肿瘤;③合并未分化甲状腺癌、肿瘤细胞颈部淋巴结转移或其他甲状腺疾病;④肿瘤病灶与颈部大血管、器官相黏连或既往头颈部、甲状腺手术治疗史;⑤术前出现声音嘶哑或声带固定;⑥存在精神疾病,依从性差;⑦妊娠期或哺乳期妇女。根据纳入和排除标准,本研究共纳入76例分化型甲状腺癌患者,依据治疗方式的不同分为观察组(n=40)和对照组(n=36),观察组患者接受甲状腺全切术治疗,对照组患者接受甲状腺近全切除术治疗。观察组中男15例,女25例;年龄22~71岁,平均(41.10±11.35)岁;病程6个月~11.7年,平均(5.18±2.50)年;肿瘤部位:单侧24例,双侧16例;病理类型:乳头状腺癌28例,滤泡状癌12例;肿瘤直径:>1 cm 25例,≤1 cm 15例。对照组中男13例,女23例;年龄21~71岁,平均(44.25±9.24)岁;病程5个月~10.8年,平均(5.22±2.43)年;肿瘤部位:单侧25例,双侧11例;病理类型:乳头状腺癌25例,滤泡状癌11例;肿瘤直径:>1 cm 21例,≤1 cm 15例。两组患者性别、年龄和病程等临床特征比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
对照组患者接受甲状腺近全切术治疗,患者仰卧位,常规消毒铺巾,颈丛麻醉。在患者胸骨2~3 cm皮肤横纹处做一长约4~5 cm的弧形切口,充分暴露甲状腺组织;分开悬韧带,结扎甲状腺上级血管,并切断甲状腺中、下级静脉。然后向内牵拉甲状腺腺叶,切断甲状腺的上级血管并结扎;切除患者甲状腺腺叶、峡部的甲状腺,并清理剩余腺体组织。止血缝合、妥当放置引流管后,逐层缝合关闭切口。
观察组患者接受甲状腺全切术,患者仰卧位,常规颈部消毒铺巾,采取颈丛麻醉或全身麻醉。在胸骨上方2横指位置做切口,充分暴露甲状腺,并有效切除腺叶、狭部腺叶、侧腺叶,切除方式同对照组。切除期间注意保护喉返神经,避免喉返神经损伤。保留患者喉返神经周边及甲状腺周边组织,彻底缝合止血后,逐层缝合关闭切口。
两组患者围手术期均密切监测生命体征,术后定期复查甲状腺功能,积极预防感染。
1.3 观察指标和评估标准
①依据《甲状腺疾病防治指导》[6]中的相关标准,记录两组患者的临床症状恢复时间和住院时间,比较两组患者的临床疗效:显效,治疗后临床症状完全消失,且未发生并发症;有效:治疗后临床症状明显减轻,且未出现并发症;无效:治疗后临床症状无明显改善,甚至加重。临床总有效率(%)=(显效+有效)例数/总例数×100%。②手术前、手术后3天,抽取两组患者静脉血3 ml,抗凝分离血清后,采用甲状旁腺激素试剂盒检测两组患者血清甲状旁腺激素(parathyroid hormone,PTH)水平,采用钙测定试剂盒检测血清钙离子含量。③手术前后,抽取两组患者空腹静脉血5 ml,抗凝离心后,采用全自动酶标仪,酶联免疫吸附测定(enzyme-linked immunosorbent assay,ELISA)检测两组患者的血清学指标,包括肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)、白细胞介素-6(interleukin-6,IL-6)、半乳糖凝集素-3(galectin-3,Gal-3)及血管内皮生长因子(vascular endothelial growth factor,VEGF)水平。④随访1年,采用超声、计算机断层扫描(CT)等检查患者复发、转移情况,比较两组患者生存率及并发症发生情况。
1.4 统计学方法
采用SPSS 18.0软件对所有数据进行统计分析,正态分布计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料以例数和率(%)表示,组间比较采用χ2检验;以P<0.05为差异有统计学意义。
2 结果
2.1 临床疗效的比较
治疗后,观察组患者临床总有效率为92.5%(37/40),明显高于对照组患者的66.67%(24/36),差异有统计学意义(χ2=7.982,P<0.01)(表1)。观察组患者症状控制时间为(7.62±1.81)d,明显短于对照组患者的(13.39±1.42)d,差异有统计学意义(t=15.341,P=0.000);观察组患者的平均住院时间(11.92±2.85)d,明显短于对照组的(19.08±4.31)d,差异有统计学意义(t=8.622,P=0.000)。

表1 两组患者的临床疗效[n(%)]
2.2 血钙、PTH 水平的比较
手术前,两组患者血钙、PTH水平比较,差异均无统计学意义(P>0.05)。手术后3天,两组患者血钙、PTH水平均低于本组治疗前,且观察组患者血钙、PTH水平均低于对照组患者,差异均有统计学意义(P<0.05)。(表2)
表2 治疗前后两组患者血钙、PTH水平的比较(±s)

表2 治疗前后两组患者血钙、PTH水平的比较(±s)
注:a与本组手术前比较,P<0.05;b与对照组手术后3天比较,P<0.05
指标血钙(mmol/L)PTH(pg/ml)时间手术前手术后3天手术前手术后3天观察组(n=40)2.42±0.10 1.05±0.02a b 19.83±0.14 9.25±0.11a b对照组(n=36)2.44±0.11 2.26±0.10a 19.83±0.15 17.61±0.24a
2.3 血清炎性因子的比较
手术前,两组患者血清 TNF-α、IL-6、Gal-3、VEGF水平比较,差异均无统计学意义(P>0.05)。手术后3天,两组患者血清TNF-α、IL-6、Gal-3、VEGF水平均低于本组治疗前(P<0.05),且观察组患者血清TNF-α、IL-6、Gal-3、VEGF水平均低于对照组患者,差异均有统计学意义(P<0.05)。(表 3)
表3 治疗前后两组患者血清炎性因子的比较(±s)
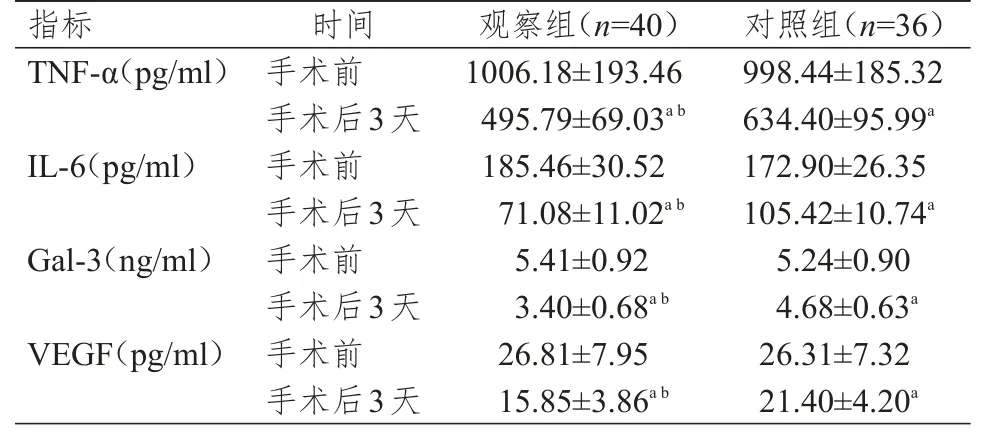
表3 治疗前后两组患者血清炎性因子的比较(±s)
注:a与本组手术前比较,P<0.05;b与对照组手术后3天比较,P<0.05
指标时间观察组(n=4 0)对照组(n=3 6)
2.4 预后情况的比较
随访1年,观察组患者复发率明显低于对照组患者,差异有统计学意义(P<0.01);但两组患者转移率、生存率、并发症发生率比较,差异均无统计学意义(P>0.05)。(表4)
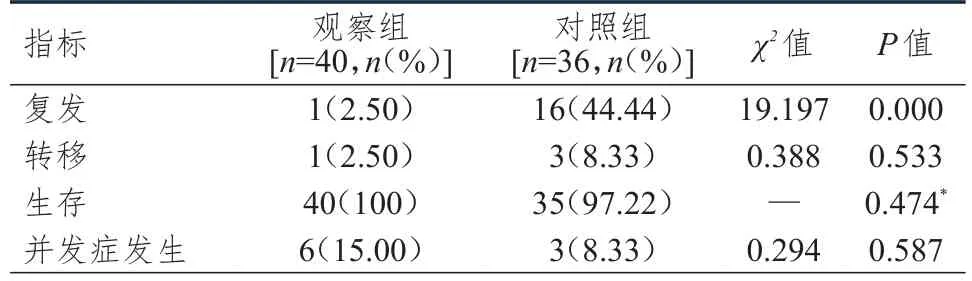
表4 两组患者复发、转移、生存及术后并发症发生情况
3 讨论
甲状腺癌是临床常见的恶性肿瘤之一,其发病率以6%的增幅逐年升高[7],其发病机制复杂,与缺碘、高碘饮食,雌激素过高等息息相关,主要表现为颈部淋巴结肿大、声音嘶哑、发音困难、咳嗽咳血及全身疼痛等症状[8-9]。分化型甲状腺癌占所有甲状腺癌的90.0%以上[10],手术是分化型甲状腺癌的主要治疗方式,但术中清扫患者淋巴结时,组织切除操作等可能会损伤患者甲状旁腺功能,手术切除范围存在争议。60.0%的甲状腺癌患者的病灶位于双侧,甲状腺近全切手术无法做到彻底清除病灶,容易遗留肿瘤组织,患者术后复发率较高,不得不接受二次手术,增加了二次手术风险[11]。甲状腺全切术可以彻底清除病灶及潜在腺体内的转移灶,有效减少病灶残留,降低术后复发率,提高生存率,避免二次手术给患者带来的伤害,但可导致患者甲状腺功能丧失等不良影响。本研究比较甲状腺全切手术与甲状腺近全切术在分化型甲状腺癌中的应用,结果发现,观察组患者的临床总有效率高于对照组患者;症状控制时间、平均住院时间均明显短于对照组患者,表明甲状腺全切手术能更有效地改善分化型甲状腺癌患者临床症状,有助于患者术后恢复。
PTH是由甲状旁腺主细胞合成、分泌的单链多肽激素,是甲状旁腺疾病诊断的重要指标,可促使骨钙溶解释放入血,导致血磷、血钙水平升高;但PTH的半衰期短,对甲状旁腺的损伤十分敏感,机体PTH含量持续降低时,则极易引起甲状腺术后低钙血症、甲状旁腺功能减退等,是临床鉴别高钙血症、低钙血症最关键的指标[12]。本研究结果显示,术后第1、3天,观察组患者术后血钙、PTH值均低于本组术前和对照组患者,与王建宏等[13]对71例甲状腺全切术对分化型甲状腺癌患者的PTH、血钙水平影响的研究结果相近。表明甲状腺全切术对分化型甲状腺癌患者甲状旁腺功能影响较大,患者术后需注意低血钙症等并发症的发生,及时做好防治准备。
TNF-α能促进肿瘤细胞的发生发展,与VEGF的表达关系密切;而VEGF可促进淋巴管生成,促进淋巴转移,随患者病情加重而升高;IL-6与肿瘤的发生发展关系密切,Gal-3可促进血管生成,促进肿瘤发生、转移[14]。刘庆等[15]比较甲状腺全切术及甲状腺近全切术对90例分化型甲状腺癌患者血清炎性因子水平的影响,结果发现,甲状腺全切术患者术后血清TNF-α、IL-6、Gal-3、VEGF水平均明显低于对照组患者。本研究结果显示,术后,观察组患者血清TNF-α、IL-6、VEGF、Gal-3水平明显低于对照组患者,与上述研究结果一致。表明甲状腺全切术更有助于降低分化型甲状腺癌患者的炎性因子水平,在对抑制肿瘤发生、转移,降低病情严重程度上具有积极意义。此外,相关研究显示,甲状腺全切术有利于术后甲状腺球蛋白的检测,有助于观察患者术后复发、转移情况,并有助于促进放射性碘对病灶的作用,能有效降低肿瘤细胞肺部转移率和病死率[16]。因此,本研究对两组患者进行了为期1年的随访,结果显示,观察组患者随访1年的复发率明显低于对照组,但两组患者的转移率、生存率及并发症发生率均无明显差异。表明甲状腺全切术有助于减少患者术后复发与转移,且患者的生存率较高;但由于甲状腺全切术实际上为一种致残手术,会导致患者甲状腺功能完全丧失,需更要关注患者术后并发症的发生情况。
综上所述,甲状腺全切术治疗分化型甲状腺癌疗效显著,可有效降低复发率,降低炎性因子水平,对改善患者的预后意义重大。但甲状腺全切术可能造成低钙血症等多种并发症,在危险性较低或无需进行放射治疗的患者中需谨慎使用。
