食管癌放疗致放射性肺损伤的高危因素分析与预防策略探讨
2020-09-07殷丽雅
殷丽雅
食管癌多表现为进行性咽下困难,早中期以手术治疗为主,配合放化疗。调强放疗虽然能够在充分保护重要器官基础上进行精准照射治疗,但受靶区勾画、肺部照射剂量等影响,部分患者放疗期间会发生放射性肺损伤,可能因此中断放疗,影响食管癌预后[1-2]。既往对放射性肺损伤的危险因素研究集中于放射剂量学、靶区勾画等,但即使在食管癌容积弧形调强放疗、三维适形放疗技术获得大幅进步的基础上,仍有食管癌放疗致放射性肺损伤的报道[3-4]。为进一步明确放射性肺损伤的非物理学因素,提升食管癌放疗患者肺损伤防护措施,本研究分析食管癌放疗致放射性肺损伤的高危因素,探讨针对性预防策略,现报道如下。
1 资料与方法
1.1 临床资料 纳入标准[5]:经病理、影像诊断确诊为中下段食管癌;患者均接受放射治疗;无其他器官恶性肿瘤;首次接受放疗;卡氏评分(KPS)>60分;临床资料完整,患者对本次调查知情。排除标准:合并严重肺部感染、FEV1占预计值百分比(FEV1%)<50%;具有精神疾病;合并心脏病、脑血管疾病等其他严重疾病。选择2017年4月至2019年4月我院100例食管癌放疗患者为研究对象,根据有无放射性肺损伤设为观察组72例与对照组28例。对照组:KPS评分>80分11例,KPS评分60~80分17例;肿瘤分期:Ⅱ期5例,Ⅲ期10例,Ⅳ期13例;合并肺部疾病12例;合并糖尿病10例;营养不良14例;年龄36~78岁,平均(64.33±4.93)岁;吸烟史12例;同步化疗17例。观察组:KPS评分>80分52例, 60~80分20例;肿瘤分期:Ⅱ期34例,Ⅲ期26例,Ⅳ期12例;合并肺部疾病20例;合并糖尿病20例;营养不良27例;年龄36~78岁,平均(56.87±4.93)岁;吸烟史19例;同步化疗34例。两组上述临床资料比较差异具有统计学意义(P<0.05)。
1.2 方法 参照美国放射肿瘤治疗协作组(RTO)[6]放射性肺损伤标准分为4级,1 级:轻微咳嗽或劳作期间发生呼吸困难;2级:持续中度咳嗽,轻微体力活动即发生呼吸困难,需药物止咳;3级:咳嗽严重,药物止咳仍无缓解,影像检查确诊有急性肺部病灶,需予以激素、吸氧治疗等;4 级:具有3级情况,需辅助通气或持续吸氧。以2级以上为本研究放射性肺损伤判定标准。
1.3 统计学处理 采用SPSS 19.00统计学软件,计数资料比较采用χ2检验,食管癌放疗致放射性肺损伤的独立危险因素采用多因素logistic回归分析。检验水准α=0.05。
2 结 果
2.1 食管癌放疗致放射性肺损伤多因素回归分析变量赋值表(表1)

表1 食管癌放疗致放射性肺损伤多因素分析变量赋值表
2.2 食管癌放疗致放射性肺损伤独立危险因素的多因素logstics回归分析 本组100例食管癌放疗患者放射性肺损伤发生28例,其中,2级14例,3级10例,4级4例。以有无放射性肺损伤为因变量,差异具有统计学意义的一般资料为自变量进行多因素logistic回归分析。KPS评分60~80分、肿瘤分期Ⅳ期、合并肺部疾病、合并糖尿病、营养不良是食管癌放疗致放射性肺损伤的高危因素(P<0.05),见表2。
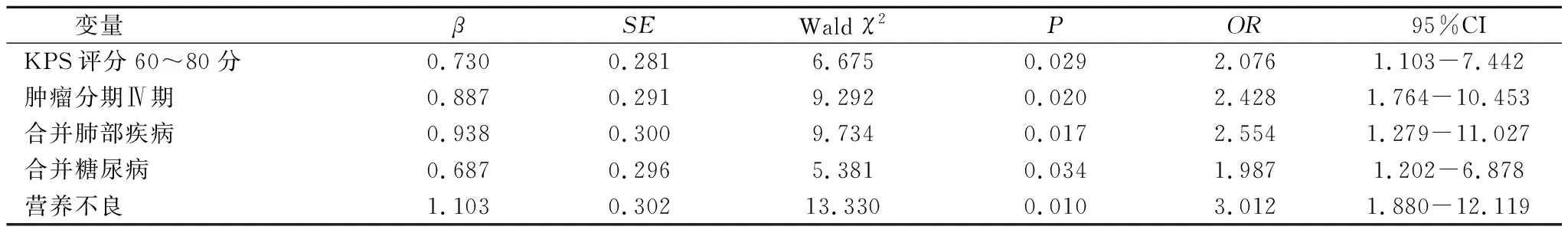
表2 食管癌放疗致放射性肺损伤多因素logstics回归分析
3 讨 论
随着食管癌放疗技术进步,其疗效提升的同时,安全性也越来越高,但中下段食管癌靠近肺部,加之肺组织属于放射敏感性器官,因此食管癌放疗者仍有较高的放射性肺损伤发生风险[7]。本组发生率为28.00%,与王立平等[8]报道12.34%~34.33%发生率相一致,以2~3级轻中度肺损伤为主。其中部分4级患者因严重呼吸困难而不得不大幅降低放射剂量,甚至因不耐受而提前停止放疗,如何有效预测以及防治放射性肺损伤已成为食管癌放疗的重要护理任务之一。
KPS评分<80分的患者生活自理情况不容乐观,部分患者无法维持正常生活能力,KPS评分越低,提示机体免疫能力、营养水平均较低下,无法耐受放疗副作用,放射性肺损伤风险增加[9]。营养不良与KPS评分低下对放射性肺损伤的影响大致相同,放疗导致进食困难、代谢紊乱,诱发营养不良,营养不良导致肺组织放射耐受度降低,出现恶性循环。因此,针对食管癌放疗患者,可依据营养风险筛查2002(NRS 2002)进行评估,对于营养风险较高、功能状态较差者及早给予科学营养管理。例如,参照Mifflin公式,即30 kcal(1 kcal=4.186 kJ)×体重(kg),计算目标能量与蛋白质摄入量[10]。每2周严格按照NRS 2002量表及患者主管整体评估(PG-SGA)量表进行评估。NRS 2002≥3分,营养护士调整营养供给;PG-SGA评分≥4分,通知主管医师重新制定营养方案[10]。
肿瘤分期Ⅳ期时肿瘤体积较大,手术切除效果较差,此时以姑息放疗为主,患者身体机能低下,加之靶区面积增加,肺损伤风险上升[11],对Ⅳ期患者,以四野 +三野照射为主,尽可能降低接受照射的肺组织的单位体积,从而降低肺损伤风险。同时,对于放射剂量较大者,可联合射频肿瘤热疗仪进行辅助热疗,有报道[13]称,42~45 ℃热疗能促进肺泡表面活性物质释放,肺泡表面张力下降,降低肺泡萎陷程度,提高肺顺应性;热疗还能促进肺部微循环,有助于炎性物质吸收,保护肺组织,促进损伤细胞修复。合并慢性阻塞性肺疾病(COPD)、哮喘等肺部疾病患者,肺组织长期遭受慢性炎症损伤,肺组织抵抗力及修复能力低下,放射性肺损伤风险更高[14]。术后需开展腹式呼吸、有氧训练等,以提高通气、肺换气肺功能;放疗后遵医嘱给予适量维生素C、糖皮质激素、抗氧化剂等雾化吸入,降低肺部氧自由基及炎症损伤[15]。合并糖尿病者,考虑血液的高糖状态加重肺微血管损伤,增加血管通透性,加重了放射野内组织的炎性渗出,因此肺损伤风险上升[16]。护理人员指导糖尿病患者每天记录“血糖日记”,了解血糖波动情况,以便严格控制血糖水平。
综上所述,食管癌放疗患者易发生放射性肺损伤,可根据KPS评分、肿瘤分期、合并肺部疾病等高危因素制定针对性预防策略,以降低放射性肺损伤的发生。
