肺炎支原体肺炎患儿MA耐药的危险因素分析及治疗建议
2020-09-06陈先平王娟洪岩张立胜
陈先平 王娟 洪岩 张立胜
肺炎支原体(Mycoplasma pneumoniae,MP)为儿童社区获得性肺炎的主要致病菌,MP肺炎约占社区获得性肺炎的50%[1],可致心血管系统、神经系统等并发症,大环内酯类抗生素(Macrolides antibiotics,MA)在较长一段时间内作为MP感染患者治疗的首选药物,但全球范围内分离到耐MA的MP菌株逐年增多[2],我国抗生素滥用情况严重,MP肺炎患儿MA耐药情况较为普遍,使得MP肺炎患儿的临床治愈成为难点,积极分析MP患儿MA耐药的危险因素,有较为现实的临床指导意义。国内外文献研究都已证实MP耐药的重要机制为23S rRNA编码基因2063/2064位发生A到G的点突变[3-4],陈煜等[5]的研究通过对比MA耐药、MA敏感患儿的临床特征差异,发现仅从单一项临床特征较难鉴别耐MA的MP感染,发热、高热时间延长以及血氧饱和度降低等对耐MA的MP感染或有一定提示作用,而关于MP肺炎患儿MA耐药危险因素的研究尚未涉及,本文选取168例MP肺炎患儿为研究对象,通过对比MA耐药组、MA敏感组,人口学特征、临床特征、实验室指标等,以分析MP肺炎患儿MA耐药的危险因素,旨在为MP肺炎患儿的治疗提供合理建议。
资料与方法
一、一般资料
选取2018年6月-2019年6月本市儿童医院呼吸科病房收治的MP肺炎患儿为对象。(1)纳入标准:年龄≤12岁;符合《诸福棠实用儿科学》[6]关于MP肺炎诊断标准;患儿家属自愿签署知情同意书;不存在其它病原菌感染。(2)排除标准:合并先天性心脏病、免疫系统疾病、闭塞性细支气管炎、反复呼吸道感染等;存在凝血功能异常或心肺功能障碍;重症肺炎病史未痊愈;合并心、肝、肾等脏器功能障碍。共纳入168例MP肺炎患儿,男78例、女90例,年龄1~12岁(6.12±1.08)岁。
二、方法
1 基础治疗:入组患儿每日静脉滴注10mg/kg阿奇霉素,辅以雾化和祛痰治疗,针对阿奇霉素无效且影像学检查示大片肺实变不张者,加支气管肺泡灌洗术治疗,针对持续高热病情进展较快伴CRP和乳酸脱氢酶(LDH)明显增高者,加用泼尼龙(1~2mg/kg/d)静脉滴注治疗,持续治疗5 d,对于持续存在严重肺内外并发症者,则联合丙种球蛋白治疗。
2 MP对MA的耐药分析:采集MP肺炎患儿的咽拭子标本,实时荧光定量PCR检测标本中23S rRNA编码基因第2063和2064的两个A、G位点的突变情况,其中23S rRNA编码基因2063/2064位发生A到G的点突变定义为MP对MA耐药[7],并依据耐药性检测结果分为MA耐药组、MA敏感组。
3 临床资料收集:收集入组患儿性别、年龄、呼吸道症状、肺外并发症、实验室指标[白细胞计数(WBC)、CRP、LDH、谷丙转氨酶(ALT)、中性粒细胞(NE)]、治疗方式、影像学改变、不规律用药次数等。
三、统计学处理

结 果
一、MP肺炎患儿MA耐药性分析
入组168例MP肺炎患儿,共65例对MA耐药,占38.69%(65/168),103例对MA敏感,占61.31%(103/168)。
二、不同人口学特征MP肺炎患儿的MA耐药性分析
MP肺炎患儿的MA耐药率在年龄分布、发病季节上存在明显的差异,结果显示学龄期MA耐药率、冬季MA耐药率显著高于同类其它(P<0.05)(见表1)。
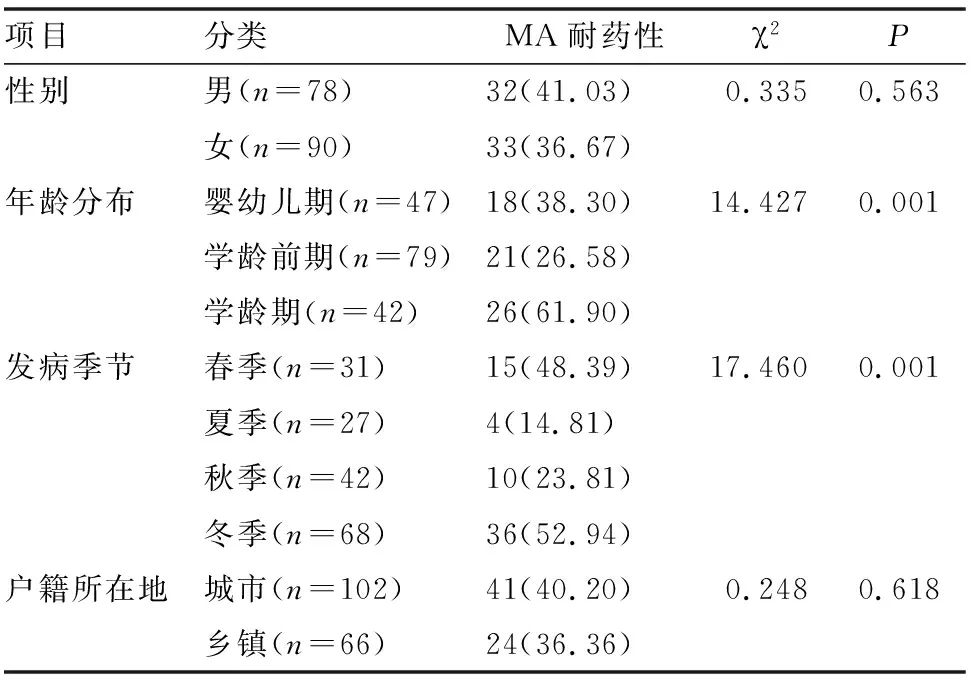
表1 不同人口学特征MP肺炎患儿的MA耐药性分析[n(%)]
三、MP肺炎患儿MA耐药的单因素分析
与MA敏感组相比,MA耐药组发热时间、高热时间明显长,而肺外并发症、治疗方式为单纯基础治疗、不规律用药次数≥4次占比明显高(P<0.05),两组其余资料比较差异不显著(P>0.05)(见表2)。
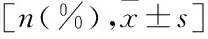
表2 MP肺炎患儿MA耐药的单因素分析
四、MP肺炎患儿MA耐药的多因素Logistic回归分析
以MP肺炎患儿是否有MA耐药性为应变量,以上述有差异的7个因素作为自变量进行赋值(年龄分布:学龄期=1、婴幼儿期、学龄前期=0;发病季节:冬春季=1、秋夏季=0;肺外并发症:有=1、无=0;治疗方式:单纯基础治疗=1、联合其他药物治疗=0;不规律用药次数、发热时间、高热时间以实际值为准),Logistic回归分析得出年龄分布、发病季节、肺外并发症、治疗方式、不规律用药次数是MP肺炎患儿MA耐药的危险因素(P<0.05),而发热时间、高热时间对MP肺炎患儿MA耐药影响不明显(P>0.05)(见表3)。
讨 论
自MA作为儿童肺炎首选药物治疗应用以来,全球范围内MP对MA耐药率呈逐年增长趋势,尤其亚洲地区更为明显,据统计日本MP耐药菌株感染率从2002年的0%升至2010年的60%[8],而2010年北京地区成人MP肺炎耐药率约为70%[9],MP对MA耐药趋势的流行使得MP肺炎尤其是MP肺炎患儿治疗方案的选择日益棘手;基于此,目前大量文献主要集中于MP对MA耐药机制的研究,如肖光文等[10]的研究证实MP耐药机制以靶位突变为主,闫超等[11]的文献发现MP耐药基因突变与MLVA分型的M4-5-7-2型间存在明显的相关性,耐药机制的研究或可为新型靶点药物的研制提供理论依据;而考虑MP肺炎患儿对MA耐药的影响因素众多,或可通过对其危险因素的分析,为此类患儿的临床治疗提供合理建议。
本次分析结果显示:入组168例MP肺炎患儿,38.69%的患儿对MA耐药,较文献报道的低,或与本次纳入样本量较少或近年来临床工作中加强了对MA耐药的防控有关;本次分析结果还显示MP肺炎患儿的MA耐药率在年龄分布、发病季节上存在明显的差异,表现为学龄期MA耐药率、冬春季MA耐药率显著高于同类其它,提示MP肺炎患儿的MA耐药趋势与年龄分布和发病季节密切相关,与归巧娣等[12]研究的结论大体上相符;而进一步Logistic回归分析结果发现,年龄分布、发病季节、肺外并发症、治疗方式、不规律用药次数是MP肺炎患儿MA耐药的危险因素,年龄分布为学龄期是增加MP肺炎患儿MA耐药率的危险因素,原因可能为学校儿童较为集中,出现交叉感染风险较高[13],此阶段患儿出现MA耐药的几率更大,提示需加强对学龄期MP肺炎患儿的MA耐药监测;冬春季MP肺炎发病易反复,长期反复治疗会增加MA耐药的现象,冬春季是否会增加MP肺炎患儿的MA感染率仍需进一步大样本量研究。治疗方式为单纯基础治疗会增加MA耐药的风险,是因为单纯基础治疗对患儿病情控制效果欠佳,久治难愈的同时增加了MA的耐药率;而不规律用药次数越多MA耐药率越高,有研究表明不规律用药是导致治疗失败以及耐药发生的重要原因[14],国外学者的研究也证实不规律用药是抗生素类药物出现耐药的关键因素[15],对于MP肺炎患儿,不规律用药不仅达不到治疗目的,且会增加MA耐药率,提示MP肺炎患儿治疗期间规律用药,是确保疗效和降低MA耐药的关键;此外本分析结果还发现,肺外并发症也是MA耐药的一个危险因素,存在肺外并发症MP肺炎患儿病情较为严重,出现MA耐药的风险高,具体原因尚需进一步研究证实,提示对于存在肺外并发症MP肺炎患儿需加强MA耐药的监测。上述陈煜等的研究发现MA耐药组的发热时间、高热时间较MA敏感组的显著长,本次分析结果也证实了此点,但MP肺炎患儿发热时间、高热时间并不是MA耐药的危险因素,与近期国外学者文献报告指出的MP肺炎患儿发热时间与是否耐药无关的结论大体相符[16]。
在治疗建议方面,尤其加强对学龄期/冬春季发病/存在肺外并发症的MP肺炎患儿MA耐药防控的重视,必要时指导患儿联合用药,强调用药期间规律用药的利弊,以期提高MP肺炎患儿治疗疗效的同时降低MA耐药率。
