慢性心力衰竭患者口服药物的不良反应及药学监护要点分析
2020-09-03张晓燕孙世龙张慧芝王娟张宏颖
张晓燕,孙世龙,张慧芝,王娟,张宏颖
(郑州市第二人民医院 a.药务科;b,神经内科;c.心内科,河南 郑州 450006)
慢性心力衰竭是各种心脏疾病的严重表现或晚期阶段,死亡率和再住院率居高不下。发达国家心力衰竭患病率为1.5%~2.0%,70岁及以上人群患病率≥10%[1]。慢性心力衰竭的治疗周期长,服用药物种类多,药物不良反应(adverse drug reaction,ADR)发生率高,而提高患者对药物的认识和依从性非常重要。临床药师每日参与临床查房,对慢性心力衰竭患者开展用药监护和用药宣教,积累了一定经验。本研究通过分析慢性心力衰竭患者住院期间口服药物发生的不良反应以及用药监护要点,查阅相关文献,以解决临床药师在用药监护过程中的实际问题。
1 资料与方法
1.1 研究资料来源选取2018年1月至2019年12月于郑州市第二人民医院心内科住院的慢性心力衰竭患者。纳入标准:(1)符合成人慢性心力衰竭的诊断标准[2],第一诊断为慢性心力衰竭,纽约心脏病协会(New York Heart Association,NYHA)心功能分级Ⅱ~Ⅳ级;(2)纳入慢性心力衰竭临床路径管理的住院患者。
1.2 研究方法临床药师参与心内科慢性心力衰竭患者住院期间的每日查房、医嘱审核、不合理用药干预、不良反应监护和预防、患者住院期间用药宣教和出院前用药宣教。对所有纳入研究的患者建立用药档案,按照统一制定的Excel表格记录患者住院期间病历信息,包括患者的基本信息(性别、年龄、心功能NYHA分级、伴随疾病等)、药物使用情况(药物名称、起始剂量、维持剂量、用药禁忌、不良反应发生情况及处理措施、出院带药情况等)、体征及相关检查指标(血压、心率、左心室射血分数、电解质、肝肾功能等)。
2 结果
2.1 一般资料入选患者420例,年龄47~95岁,平均(74.24±10.29)岁,60岁以上患者393例(93.57%)。心功能分级多为Ⅲ~Ⅳ级,占78.81%。36例(8.57%)合并1种疾病,117例(27.86%)合并2种疾病,129例(30.71%)合并3种疾病,138例(32.86%)合并4种及以上疾病。在合并疾病中,高血压(62.86%)、冠心病(50.71%)、高脂血症(49.76%)是出现频率最高的伴随疾病。见表1。

表1 420例慢性心力衰竭患者的一般资料(n,%)
2.2 主要服用药物在慢性心力衰竭的药物治疗中,利尿剂、醛固酮受体拮抗剂、血管紧张素转换酶抑制剂(angiotensin converting enzyme inhibitor,ACEI)、血管紧张素受体拮抗剂(angiotensin receptor blocker,ARB)、β受体阻滞剂、洋地黄苷类的使用率分别为89.29%(375/420)、87.14%(366/420)、27.14%(114/420)、33.57%(141/420)、55.71%(234/420)、55.71%(234/420)。各个药物的ADR发生情况见表2。
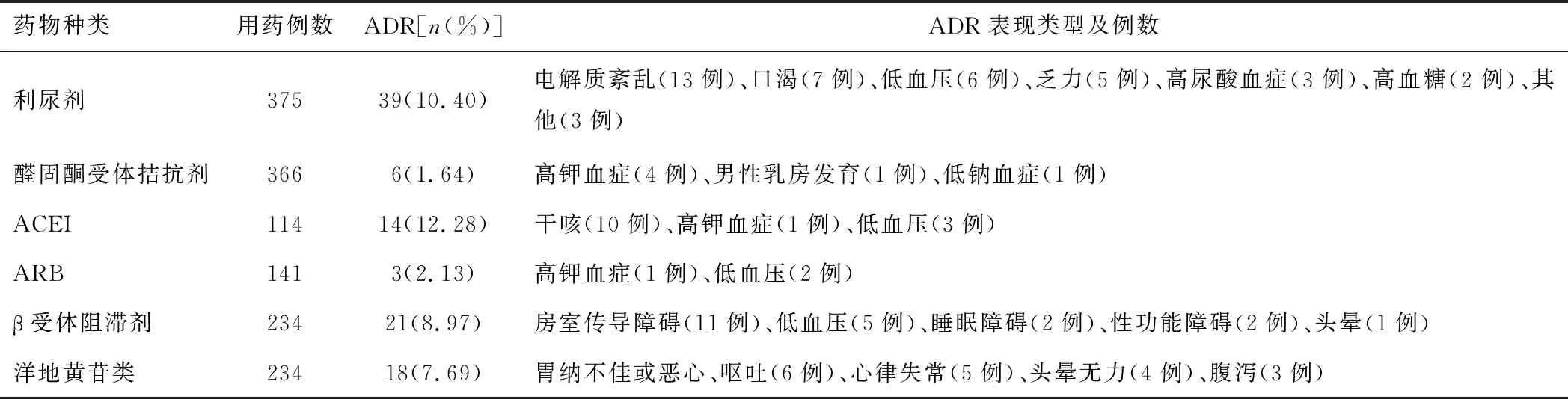
表2 慢性心力衰竭患者主要服用药物及ADR发生情况
3 讨论
本研究中,60岁以上患者占93.57%,63.57%的慢性心力衰竭患者合并3种及以上其他疾病。多病并存的老年人多重用药情况非常普遍。有文献报道用药数量与共病数量呈显著正相关[3]。随着处方数量的增多,潜在有临床意义的不良药物相互作用发生率也随之升高。本研究中,合并疾病出现频率最高的高血压、冠心病、高脂血症均是需要长期规范服用药物的疾病,对合并肾损伤的慢性心力衰竭患者需要考虑药物在特殊患者体内的药代动力学特征,调整药物治疗方案。合并糖尿病、心律失常、消化系统疾病等又是治疗慢性心力衰竭药物常见的不良反应和用药禁忌。因此,对于合并多种疾病的慢性心力衰竭患者有必要加强药学监护,开展药学宣教工作。
慢性心力衰竭是一种慢性、自发进展性疾病,需要终身使用药物治疗[4]。强心、利尿、扩血管是改善慢性心力衰竭患者症状的主要措施,ACEI/ARB、β受体阻滞剂、醛固酮受体拮抗剂是改善心力衰竭患者长期预后的“金三角”药物[4]。规范的药物治疗可改善慢性心力衰竭患者的临床症状,预防或逆转心脏重构,降低再住院率和病死率。临床药师进行用药监护和宣教的重点为药物的有效性、安全性和依从性,包括重点讲解药物的目的和效果、药物常见及严重不良反应,详细告知患者服药细节以确保用药依从性。
利尿剂是唯一能充分控制和有效消除慢性心力衰竭患者液体潴留的药物,是慢性心力衰竭标准治疗中必不可少的组成部分,需长期服用[4]。本研究中420例慢性心力衰竭患者的利尿剂使用率达89.29%。慢性心力衰竭患者住院期间一般先静脉使用利尿剂后序贯口服利尿剂。慢性心力衰竭急性期肠道淤血导致口服药物吸收差,待患者水钠潴留症状改善后调整为口服制剂,方便患者长期用药。需根据患者容量管理判断利尿剂是否足量,而体质量、尿量、液体净平衡能客观反映容量负荷的动态变化[5]。本研究中利尿剂的具体类型为呋塞米和托拉塞米。与呋塞米比较,托拉塞米的利尿作用更强,药效更持久,加上托拉塞米通过肝脏代谢,对肾脏的影响小,醛固酮拮抗作用更强,故对电解质的影响更小[6]。利尿剂的不良反应类型较多,本研究中利尿剂的不良反应多为电解质紊乱、口渴。这与利尿剂抑制髓袢升支管腔膜侧的Na+-K+-2Cl-共转运子的重吸收有关[7]。用药过程中应加强监测电解质。利尿后血容量下降及细胞外液容积减少导致尿酸经近曲小管的重吸收增加[8]。利尿剂会导致血尿酸升高,也会影响血糖。因此,对慢性心力衰竭合并糖尿病、高尿酸血症的患者使用利尿剂时更应加强与代谢相关的监测,定期检测血糖、血脂、血尿酸等指标。除此之外,需注意利尿剂对血压、听力等方面的影响。在疗效监测方面,每日体质量的变化是检验利尿剂效果和调整利尿剂剂量的最可靠的指标[4]。因此,临床医生常通过监测患者每天的尿量或出入量来判断利尿剂效果。每天摄入液体量一般宜在1.5 L以内,每天出入量负平衡约为0.5 L,若体质量在3 d内增加超过2 kg应及时增加利尿剂剂量。
在本研究中,有114例患者使用ACEI,141例患者使用ARB。目前多数有关慢性心力衰竭的指南优先推荐使用ACEI,仅在不能耐受时才建议换用ARB[4,9]。这是因为现有临床研究表明,ACEI在降低死亡风险方面优于ARB[10],可能的机制为ACEI在抑制肾素-血管紧张素系统(renin-angiotensin system,RAS)的同时,还发挥了缓激肽系统激活后的效应,如促进纤溶及抗血小板黏附、聚集等[11]。限制ACEI临床应用的主要原因是刺激性干咳,可延长观察周期。在应用ACEI一段时间后,初期的咳嗽反应可逐渐减弱、消失或可耐受。使用依那普利或培哚普利后咳嗽的发生率比卡托普利更高,而使用福辛普利后咳嗽的发生率较低[12]。患者不能耐受时可换用ARB。告知患者使用ARB时监测血压,血压不低于90/60 mmHg,用药后1周检测血钾和肾功能,如血钾>5.5 mmol·L-1或血肌酐水平升高>50%或265 μmol·L-1,应停用该药[13]。告知患者使用此类药物后还可能出现血管神经性水肿,发生率为0.1%~0.3%,多见于首次用药或用药24 h以内[14],危险性较大,若发生及时告知医生或药师。
在本研究中,β受体阻滞剂使用率为55.71%,与指南推荐的“病情相对稳定的HFrEF患者均应使用β受体阻滞剂”[9]不同。对伴有液体潴留、低心输出量的患者,在症状改善后出院前未及时使用β受体阻滞剂。分析原因可能为该类药物的应用时机为液体潴留改善后,而患者住院周期较短,导致出院前未及时使用β受体阻滞剂。慢性心力衰竭患者常伴有低血压、心动过缓,这也限制了β受体阻滞剂的使用。β受体阻滞剂所致各系统不良反应不仅与阻断β受体有关,还与患者的年龄、体质、用药时间、药物自身等因素存在相关性[15]。因此,对于年龄大、基础疾病较多的患者更应加强药学监护。β受体阻滞剂造成心血管系统的不良反应最多,具体表现为心动过缓、传导阻滞、交界性心律、窦性停搏等。神经系统不良反应如睡眠障碍、头晕的发生多与药物的脂溶性有关,患者不能耐受时可选择水脂双溶的比索洛尔替代脂溶性的美托洛尔[16]。β受体阻滞剂可抑制慢性心力衰竭时过度激活的交感神经,上调β肾上腺素能受体,改善心肌能量代谢[9]。患者使用此类药物时需控制血压不低于90/60 mmHg、每分钟静息心率降至60次左右。对于合并外周血管疾病或糖尿病的患者应选用受体选择性更高的比索洛尔或美托洛尔。告知患者坚持服药可降低再住院率,若需停药应缓慢减量,突然停药会使症状加重。
洋地黄苷类药物主要针对已使用规范药物治疗、射血分数≤45%且仍持续有症状的患者[4],故常作为治疗慢性心力衰竭的二线用药。本研究结果显示,洋地黄苷类药物的使用率为55.71%。地高辛在体内代谢的过程个体差异较大,治疗窗窄且疗效受多因素影响[17]。因此,对地高辛不良反应和疗效的药学监护尤为重要。临床医生通常会监测地高辛的血药浓度。地高辛在体内的药代动力学特征为二室分布模型,因此要求给药后至少6 h抽血才能真实反映地高辛的药理作用,控制地高辛血药浓度为0.5~2.0 μg·L-1[18]。老年人或肾功能受损者地高辛剂量减半。地高辛典型的不良反应主要有心脏毒性、神经系统症状及胃肠道反应等。在本研究中,需特别警惕心律失常(5例),尤其对合并电解质紊乱的患者。但很多患者的不良反应并不典型,如胃纳欠佳、恶心、呕吐、头晕无力等。地高辛可与多种药物发生相互作用。多种药物均可影响地高辛的安全性和疗效,如利尿剂可导致低血钾而增加毒性反应,螺内酯使地高辛在肠道的吸收增加40%,美托洛尔、比索洛尔抑制地高辛代谢,ACEI/ARB使地高辛血药浓度升高[19]。因此,在合并使用地高辛治疗时需适当调整药物剂量,进行血药浓度监测,加强对血压、心电图、电解质、肾功能等指标的监测。
慢性心力衰竭患者必须终身服药并且需要服用多种药物。临床药师通过开展在院患者的用药监护和用药宣教,指导患者正确服用药物,有助于提高用药依从性,减少不良反应的发生,从而降低再住院率和死亡率。临床药师在临床治疗团队中根据自己的专业知识,为公众提供直接、全面的药学服务,可以与医生的专业互补,从而促进临床药学服务的开展。
