磷酸盐尿性间叶组织肿瘤临床与影像学特点及文献复习
2020-09-01宋爱平孙宏亮
李 璐,宋爱平,孙宏亮★,谢 晟
(1.中日友好医院 放射诊断科,北京 100029;2.中日友好医院 病理科,北京 100029)
磷酸盐尿性间叶组织肿瘤(phosphaturic mesenchymal tumor,PMT) 是一种罕见的间叶组织来源肿瘤,它可以过度表达成纤维细胞生长因子23(fibroblast growth factor,FGF-23),FGF-23 通 过抑制近端肾小管钠-磷共转运蛋白Ⅱa 的活性及影响1-α 羟化酶生成,减少磷的重吸收和维生素D 代谢,使血磷下降、尿磷升高、骨骼矿化障碍,PMT 是肿瘤相关性骨软化症 (tumor-induced osteomalacia,TIO)的主要病因[1~3]。PMT 发病年龄为3~73 岁,好发于中年人,男女比例约为1.2:1[4],原发部位主要为骨及软组织[5~7]。目前国内对PMT 的影像学特点少有文献总结,本研究通过对中日友好医院病理科确诊为PMT 的4 例患者临床、病理及影像学资料进行回顾性分析,提高对该疾病的认识,辅助临床早期诊断。
1 资料与方法
收集中日友好医院2014年1月~2019年1月病理诊断为PMT 的4 例患者的临床及影像学资料。4 例患者在术前进行了CT、 磁共振成像(magnetic resonance imaging,MRI)或钆对比剂MRI 动态增强扫描。4 例患者均进行了手术治疗。临床及影像学收集的资料主要包括患者的年龄、性别、病程、血生化指标、肿瘤的位置大小、CT 及MRI 影像,其中影像学资料由2 名具有5年以上影像诊断经验的放射科医生进行判读。
2 结果
2.1 PMT 患者的临床表现
4 例患者中男3 例、女1 例;年龄26~56 岁,平均47.2 岁。患者均具有不同程度的乏力、骨痛及关节痛等临床表现,其中2 例合并了病理性骨折,1 例患者身高缩短,1 例患者出现左侧耳鸣听力下降。PMT 患者的病程一般较长,本研究4 例患者病程为2~12年,平均5.7年。4 例患者的血磷均有不同程度的减低,平均值为0.5mmol/L(正常值为0.81~1.78mmol/L),血清碱性磷酸酶(ALP)升高,平均值为277IU/L(正常值为40~150IU/L)。4 例患者肿瘤的发病部位:1 例位于下肢,1 例位于上肢,2 例位于头颈部。肿瘤经手术切除后,患者血磷在7~15d 恢复正常水平。4 例患者临床资料总结见表1。
2.2 PMT 患者的影像学表现
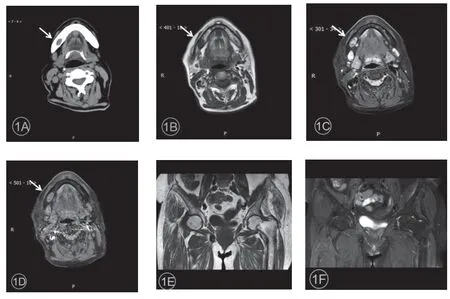
图1 患者女,53 岁,病灶位于右侧下颌骨体部(箭头)。1A. CT 平扫示类圆形结节,边界尚清;1B. MRI 平扫轴位T1WI 呈低信号,内可见点状及条状更低信号;1C. 轴位T2WI 抑脂像呈混杂高信号,内见点状及线状低信号区;1D. MRI 增强扫描病变呈中度强化,内见低信号;1E-F.左侧股骨颈缩短,皮质欠连续,可见条形T1WI 低信号、T2WI 低信号影,左侧股骨颈骨折。
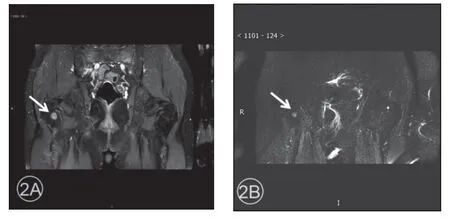
图2 患者男,26 岁,病变位于右侧股骨近端(箭头)。2A. MRI 平扫T2WI 抑脂像呈稍高信号,内可见点状低信号;2B. DWI 呈稍高信号。

图3 患者男,54 岁,病变位于右侧肱骨近端(箭头)合并病理性骨折。3A:CT 平扫示病变为不规则软组织密度结节,邻近骨皮质破坏;3B:MRI 平扫T1WI 呈等信号;3C-D:轴位及矢状位T2WI 抑脂像呈高信号,肱骨骨折,矢状位显示外侧成角。
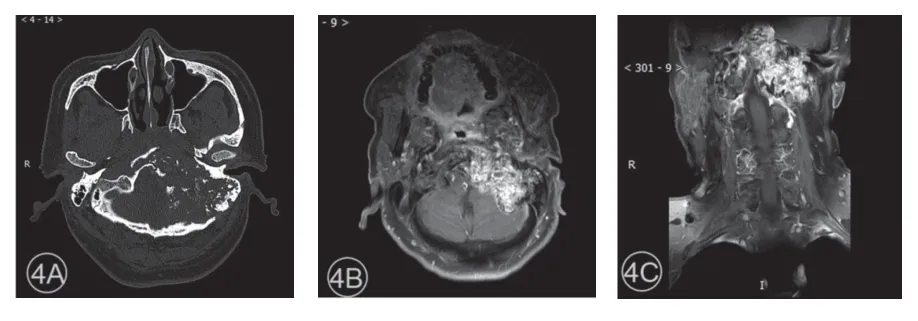
图4 患者男,56 岁,病变位于头部。4A. CT平扫示左侧枕骨、颞骨及斜坡膨胀性骨质破坏,可见软组织密度肿块,边界欠清,内见不规则点状及片状高密度;4B-C. MRI 增强扫描示病变明显不均匀强化。

图5 磷酸盐尿性间叶组织肿瘤的病理片。肿瘤由大量梭形细胞组成,肿瘤组织内富含血管,可见厚壁血管(箭头)。5A:(HE×200)、5B:(HE×100)
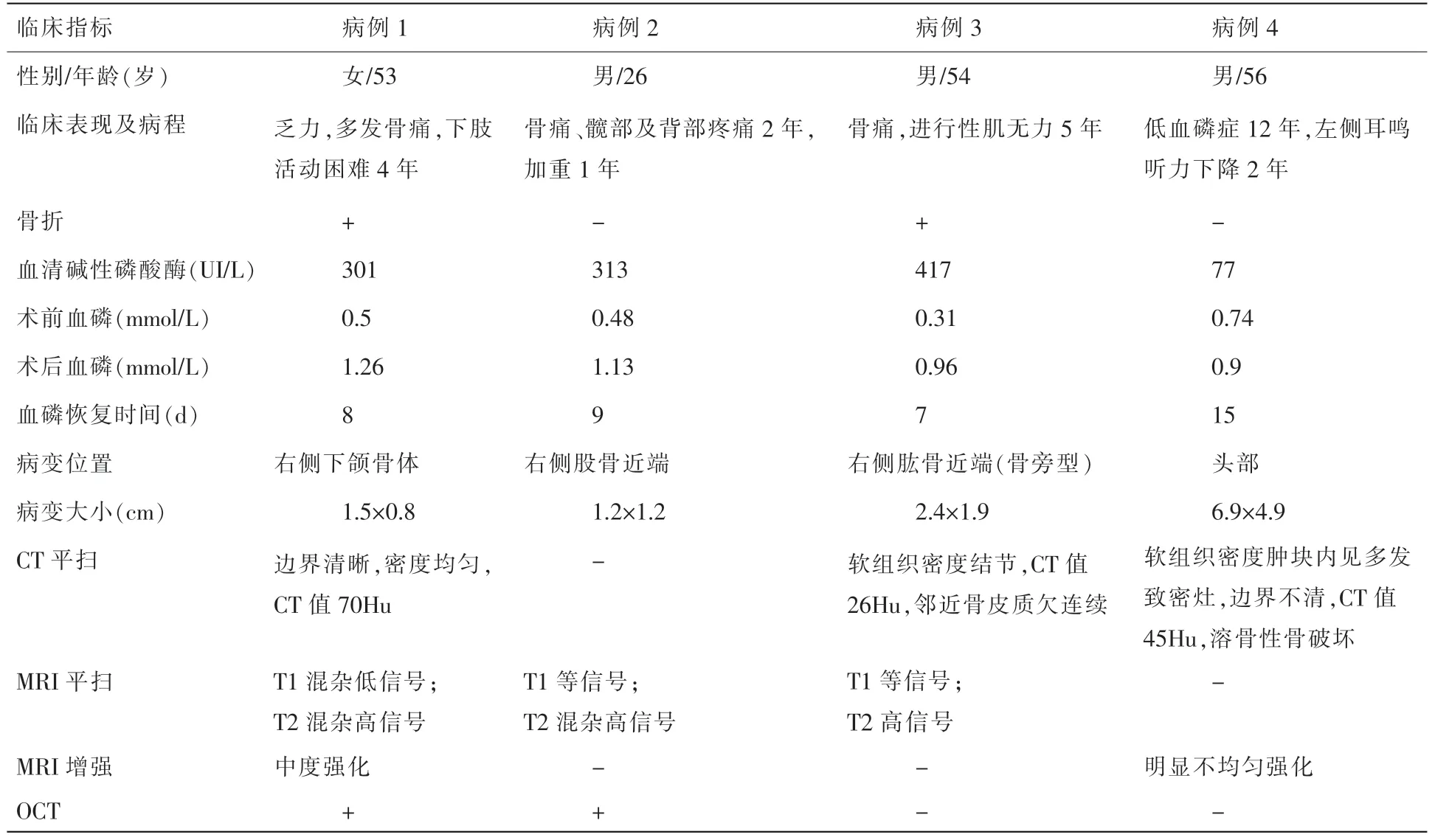
表1 4 例PMT 患者的临床及影像学表现
4 例患者在术前进行了CT、MRI 或钆对比剂增强MRI 成像(图1~4),具体总结见表1。患者CT 表现为软组织密度结节或肿块,平均CT 值为47Hu,病变较小时边界清楚,病变较大时边界欠清可合并骨质破坏;MRI 表现为T1WI 等及低信号,T2WI 脂肪抑制图像不均匀高信号,病变内可见点状及线状低信号区,扩散加权成像(diffusion weighted imaging,DWI)呈稍高信号,增强扫描病变中度到明显强化,较大病变内部强化欠均匀。
2.3 PMT 患者的病理表现
PMT 主要由弥漫或成束排列的梭形细胞组成(图5 见封二),瘤细胞间质可为软骨样、黏液样、骨样,内部可伴有异常钙盐沉积。肿瘤组织内富含血管,毛细血管网或较大的薄壁血管、血窦样血管、厚壁畸形血管(图5 见封二),与文献[9]一致。
3 讨论
3.1 PMT 临床特点
PMT 是一类具有内分泌功能的肿瘤,可引起副肿瘤综合征TIO[10,11]。1987年Weidner 和Santa Cruz 最早提出了PMT 的概念[12],并将其分为4 个亚型:混合结缔组织亚型、骨母细胞瘤样亚型、非骨化性纤维瘤样亚型和骨化性纤维瘤样型,其中以混合结缔组织亚型最多见,>70%[4]。PMT 患者多以长时间的乏力、骨痛及关节痛就诊,严重者可出现骨折、行动障碍及身高缩短等临床表现。由于PMT 起病隐匿,生长缓慢,通常患者在确诊前会有长时间的低血磷症及骨软化症的表现,尤其当病变比较小时,从临床怀疑TIO 到肿瘤确诊一般需要5年左右的时间[13,14],如果能够缩短患者的确诊时间及早进行治疗,不仅可以提高其生存质量,而且会减少长期低磷骨软化所带来的并发症,如骨折、身高缩短等。本研究中所有患者经手术切除肿瘤后,血磷在7~15d 恢复正常水平,与既往研究报道一致[15~17]。血磷减低、血清碱性磷酸酶及尿磷升高是考虑PMT 诊断的重要的临床依据。
3.2 PMT 定位诊断
PMT 起病隐匿,一般瘤体比较小,很难被发现,因此肿瘤的定位非常重要。目前,比较认可的影像学方法是生长抑素受体(奥曲肽) 全身显像(somatostatin receptor scintigraphy with Octreotide,OCT),可用于临床TIO 疑似患者进行肿瘤的筛查,但其图像分辨率较低且存在一定的假阳性率和假阴性率,定性诊断准确性欠佳;68Ga-DOPATATE 正电子发射计算机断层扫描(positron emission tomography CT,PET-CT) 可同时应用于肿瘤定位和定性诊断,敏感性及准确性较前者有进一步的提高,但由于技术及成本的原因,在临床还未广泛使用。CT 和MRI 检查可以清楚显示病变的大小、位置以及与周围组织结构的解剖关系,尤其是MRI 软组织分辨率高,多参数成像的优点更有助于病变的定性诊断,全身MRI 成像在肿瘤筛查中也有一定的应用[18]。本研究中,1 例有12年低磷血症病史,一直服用升磷药物对症治疗,近2年出现左侧耳鸣听力下降行影像学检查发现头部病变;1 例患者有5年低磷血症病史,近期出现上肢疼痛就诊行影像学检查发现肱骨肿瘤合并骨折;其余2 例患者均有不同程度的骨痛及关节疼痛,在外院行OCT 检查发现阳性病灶。
3.3 PMT 的CT 及MRI 影像学特点
PMT 的病理形态复杂多变,缺乏典型的特征,因此其影像学表现也往往缺乏特异性,通过分析本研究病例的影像学特点以及总结相关文献可以发现,该肿瘤的CT 及MRI 表现仍具有一定的共性和特点。PMT 的CT 表现一般为圆形或椭圆形的软组织密度结节或肿块,呈等或者稍低密度。当肿瘤比较小时,边界清楚,增强扫描病变均匀强化[4,8],当肿瘤比较大时,可以出现骨质破坏,一般为溶骨性的,增强扫描病变不均匀强化。Broski 及Folpe 等[19]研究发现,在CT 成像中50%以上的患者肿瘤内部出现了点状或者不规则状的稍高密度灶,类似于钙化灶表现,极少数呈磨玻璃样密度,这可能与病理学诊断中的点状或者絮状的钙质沉积有关。PMT 少数病例中会含有脂肪成分,在成像中表现为典型的脂肪密度。大多数PMT 病例的MRI 表现为T1WI 等信号,T2WI 抑脂像高信号,增强扫描后病变明显强化。有文献指出,肿瘤内部的信号会随着病变大小而变化,当肿瘤较小时,T2WI 抑脂像和T1WI 信号均匀,增强扫描病变强化均匀; 当肿瘤较大时,T2WI 抑脂像和T1WI 信号不均匀,增强扫描病变强化欠均匀[4],但笔者认为这种说法是相对的,由于MRI 的软组织分辨率很高,肿瘤内部的复杂成分直接影响着信号的变化,病变较小时也可能出现信号不均匀,正如Broski 等[19]研究表明PMT 病例T2WI 呈高信号,但88.9%病灶内部可见低信号区,这种低信号区在组织病理学中对应的可能是钙盐、 含铁血黄素的沉积或是迂曲的小血管,本资料中在下颌骨及股骨发病的2 个病例均可以观察到T2WI 主体高信号内的低信号区。对于较大病变而言,不均匀低信号区更有可能是肿瘤内部的血管流空影[4]。
3.4 PMT 鉴别诊断
PMT 经常容易被误诊的一个重要原因是其影像学表现与许多发生于骨及软组织的肿瘤具有相似性,该病主要与纤维及软骨来源的溶骨性病变相鉴别,如非骨化性纤维瘤、软骨肉瘤等。非骨化性纤维瘤MRI 表现为T1WI 低信号,T2WI 高信号,但其好发年龄是8~20 岁的青少年,病变周围可见硬化边。软骨肉瘤的典型表现为软组织肿块内伴有环状或弧状的钙化及溶骨性破坏,MRI为T1WI 低信号,T2WI 不均匀高信号,增强扫描不均匀强化,好发于30~60 岁,与PMT 较难鉴别,但PMT 患者低磷血症及骨软化的继发改变具有特异性,是鉴别两者的关键点。长期低血磷骨软化的患者,由于骨质疏松、骨质密度减低部分会出现负重关节的不全骨折(图1E-F)。
当临床患者出现顽固性低血磷症时,我们要考虑到PMT 的可能,结合血生化检查,应用功能成像 (如OCT)、CT 及MRI 对肿瘤进行定位及定性的评估,明确肿瘤的位置、性质以及与周围组织解剖关系,这也是术前精准评估的一项重要内容。虽然大部分PMT 为良性病变,但存在恶变的潜能,早期完整的手术切除病灶是PMT 最有效的治疗方法。目前PMT 患者的随访主要依赖于临床及血生化检查,CT 及MRI 除了可以对疾病定性诊断外,还可以辅助临床治疗后的随访。由于PMT发病率极低,本研究收集的病例数量相对较少,该肿瘤临床及实验室检查虽然具有一定的特征性,但影像学检查往往滞后,重视并掌握其临床及影像学特点有助于早诊断早治疗。
