慢性阻塞性肺疾病住院患者医院感染的卫生经济学评价
2020-08-31葛永春许红梅孙吉花赵冉冉
葛永春 许红梅 王 晶 孟 莉 孙吉花 赵冉冉
1 滨州医学院附属医院全科医学科 山东 滨州 256603;2 滨州医学院附属医院护理部;3 滨州医学院附属医院呼吸内科;4 滨州医学院附属医院院感办
慢性阻塞性肺疾病(简称慢阻肺)作为一种常见慢性疾病发病率高,患者负担重。一项最新的关于中国慢阻肺患病率和危险因素的研究显示:年龄在40岁以上的人慢阻肺患病率为13.7%,我国慢阻肺患者已经超约1亿人[1],其带来的疾病负担位居世界疾病负担的第五位[2]。医院感染(nosocomial infection,NI)不仅加重患者病情,影响病床的周转率,而且增加患者经济负担,有研究[3]显示:美国每年因NI造成的经济负担高达65亿美元,我国每年因NI造成的经济损失大于100亿美元[4]。慢阻肺患者发生NI将进一步加重患者疾病负担,然而,国内关于慢阻肺患者发生NI造成经济损失的相关报道很少。因此,评价慢阻肺患者NI造成的经济损失以指导临床采取针对性措施预防NI,减轻医患负担具有重要意义。
1 资料与方法
1.1 研究对象 随机选择某院呼吸内科2014年7月1日至2017年6月30日住院期间发生NI的慢阻肺患者,1∶1配比非感染慢阻肺患者作为研究对象。所有参与本研究的患者在研究前对本次实验目的及过程均有充分的了解,患者表示自愿参与本次研究,并签署知情同意书,符合医学伦理学要求并经伦理委员会审批通过。
1.1.1 纳入标准 诊断为慢性阻塞性肺疾病合并NI患者。慢阻肺的诊断参照《慢性阻塞性肺疾病诊治指南》[5],因感染急性发作入院的慢阻肺患者,经抗感染等治疗症状缓解,感染控制2周再发生感染者;因非感染原因住院,入院后48 h以上发生感染者。肺功能分级也参照《慢性阻塞性肺疾病诊治指南》;NI诊断标准参照原卫生部2001年颁布的《医院感染诊断标准(试行)》诊断有争议时,由医院感染专职人员与管床医师讨论决定;年龄40~90岁。
1.1.2 排除标准 入院时间<48 h;病例资料不全;合并肝肾功能衰竭、恶性肿瘤等严重的基础疾病患者;自动出院患者;死亡病例。
1.2 研究方法
1.2.1 病例匹配 采用1∶1配比,病例对照的研究方法,将符合条件的住院期间发生NI的慢阻肺患者作为病例组,按1∶1匹配未感染病例作为对照组。配对条件为:性别相同、病情严重程度相同、中位年龄±5岁、付费方式相同、住院时间相差不超过1年。配比条件中,以肺功能为基础划分的病情严重程度分级相同,患者基本情况类似,入院时间相差在1年以内以减少通货膨胀对住院费用的影响。
1.2.2 研究工具 请教3名呼吸内科专家、2名院感专职人员及查阅大量文献制成《呼吸内科慢性阻塞性肺疾病患者NI经济损失调查表》,经过预调查及复查,确认该调查表切实可行。表格内容包括患者基本情况及各项住院费用,基本情况包括:患者姓名、性别、年龄、住院号、住院天数、是否感染、感染部位、肺功能分级、付费方式等;住院费用包括:治疗费、护理费、床位费、西药费、检查费、化验费、材料费等,见表2。
1.3 统计学方法 应用SPSS 22.0 进行数据分析。查阅病历后,调查表由经过培训的科研助手及本人填写完成后,各个项目编码由双人整理录入电脑,建立EXCEL数据库,先进行描述性分析,观察匹配因素在病例组与对照组之间的均衡性,入选病例与未入选病例间的均衡性。研究对象的一般特征用均数±标准差、构成比描述;由于住院费用和住院天数呈偏态分布,用中位数、四分位数间距表示,两组之间的比较采用独立样本非参数检验(秩和检验)和t检验;计数资料采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 一般情况 自2014年7月1日至2017年6月30日该院呼吸内科慢阻肺患者共发生NI者118例。根据匹配条件:第一诊断为慢阻肺、性别相同、病情严重程度相同、中位年龄±5岁、付费方式相同、住院时间相差不超过1年,1∶1匹配病例,如果同一时间段有多名患者符合条件,则将符合条件的患者编号,抽签确定入选病例。118例感染患者中75例感染患者找到匹配病例。因此75例感染患者组成病例组,所匹配的75例非感染患者组成对照组。入选的75例感染患者住院总费用与非入选的43例感染患者总费用比较,差异无统计学意义,见表1。病例组与对照组年龄、性别、病情严重程度比较,差异无统计学意义,见表2。

表1 感染病例病例组与对照组住院总费用
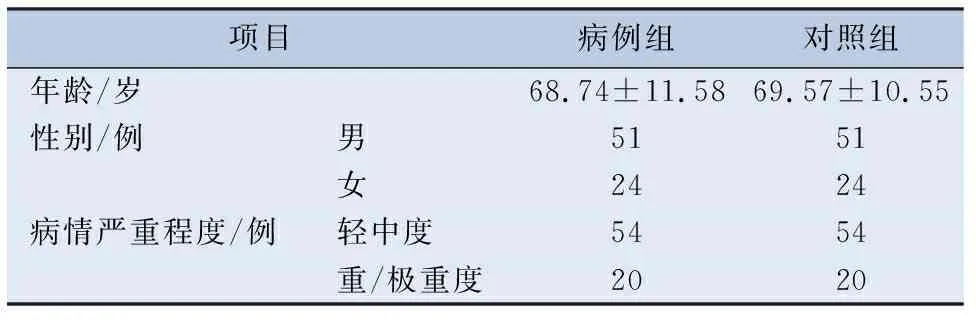
表2 病例组与对照组基本情况
2.2 住院天数及住院费用
2.2.1 慢阻肺患者NI对住院日的影响 病例组住院天数中位数为25 d;对照组住院天数中位数为11 d。病例组比对照组延长住院天数为14 d,经非参数Wilcoxon检验,组间比较,P<0.01,见图1。
2.2.2 慢阻肺患者NI对总费用的影响 病例组患者每人住院总费用中位数为33 757.08元,对照组患者每人住院总费用中位数为11 477.27元,病例组比对照组患者每人多花费22 279.81元,两组每人住院总费用比较,P<0.01,见表3、图2。

表3 慢阻肺患者病例组与对照组住院天数、各项住院费用中位数及其构成
2.2.3 慢阻肺患者医院感染对各项费用的影响 为了解住院总费用中各分项费用情况,更好地控制医疗成本,对住院总费用按收费项目进行了拆分。具体费用及构成如表3所示:各项费用中,病例组与对照组均以西药费最高,病例组西药费中位数为33 757.08元,对照组西药费中位数5 051.22元,病例组高于对照组,P<0.01;病例组住院费用位居第二位的是治疗费3 899.00元,对照组位于第二位的也是治疗费1 463.00元,病例组高于对照组,P<0.01;病例组材料费中位数为3 121.00元,位居第三;而对照组花费位于第三位的是化验费,中位数1 420.00元。虽病例组与对照组各项费用在各组中位次不完全相同,除其他费用外,两组各项费用比较,差异有统计学意义。
2.2.4 慢阻肺患者医院感染对日均费用的影响 慢阻肺患者NI明显增加了住院费用,延长了住院日,为了明确慢阻肺NI对日均住院费用的影响,将两组患者的各项日均费用进行了比较。该研究发现日均总费用比较,差异有统计学意义,P<0.01,病例组中位数为1 315.69元,对照组中位数为1 004.71元。日均总费用、日均药费、日均材料费、日均护理费、日均治疗费与对照组相应费用比较,差异有统计学意义,P<0.01,见表4。

表4 病例组与对照组各项日均住院费用
3 讨论
NI造成的可量化的经济损失是住院费用的增加及住院时间的延长。据报道,国外一项关于NI导致的经济损失的研究发现每例医院获得性肺炎患者的经济损失达5 124美元[6],NI所致经济负担引起国内外广泛关注,然而关于慢阻肺患者NI经济损失的文献尚未检索到。为明确慢阻肺患者因NI带来的经济损失,特进行了此研究。本研究发现慢阻肺患者病例组住院天数及及总费用中位数比对照组比较均增加,与殷环[7]2014年研究的关于某三级甲等医院NI的平均直接经济损失26 493(中位数)元及延长的平均住院日13 d相接近,但显著高于周晓平[8]2016年关于9所医疗机构NI所造成的每例患者经济损失(中位数)7 129.00元及延长的平均住院日7 d。不同疾病NI造成的经济损失不同,李海峰[9]2017年关于高血压脑出血患者NI经济损失显示,每例NI患者总费用增加1 5242.81元,住院天数因感染部位不同而存在差异,下呼吸道感染延长住院天数5.5 d,血液系统感染延长住院天数18 d,而颅内感染则延长住院天数21 d。姜雪锦[10]关于食管癌手术患者NI经济损失的报道是每例患者增加了14 839.75元,住院时间延长2.77 d。研究范围不同、疾病不同,再加上地域、经济水平不同,年份不同,不同程度受通货膨胀的影响,增加的住院费用及延长的住院时间不同。但研究的结果都是增加了住院费用及延长了住院时间。慢阻肺患者发生NI后,为明确病因或控制感染,会增加化验检查、抗菌药物或其他药物的使用,随之治疗费、材料费等都会增加。
本研究发现,病例组与对照组住院费用的各分项费用除其他费用外,其他差异均有统计学意义。各分项费用包括:西药费、中成药费、化验费、检查费、治疗费、材料费、护理费等较对照组均有增加,慢阻肺NI在各分项上都增加了额外支出。病例组各项花费居前三位的是:西药费最高,中位数为33 757.08,这与国内相关研究一致[9-11];其次是治疗费,中位数为3 899.00元;居第三位的是材料费,中位数为3 121.00元。对照组同样是西药费最高,中位数为5 051.22元;居第二的也是治疗费,中位数为1 463.00元;而对照组花费位于第三位的是化验费,中位数为1 420.00元。由此可见,为治疗慢阻肺NI增加了大量的西药费、治疗费、材料费。慢阻肺作为内科疾病,保守治疗是其主要的治疗方法,NI发生后,势必会增加药物的使用量,尤其是抗菌药物;对于慢阻肺患者:无创呼吸机的使用、氧气吸入、血气分析的采集及转入重症监护室等治疗措施都会相应增多,因此患者的治疗费、材料费等费用会大幅增加。
慢阻肺NI可导致住院时间延长,误工费、陪护费增加,本研究对两组患者日均费用进行了比较,结果发现将总费用平均后,除日均总费用、日均药费、日均材料费、日均护理费、日均治疗费两组存在差异;NI的发生致使高级别抗菌药物的使用增加,耐药菌的增加,二重感染的上升,甚至导致患者死亡。如果能采取有效措施控制NI将会降低NI造成的损失,美国疾病预防控制中心(CDC)曾经的一次大规模研究显示:只要预防6%的NI,医院就可从中受益,大部分NI是可以防控的[12]。因此采取有力措施防控NI会降低患者的疾病负担,降低医院成本,减少医疗资源的浪费,产生良好的经济效益和社会影响。
