复苏后6 h Cv-aCO2/Da-vO2联合乳酸清除率对感染性休克患者预后评估价值探讨
2020-08-28沈晓辉卞晓华臧会玲王生池
沈晓辉,卞晓华,臧会玲,王生池,程 慧,夏 为
感染性休克是重症医学科最常见的急危重症,也是患者重要死亡原因之一[1-2]。现其发病率逐年增加。血流动力学紊乱是感染性休克最主要的表现,感染性休克患者存在不同程度组织低灌注、氧合障碍和乳酸清除率障碍[3]。近年来静动脉二氧化碳分压差(Pv-aCO2)/动静脉氧含量差(Da-vO2)成为一项有吸引力的监测指标,能反映持续存在的无氧代谢。然而,Pv-aCO2受Haldane效应的影响较大,在血氧饱和度发生变化时,二氧化碳分压(PCO2)并不等于二氧化碳含量(CCO2),当中心静脉血氧饱和度(ScvO2)比较低时,静动脉二氧化碳含量差(Cv-aCO2)/Da-vO2较Pv-aCO2/Da-vO2更能反映氧消耗的变化[4]及持续存在的无氧代谢,从而指导临床治疗。
目前,采用乳酸水平来评估感染性休克患者预后在国内外广泛应用,乳酸清除率的增加提示组织器官功能的改善,高乳酸清除率提示预后的改善[5]。但是血乳酸高低受很多因素影响,不能成为单独使用的生物标志物,需要与乳酸清除率和其他临床指标联合应用。序贯器官衰竭评估(sequential organ failure assessment, SOFA)评分从数字上量化了衰竭器官的数目及严重程度,是临床上常用的评估感染性休克患者疾病严重程度的指标[6-7]。
本研究通过对在石家庄市第一医院诊治的感染性休克108例的临床资料进行回顾性分析,探讨复苏后6 h Cv-aCO2/Da-vO2联合乳酸清除率对感染性休克患者预后评估价值,现报告如下。
1 对象与方法
1.1研究对象 选取2012—2017年在石家庄市第一医院重症医学科诊治的符合纳入及排除标准的感染性休克108例(≥18岁,原发病均为肺部感染)作为研究对象,其中男59例,女49例;年龄46~75(60.00±6.84)岁。根据复苏后6 h Cv-aCO2/Da-vO2和乳酸清除率将108例分为A、B、C和D组4组:A组21例,Cv-aCO2/Da-vO2>1,乳酸清除率>0.10;B组38例,Cv-aCO2/Da-vO2>1,乳酸清除率≤0.10;C组26例,Cv-aCO2/Da-vO2≤1,乳酸清除率≤0.10;D组23例,Cv-aCO2/Da-vO2≤1,乳酸清除率>0.10。4组性别及年龄等一般资料比较差异无统计学意义(P>0.05),见表1,具有可比性。本研究经医院医学伦理委员会批准同意执行。
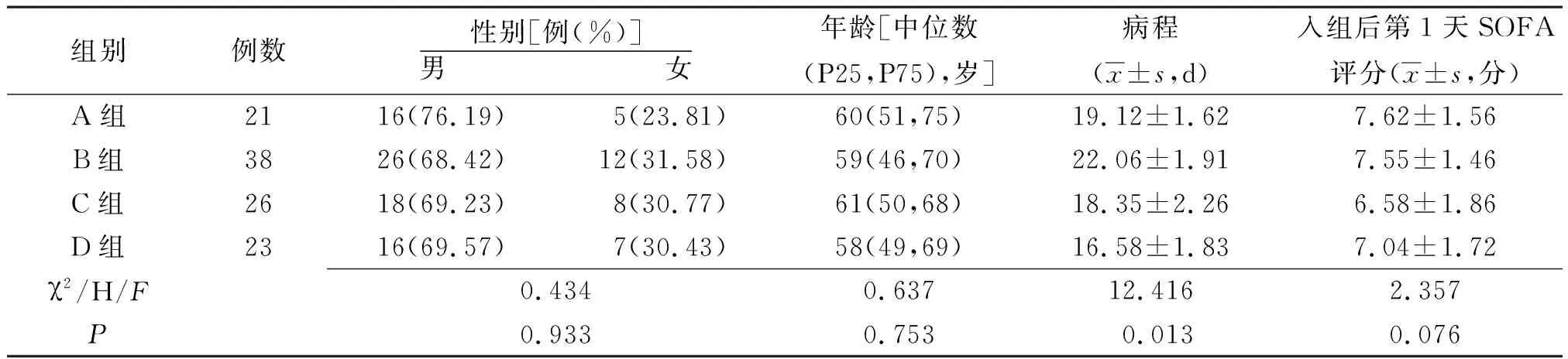
表1 复苏后6 h 不同Cv-aCO2/Da-vO2和乳酸清除率感染性休克4组一般资料比较
1.2纳入及排除标准 纳入标准:①感染性休克诊断符合2001年美国危重症学会制定的感染性休克诊断标准[8];②收缩压<90 mmHg,或较基础值下降40 mmHg,经液体复苏1 h不能恢复或需血管活性药物维持;③伴有器官组织低灌注,出现乳酸酸中毒、少尿或有急性意识状态改变。排除标准:①年龄<18岁者;②怀孕、慢性肾衰竭、急性脑血管意外、未治疗肿瘤及预期48 h内死亡者;③存在严重心律失常或瓣膜性心脏病者;④临床医师判断容量负荷过多或心功能无法耐受扩充血容量者。
1.3治疗方法 所有患者入住重症监护室后均经颈内静脉或锁骨下静脉置入双腔静脉导管。按照“2012国际严重脓毒症及脓毒性休克诊疗指南”[9]尽早给予规范化治疗,包括尽早液体复苏、血管活性药物应用、1 h内完成病原学留取、抗生素应用及氧气治疗等。液体复苏尽快达到目标:①中心静脉压(CVP) 8~12 mmHg;②平均动脉压(MAP)≥65 mmHg;③尿量每小时≥0.5 ml/kg;④上腔静脉血氧饱和度≥0.70[9]。
1.4研究方法 收集所有入选患者一般及临床资料,包括性别、年龄、入组后第1天SOFA评分、入组后第3天SOFA评分、入组后28 d全因病死率、入组后第一时间(T0)乳酸、入组后6 h(T6)乳酸以及动脉血气分析、上腔静脉血气分析结果等。血气分析测定:动脉和上腔静脉血气分析均经美国GEM Premier 4000血气分析仪基于电化学和分光光度法原理测定。复苏后6 h乳酸清除率=乳酸(T6)-乳酸(T0)/乳酸(T0)×100%[10]。Cv-aCO2/Da-vO2计算方法采用以往文献[4]中的计算方法,由沃芬公司协助计算。记录入组后第1天和第3天SOFA评分[7]和入组后28 d全因病死率(通过病历资料和电话随访来完成)。
1.5观察指标 对复苏后6 h Cv-aCO2/Da-vO2、乳酸清除率和入组后第3天SOFA评分进行析因方差分析,并比较4组入组后第3天SOFA评分及入组后28 d全因病死率。

2 结果
2.1各因素析因方差分析结果 析因方差分析结果显示,感染性休克108例复苏后6 h Cv-aCO2/Da-vO2>1 61例(56.48%),入组后第3天SOFA评分(5.17±2.16)分,复苏后6 h乳酸清除率0.203+0.154;复苏后6 h Cv-aCO2/Da-vO2与入组后第3天SOFA评分相关(F=60.709,P<0.001,偏eta平方0.369);复苏后6 h乳酸清除率与入组后第3天SOFA评分也相关(F=5.293,P=0.023,偏eta平方0.048);但复苏后6 h Cv-aCO2/Da-vO2与复苏后6 h 乳酸清除率之间无交互作用(F=0.654,P=0.424,偏eta平方0.006)。
2.2入组后第3天SOFA评分比较 A组入组后第3天SOFA评分(6.00±2.12)分(95%可信区间:5.03,6.96),B组入组后第3天SOFA评分(6.60±1.26)分(95%可信区间:6.19,7.02),C组入组后第3天SOFA评分(4.19±1.77)分(95%可信区间:3.48,4.91);D组入组后第3天SOFA评分(3.13±1.63)分(95%可信区间:2.42,3.84)。One-way ANOVA统计分析结果显示,4组入组后第3天SOFA评分总体比较差异具有统计学意义(F=25.976,P<0.001)。4组入组后第3天SOFA评分两两比较结果显示,A组与B组和C组与D组比较差异无统计学意义(t=-0.943,P=1.000,t=1.527,P=0.761);A组与C组、A组与D组、B组与C组和B组与D组比较差异有统计学意义(t=3.087,P=0.012;t=4.449,P<0.001;t=4.566,P<0.001;t=6.0533,P<0.001)。见图1。
2.3入组后28 d全因病死率比较 A组入组后28 d死亡15例,入组后28 d全因病死率71.43%;B组入组后28 d死亡28例,入组后28 d全因病死率73.68%,C组入组后28 d死亡8例,入组后28 d全因病死率30.77%,D组入组后28 d死亡6例,入组后28 d全因病死率26.09%,4组入组后28 d全因病死率总体比较差异具有统计学意义(χ2=21.223,P<0.001)。两两比较结果显示,入组后28 d全因病死率A组与B组和C组与D组比较差异无统计学意义(χ2=0.035,P=0.852;χ2=0.131,P=0.717),A组与C组、A组与D组、B组与C组和B组与D组比较差异有统计学意义(χ2=7.685,P=0.006;χ2=9.046,P=0.003;χ2=11.553,P=0.001;χ2=13.157,P<0.001)。见图2。
3 讨论
液体复苏是许多重症监护患者关键性治疗措施之一。静脉补液被认为是早期脓毒血症治疗的基本部分,尽管以往进行了大量研究,但有关液体量基本问题仍未得到解答。因血管内容量不足和过负荷对感染性休克患者都有潜在性危害,故日常实践中液体复苏仍存在挑战[11]。现临床已研发出各种不同方法用来评估并作为液体复苏目标。2001年Rivers等[2]提出早期目标导向治疗(early goal-directed therapy, EGDT)概念。EGDT以反映氧输送(DO2)和氧消耗(VO2)平衡的ScvO2作为感染性休克的复苏终点,能够改善患者预后,但临床上也常见到ScvO2>70%患者仍存在组织低灌注和缺氧[12]。分析感染性休克患者ScvO2正常或升高原因有2种可能:①患者不存在组织缺氧,DO2正常,氧摄取率(ERO2,VO2/DO2)正常或降低,处于DO2与VO2的非线性关系阶段。②患者出现组织缺氧,微循环障碍,同时ERO2的代偿机制也严重受累,出现氧利用障碍,ScvO2升高是病理性升高。因此,ScvO2并不能完全代表机体氧代谢情况,其反映全身组织灌注的有效性也受到影响[12]。
在反映组织灌注众多指标中,乳酸反映的是组织无氧代谢开始,肝功能正常情况下,乳酸越高,提示组织缺氧越明显[13]。感染性休克患者入院时乳酸水平越高,则预后越差[14]。然而,单次乳酸测定不能反映乳酸产生与排除关系,动态乳酸变化即计算乳酸清除率更为重要和准确。乳酸清除率可以很好地反映重症感染及感染性休克患者组织缺氧情况,乳酸清除率下降是预后不良的独立危险因素。
本研究析因方差分析结果显示,感染性休克108例复苏后6 h Cv-aCO2/Da-vO2与入组后第3天SOFA评分相关,这与以往研究结果相符[7];复苏后6 h乳酸清除率与入组后第3天SOFA评分也相关,这与以往关于乳酸水平可以预测感染性休克患者预后的结果类似。但本研究析因方差分析结果显示,感染性休克患者复苏后6 h Cv-aCO2/Da-vO2与复苏后6 h乳酸清除率之间无交互作用。同时本研究根据复苏后6 h Cv-aCO2/Da-vO2和乳酸清除率将所有入选患者分为4组,One-way ANOVA统计分析结果显示,4组入组后第3天SOFA评分总体比较差异具有统计学意义;4组入组后第3天SOFA评分两两比较结果显示,A组与B组和C组与D组比较差异无统计学意义,A组与C组、A组与D组、B组与C组和B组与D组比较差异有统计学意义。4组入组后28 d全因病死率总体比较差异具有统计学意义;两两比较结果显示,入组后28 d全因病死率A组与B组和C组与D组比较差异无统计学意义,A组与C组、A组与D组、B组与C组和B组与D组比较差异有统计学意义。说明复苏后6 h Cv-aCO2/Da-vO2和乳酸清除率均可预测感染性休克患者入组后第3天SOFA评分和入组后28 d全因病死率情况。复苏后6 h Cv-aCO2/Da-vO2在预测感染性休克患者入组后第3天SOFA评分方面也许比复苏后6 h乳酸清除率更敏感,也从侧面印证了Cv-aCO2/Da-vO2的变化趋势可以预测乳酸变化趋势。或许复苏后6 h乳酸清除率在预测入组后第3天SOFA评分时受到的影响因素更多。入组后28 d 全因病死率是评估危重症患者预后重要指标。我们以上述分组评估感染性休克患者入组后28 d全因病死率时发现复苏后6 h乳酸清除率>0.10或≤0.10并不影响Cv-aCO2/Da-vO2预测结果,这种现象与上述4组入组第3天SOFA评分比较结果类似,可能原因与我们上述分析4组入组第3天SOFA评分比较结果相同。然而,Cv-aCO2/Da-vO2≤1、乳酸清除率>0.10感染性休克患者的确具有更低的入组第3天SOFA评分和入组后28 d全因病死率。
本研究局限性在于单一医疗机构内病例数有限,且各组入组病例数量不多,同时Cv-aCO2/Da-vO2只反映全身缺氧状态,不能反映局部组织灌注不足,从而未能反映感染性休克患者循环协调性情况。
总之,复苏后6 h Cv-aCO2/Da-vO2和乳酸清除率均可预测感染性休克患者预后,但二者联合未显示出更优预测价值,在预测感染性休克患者预后时二者无交互作用,但是Cv-aCO2/Da-vO2≤1、乳酸清除率>0.10感染性休克患者的确具有更低的入组第3天SOFA评分和入组后28 d全因病死率。
