膀胱灌注流量及膀胱充盈程度在膀胱热灌注化疗中的应用
2020-08-26李靖王斌张震黄狄文陈彦飞杨建安袁道彰郑舜升赵亚龙高文慧
李靖 王斌 张震 黄狄文 陈彦飞 杨建安 袁道彰 郑舜升 赵亚龙 高文慧
1广州医科大学附属肿瘤医院泌尿外科(广州510095);2 广州保瑞医疗技术有限公司(广州510095)
膀胱癌是一种在泌尿外科临床上常见的肿瘤,在世界上,膀胱癌发病率居恶性肿瘤的第11 位,而在我国,膀胱癌则居中国男性泌尿生殖系恶性肿瘤发病率第1 位[1-2]。在膀胱癌中,非肌层浸润性膀胱癌(non-muscle invasive bladder cancer,NMIBC)占大多数,针对NMIBC 目前常规的治疗是先行TURBT 术,术后膀胱内规律灌注化学药物或免疫制剂如卡介苗(BCG),并定期行膀胱镜复查。但该治疗方式效果十分有限,即使采用被公认为一线灌注药物的卡介苗,其膀胱癌的复发率仍将近40%[3-4],而一旦肿瘤进展或反复复发,则需行全膀胱根治性切除术,术程复杂,创伤很大。那么如何进一步降低膀胱癌的复发率以及对于既往接受BCG 治疗失败患者的后续治疗已成为业内研究的热点,而膀胱热灌注治疗(hyperthermic intra vesical chemotherapy,HIVEC)为该问题提供了一个新的解决方式。新近出版的欧洲泌尿外科指南中指出,对于中高危的NMIBC 患者,采用经设备加热的化疗药物行膀胱灌注治疗,提高了药物的有效性,减少了该部分患者的复发概率,对于既往BCG治疗失败的患者仍有一定疗效[5]。本研究采用本院HIVEC患者的临床资料,对治疗时膀胱内的充盈程度进行探讨与研究,同时提出相应的灌注策略。
1 资料与方法
1.1 一般资料前瞻性研究我院从2018年4月至2019年12月经病理证实为中高危尿路上皮癌且无合并有原位癌的男性患者22例,按要求至少进行4 次热灌注治疗并于3 个月后完成膀胱镜检查的共16例男性患者纳入本次研究,共完成热灌注74 次。年龄41~78 岁;单发肿瘤9例,多发肿瘤7例;初发者12例,复发者4例;欧洲泌尿外科指南定义为高危者10例,中危者6例,术后24 h 行即刻膀胱灌注患者为11例。
1.2 治疗方法所有患者均于TURBT 术后1 周内开始行丝裂霉素(MMC)膀胱热灌注治疗(MMC 40 mg,灌注温度45 ℃,灌注时间60 min),每周1次,灌注4~6 次,此后建议患者行常规MMC 维持期膀胱灌注治疗,随访时间至完成第1 次膀胱镜复查。HIVEC 治疗过程由BR-TRG-Ⅱ型体腔热灌注治疗仪完成。于HIVEC开始时,先排空管路内气泡,再以灌注流量50 mL/min 常规充盈膀胱至患者主观感受有尿意即初次排尿感(first desire,FD),然后开启循环,分别于不同灌注流量(100,150,200,250 mL/min)记录患者膀胱内液体充盈量及患者尿频尿急的主观感受。术后密切随访,按计划复查膀胱镜明确复发及膀胱内粘膜情况。膀胱灌注容量的测量采用辽宁汉德科技有限公司生产的HD3 膀胱测容仪,测量误差±15 mL,扫描完成后当橙色圆心和十字圆心重合时表示扫描结果有效。
1.3 统计学方法采用SPSS 19.0 软件进行分析,计量数据符合正态分布,用()表示,两组比较采用t检验,P<0.05 为差异有统计学意义。
2 结果
2.1 灌注流量与膀胱内充盈量的情况与比较在HIVEC期间,保持手术床上缘平面与液袋下缘平面高度差约32 cm,先采用灌注流速流量为50 mL/min时,排出管内空气后,完全夹闭回流管道,当患者出现FD,测定此刻膀胱内的容量为初始充盈量。解除夹闭,将灌注流量调高至100 mL/min 建立热灌注循环,全部患者均可耐受,膀胱内充盈量则快速减少。维持此灌注流量5 min后,加快灌注流量至150 mL/min,全部患者均可耐受,膀胱内充盈量开始有所增加并维持稳定,5 min 后再将灌注流量调整至200 mL/min 时,有少部分患者因尿急感而无法耐受,而可耐受患者的膀胱内充盈量较前继续增加并保持稳定。继续将这部分患者的灌注流量升高至250 mL/min,膀胱内充盈量较前明显增加,患者自主感觉膀胱区发热感明显增强,但因尿急感不耐受患者也增多,此时导尿管进口端压力较高,继续增加膀胱灌注流量有可能导致患者不适感加重,遂放弃继续增加灌注流量。因灌注流量150 mL/min 为目前各中心采用最多的灌注流速且入组患者均耐受较好,所以作为对照组与各流量比较,见表1。
表1 灌注流量与膀胱内充盈量的情况与比较Tab.1 The perfusion and capacity of bladder ±s
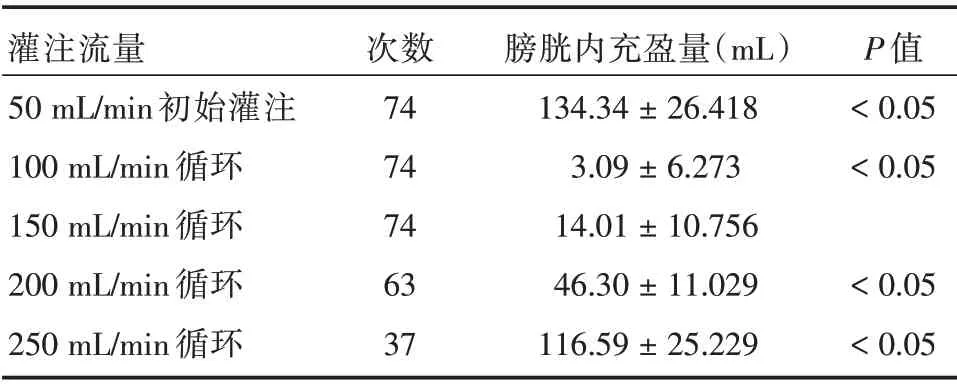
表1 灌注流量与膀胱内充盈量的情况与比较Tab.1 The perfusion and capacity of bladder ±s
灌注流量50 mL/min 初始灌注100 mL/min 循环150 mL/min 循环200 mL/min 循环250 mL/min 循环次数74 74 74 63 37膀胱内充盈量(mL)134.34±26.418 3.09±6.273 14.01±10.756 46.30±11.029 116.59±25.229 P 值<0.05<0.05<0.05<0.05
2.2 不良反应膀胱热灌注治疗过程中及治疗过程后患者一般情况良好,本组16例患者中,有4例术后出现尿频尿急,未行临床干预自行缓解。1例接受过4 次灌注流量250 mL/min 的患者,完成灌注后2 周突然出现晨起排尿费力伴一过性淡红色无痛性肉眼血尿及少量血块,当天行膀胱镜检查发现膀胱颈口9 点至3 点钟处有呈突起的潮红黏膜,表面质脆,大小约2.0 cm × 1.5 cm,考虑为膀胱黏膜损伤,予以对症治疗1 周后症状消失。全部入组患者于电切术后3 个月复查膀胱镜时,未发现复发,膀胱内黏膜光滑无异常。
3 讨论
绝大部分肿瘤位于黏膜层或者黏膜下层,由于膀胱黏膜的多层屏障结构,导致药物实际渗透性不佳,无法完全浸润肿瘤细胞[6]。有研究[7]报道,采用MMC 进行膀胱灌注治疗,药物浓度从尿中检测出的120 μg/mL,下降至尿路上皮内的5.6 μg/g,而肌层内浓度仅为0.9 μg/g,药物浓度降低100 余倍,极大减弱了药物疗效。
肿瘤热疗学是由COLOMBO 等[8]提出,其研究表明正常的组织细胞可以在47 ℃的高温条件下持续耐受1 h,而肿瘤细胞只能耐受43 ℃持续1 h。HIVEC是在此理论基础上进行膀胱灌注化疗时,将化疗药物升温至设定温度,使化疗药物在与膀胱组织细胞发生作用时处于相对较高的温度,通过热能提高化疗药物的热动力学效应,从而增强化疗药物的灌注疗效[9]。同时,热疗本身可以短暂破坏膀胱黏膜层表面隔水的氨基葡聚糖(GAG)[10]、破坏黏膜层致密的细胞结构[11]、加大黏膜层细胞之间的间隙[12],以上均显著加强了灌注化疗药物的渗透性。此外,高温还可以导致肿瘤细胞膜及肿瘤血管通透性发生变化、激活热休克蛋白诱发自身免疫系统产生抗肿瘤效应、干扰肿瘤细胞的代谢而激活溶酶体直接杀死S 期和M 期细胞,而化疗药物主要作用于代谢活跃的M 期细胞,由此,热疗联合化疗可以产生明显的协同效应[13]。HIVEC的治疗作用已经得到欧洲泌尿外科指南的推荐以及国内专家组的认可[5,14]。
研究[6]表明,普通膀胱灌注下,MMC 的渗透距离为500 μm,而舒展的膀胱黏膜厚度约200 μm,那么在灌注时,保持膀胱的充盈状态,可以有效增加灌注药物的疗效。值得注意的是,现阶段HIVEC尚处于探索阶段,国内目前进行膀胱热灌注治疗最常用的设备是广州保瑞BR-TRG-Ⅰ型或Ⅱ型体腔热灌注系统,疗效确切,温控准确,已被多篇文献[15]证实。该系统通过热传导原理将入体液体进行加热,同时在灌注过程中,不断循环的液体流动产生的剪切力可直接导致肿瘤细胞脱落死亡,冲刷组织导致肿瘤细胞发生失巢凋亡[16-17]。但关于灌注时流量与膀胱充盈程度的关系仍缺乏相关研究,已发表的膀胱热灌注常用的灌注流量有150、200、300 mL/min,本研究结合本中心的临床资料,对此问题进行探讨。
首先,笔者将手术床上缘与液袋下缘的高度差固定为32 cm,建立循环前用流量50 mL/min 将膀胱逐渐灌注至患者出现FD 再采用灌注流量100 mL/min 进行灌注循环,维持约5 min,使患者充分适应热灌注循环状态及周围环境,消除其紧张情绪,此时膀胱内灌注量从初始状态快速下降至空虚状态,依次分别调整至150,200 mL/min 时,膀胱内灌注量较前有所上升,但仍无法完全充盈膀胱。通过关闭回流段管夹或调节回流段调节阀,来减小回流流量,将膀胱内灌注量重新调整至初始灌注量,并采用灌注流量200 mL/min 时,膀胱可长时间处于充盈状态,但有少部分患者无法耐受。形成上述现象的原因笔者考虑可能有以下几点:(1)普通体腔热灌注机的回流动力之一来源于膀胱内液体平面与药袋内液体平面的高度差所产生的虹吸效应,高度差越大,虹吸效应越强。灌注时,膀胱进液是靠蠕动泵的动力产生的灌注流量,灌注流量大于回流流量时,则膀胱灌注量增加,当灌注流量与回流流量相同时,可维持膀胱内一定的充盈量。(2)正常情况下,膀胱是一个基底部被筋膜与韧带系缚的塌陷的囊,从空虚到充盈状态,膀胱压力不会随之升高,仅在充盈末期,黏弹性处于极限时,膀胱压力才开始有所变化。但膀胱内的快速灌注会诱发膀胱逼尿肌无抑制性收缩,减低膀胱顺应性,导致膀胱内压力升高。本研究在初始膀胱灌注时,选定膀胱灌注流量为50 mL/min,接近生理灌注流量,在患者达到初次排尿感时,尽可能最大限度的充盈膀胱,但此流量无法保证入体温度恒定。在开始灌注后,随着灌注流量增加,膀胱随应性降低,逼尿肌无抑制性收缩发生率增高,有效膀胱容量缩小,并且在温度、药物、患者情绪甚至膀胱内术后残留物的综合作用下,导致部分患者无法耐受≥200 mL/min 的灌注流量。在采用单根18 号乳胶导尿管进行体外灌注的试验中,发现流量100 mL/min 时,导尿管进水口压力12 Kpa,喷出水滴最大高度为4 cm;流量150 mL/min 时,导尿管进水口压力37 Kpa,喷出水滴最大高度为16 cm;流量200 mL/min时,导尿管进水口压力60 Kpa,喷出水滴最大高度为36 cm;流量250 mL/min时,导尿管进水口压力86 Kpa,喷出水滴最大高度为70 cm(常温常压条件下,1 Kpa=10.2 cmH2O),而此时进水口压力很大,进水口接头有脱离风险,再考虑膀胱压力大于逼尿肌漏尿点压(detrusor leak point pressure,DLPP)40 cmH2O时,会造成膀胱内液体向输尿管返流引起上泌尿系积液进而损害肾功能的可能,所以不建议灌注流量超过200 mL/min。(3)膀胱感觉为主观感受,它受灌注的流量、灌注液温度、周围环境、患者对检查关注的程度影响,因此膀胱感觉的准确判断很困难,通常FD较有临床意义[18]。正常膀胱的FD出现在膀胱内灌注量约150~200 mL,但在HIVEC时,因受多种因素的影响,膀胱内灌注量<150 mL 时即可出现FD。所以,在HIVEC 时,应实时根据患者的情况及时调整灌注流量及膀胱内灌注量。
在临床操作中,为保证HIVEC 治疗过程平稳,可采取灌注前向患者耐心宣教,建立信任,消除其紧张情绪。降低灌注时手术床高度,减少虹吸效应,并且每隔10 min 间断夹闭出水管道,使膀胱反复达到充盈状态,保证灌注药液在膀胱内各处黏膜的分布。此外,硅胶导尿管在材料的顺应性、组织相容性、管内进出口的直径均优于普通乳胶导尿管,材料相对透明,便于观察,但无论选择何种材质导尿管,小于F18 号均是不推荐的。笔者注意到一种专门针对膀胱热灌注而设计研发的新型热灌注系统已经申请专利并于近期可应用于临床[19],其将质软的加药袋改良为不随压力变化而改变体积的质硬的加药罐,自动排空管道内空气后建立密闭的循环通路,通过蠕动泵提供动力,可维持膀胱内与加药罐内的压力相同,从而监测膀胱内的压力变化,控制并恒定保持膀胱内的灌注容量,进而使HIVEC 过程更加平稳安全。
