腹腔镜下根治性子宫切除术治疗宫颈癌的效果
2020-08-24王朋谋李晨星李卫平
王朋谋 陈 静* 李晨星 李卫平
1.清华大学第一附属医院(北京,100016);2.解放军总医院
子宫颈癌是女性癌症死亡率第四大癌症[1-2]。根治性子宫切除术是早期宫颈癌的标准治疗方法,自从20世纪90年代初腹腔镜根治性子宫切除术(LRH)治疗宫颈癌以来,这种微创手术已得到广泛应用[3-4]。经腹根治性子宫切除术(ARH)是治疗早期宫颈癌方法,虽然有效但也伴随着严重并发症,其中以尿路相关的发病率为主[5]。LRH对患者的影响尚未得到系统研究。因此,本研究探讨LRH对宫颈癌患者的术后影响及并发症。
1 资料与方法
1.1 临床资料
回顾性分析2013年7月-2018年7月本院手术治疗的宫颈癌患者(临床资料和随访信息),年龄45~74岁,均符合宫颈癌诊断和手术标准[6]。排除①重大精神和疾病患者;②手术禁忌者;③术前接受化疗、放疗等辅助治疗。其中经腹腔镜下子宫切除术60例(LRH组),年龄(49.3±3.8)岁,其中鳞癌50例,腺癌9例,腺鳞癌1例;ⅠB1期45例,ⅠB2期13例,ⅡA期2例。经腹根治性子宫切除术60例(ARH组),年龄(49.3±3.7)岁,其中鳞癌49例,腺癌9例,腺鳞癌2例,ⅠB1期46例,ⅠB2期12例,ⅡA期2例。两组比较无差异(P>0.05)。所有患者均签署手术知情同意书。本研究经本院伦理委员会审批。
1.2 手术方法
两组术前均常规检查,根据患者情况选择适当体位,全麻醉成功后,常规消毒铺巾。①传统经腹手术:取旁正中切口进入腹腔探查子宫以及双侧输卵管以及大网膜等,切除子宫及宫旁组织3cm以上,打开输尿管隧道,探查下推膀胱,于宫颈下切除阴道后穹隆3cm以上,并行左右盆腔淋巴结清扫及腹主动脉旁淋巴结取样。②腹腔镜下行宫颈癌根治术,阴道拉钩暴露宫颈,见阴道壁光滑,宫颈创面质脆,触血,于3点、9点注射纳米碳,置举宫器,置导尿管,作脐部长1 cm切口,后充入CO2形成气腹,进入10mm穿刺套管,接入腹腔镜系统,于左下腹分别穿入2个5mm的Trocar,右腹下穿入1个5mm的Trocar,观察盆腹腔情况并行宫颈癌根治术(广泛子宫切除加左右盆腔淋巴结清扫加腹主动脉旁淋巴结取样),手术范围同开腹宫颈癌根治术。
1.3 观察指标
比较两组住院天数、术中出血量、术后排气时间及下床活动时间;术前、术后6个月采外周血,检测卵泡刺激素(FSH)、雌二醇(E2)、黄体生成素(LH);分析化疗放疗情况;根据QOL评分比较两组患者术前及术后3个月、6个月的生活质量(分值0~100分,分值越低则生活质量越差)[7];比较两组患者膀胱损伤和切口感染等,术后随访至2019年1月,统计两组术后肿瘤复发率和生存率。
1.4 统计学方法
采用SPSS 21.0分析数据,计数资料以(%)表示,采用χ2检验;计量资料以()表示,采用t检验。P<0.05为差异有统计学意义。
2 结果
2.1 手术恢复情况
两组术后临床效果见表1,LRH组住院天数、术中出血量、术后排气时间及下床活动时间均于ARH组(P<0.05)。
表1 两组手术恢复情况比较()
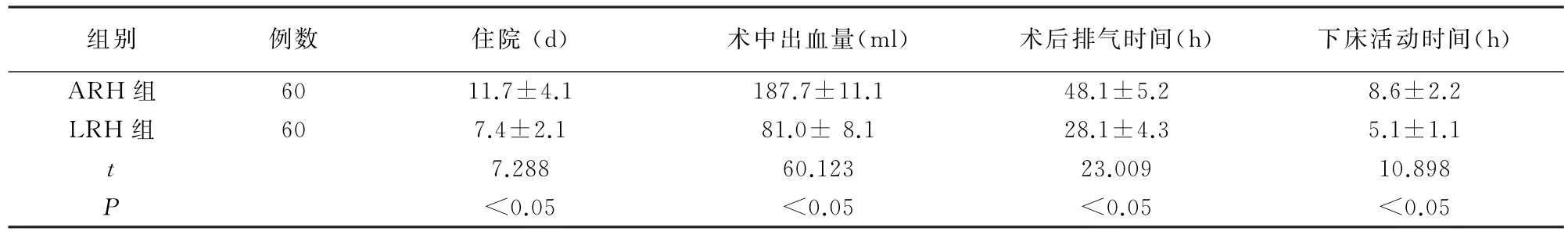
表1 两组手术恢复情况比较()
组别 例数 住院(d) 术中出血量(ml) 术后排气时间(h) 下床活动时间(h)ARH组 60 11.7±4.1 187.7±11.1 48.1±5.2 8.6±2.2 LRH组 60 7.4±2.1 81.0±8.1 28.1±4.3 5.1±1.1 t 7.288 60.123 23.009 10.898 P<0.05 <0.05 <0.05 <0.05
2.2 激素水平变化
术后两组性激素水平均较术前提高(t=2.048,2.207,3.073,均P<0.05),但两组间无差异(P>0.05)。见表2。
2.3 术后评价
ARH组术后感染率(4例,6.7%)和膀胱损伤率(3例,5.0%)与LRH组(各有1例,1.7%)比较无差异(P>0.05)。两组生活质量评分均较术前提高,且LRH组评分高于ARH组(P<0.05)。两组术后肿瘤复发率无差异(P>0.05)。见表3。
表2 两组手术前后性激素水平比较()
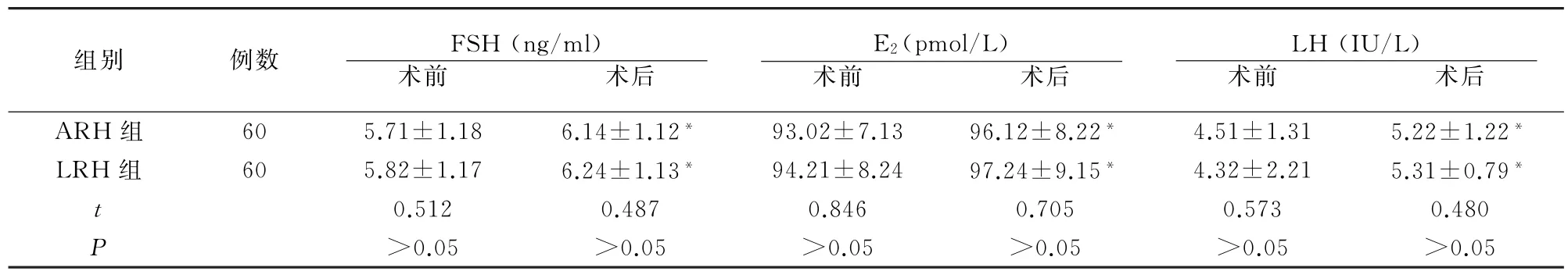
表2 两组手术前后性激素水平比较()
*与术前比较P<0.05
组别 例数 FSH(ng/ml) 术前 术后E2(pmol/L) 术前 术后LH(IU/L) 术前 术后ARH组 60 5.71±1.18 6.14±1.12* 93.02±7.13 96.12±8.22* 4.51±1.31 5.22±1.22*LRH组 60 5.82±1.17 6.24±1.13* 94.21±8.24 97.24±9.15* 4.32±2.21 5.31±0.79*t 0.512 0.487 0.846 0.705 0.573 0.480 P>0.05 >0.05 >0.05 >0.05 >0.05 >0.05
3 讨论
2019年3月,美国国家综合癌症网络(NCCN)发布了宫颈癌指南2019年第4版,结合国际妇产科联合会(FIGO)的最新多中心临床研究显示,对于早期宫颈癌患者,手术仍然是获益最佳的治疗手段。欧洲妇科肿瘤学学会指出,对于早期(IA2~IIA)宫颈癌患者,无论是开腹手术还是腹腔镜,都是一种可接受的根治性子宫切除术方法[8]。本研究中与开腹根治性子宫切除术相比,腹腔镜下根治性子宫切除术住院天数、术中出血量、术后排气时间和下床活动时间均更少,与国外最新回顾性研究结果相一致[9]。可能与腹腔镜创口小有关,术中出血量少更有利于术后恢复。性激素水平均得到提高,两种术式未见差异,提示未对患者性激素分泌造成影响,与有关报道相似[10]。采用腹腔镜手术的患者术后生活质量高于开腹组患者[11],可能与患者术后的恢复效果快及心理因素有关。开腹手术患者会因为手术瘢痕产生自卑感,影响生活质量。
目前以腹腔镜为代表的微创手术在临床推广,已占到全部宫颈癌手术50%以上。但传统开腹手术并未被淘汰,目前欧美宫颈癌治疗指南中仍建议医生根据患者情况,开腹和微创二选一。2018年《新英格兰医学杂志》刊发了最新回顾性以及前瞻性临床研究显示:微创手术患者术后的死亡风险是开腹组的6.5倍,癌症原位复发风险为4.26倍[12-13]。本研究LRH组和ARH组感染及膀胱损伤发生率均处于较低水平,但两组无差异;随访患者复发率和生存率,LRH组复发率略高于ARH组,生存率略低于ARH组,但组间也未见统计学差异。
综上所述,在早期宫颈癌患者中,腹腔镜根治性子宫切除术术中出血量少,术后恢复快,术后生活质量略好;两种术式术后的复发率和生存率未见差异。临床可根据患者实际情况选择手术方式。
