年轻女性子宫内膜增生或癌变的危险因素及临床特征分析
2020-08-17何雪晴刘绍艺颜琪张慧英
何雪晴,刘绍艺,颜琪,张慧英
子宫内膜增生(endometrial hyperplasia,EH)是一种非生理性的内膜增生,具有进展为子宫内膜癌的风险,严重危害女性健康。目前该病发病年轻化趋势明显升高,有研究显示子宫内膜癌和子宫内膜不典型增生患者中绝经前女性高达20%~25%,其中3%~5%的患者年龄<40 岁,70%尚未生育[1]。本研究选定发病年龄≤40岁的子宫内膜增生或子宫内膜癌患者作为研究对象。此类患者多合并有异常子宫出血、不孕病史,有强烈的保留生育功能的愿望,但是目前对于本病治疗方式一般首选子宫切除术,这不仅加重了患者的身心负担,同时使患者失去生育能力,严重影响患者生活质量。本研究旨在探讨年轻女性子宫内膜增生或癌变的危险因素、出血模式、超声影像特征,为临床早期识别高危患者、早期诊断及治疗提供依据。
1 对象与方法
1.1 研究对象与分组 回顾性分析2017 年1 月—2019 年1月天津医科大学总医院妇产科的243例患者的临床资料,将其中因异常子宫出血(abnormal uterine bleeding,AUB)或B超提示子宫内膜回声异常、行宫腔镜检查或诊刮治疗,病理结果为子宫内膜增生或癌变者105例为病例组,年龄23~40岁,平均(33.41±4.65)岁;其中单纯性增生66 例,复杂性增生24例,不典型增生或癌变15例;其余138例同时期月经规律,因助孕检查、宫腔粘连、子宫纵隔等行宫腔镜检查或诊刮治疗,病理诊断为增殖期子宫内膜或分泌期子宫内膜的患者作为对照组,年龄21~40岁,平均(32.36±4.36)岁,2组年龄差异无统计学意义(t=1.801,P>0.05)。排除标准:患有其他内分泌疾病,近3个月内使用激素类药物及患有其他肿瘤性疾病者。
1.2 方法
1.2.1 诊断标准 AUB:以2014年中华医学会妇产科学分会发表的《异常子宫出血诊断与治疗指南》为标准。月经频发(月经周期<21 d)、月经稀发(月经周期>35 d)、闭经(≥6个月无月经)、经期延长(经期>7 d)、经期过短(经期<3 d)、月经过多(经期出血量>80 mL)、月经过少(经期出血量<5 mL)、经间期出血(有规律、在可预期的月经之间发生的出血,包括随机出现和每个周期固定时间出现的出血)、不规则子宫出血(月经周期、经期、经量均异常)等。肥胖:以2014年《中国成人超重或肥胖病预防与控制指南》为标准,体质量指数(BMI)≥28 kg/m²。多囊卵巢综合征(polycystic ovarian syndrome,PCOS)参考2003年鹿特丹诊断标准:(1)稀发排卵或无排卵。(2)高雄激素的临床表现和(或)生化指标异常。(3)卵巢多囊样变(PCOM)。一侧或双侧卵巢中直径2~9 mm的卵泡≥12个,和(或)卵巢体积>10 cm3。符合以上3项中的2项,同时排除甲状腺疾病、库欣综合征、分泌雄激素的肿瘤等相关疾病。糖尿病:参考《中国2型糖尿病防治指南(2017年版)》。高血压:参考《中国高血压防治指南(2018 年修订版)》。
1.2.2 资料收集 所有患者均进行一般临床病史采集,包括年龄、月经史、是否合并AUB、出血模式、出血时间是否≥6个月、BMI、PCOS、内科合并症(高血压、糖尿病)、肿瘤家族史、子宫内膜病理结果。选取上述在本院行经阴道彩色多普勒超声(TVCDS)检查的患者进行影像学资料收集和分析,超声影像学资料收集包括子宫内膜厚度、子宫内膜回声强度及有无三线征。
1.3 统计学方法 采用SPSS 25.0 软件进行分析,正态分布计量资料采用均数±标准差()表示,组间比较采用两独立样本t检验。分类变量采用例(%)表示,组间比较采用χ2检验。采用二分类Logistic 回归分析相关危险因素并进行危险度估计,计算比值比(OR)及其95%可信区间(CI)。P<0.05为差异有统计学意义。
2 结果
2.1 子宫内膜增生或癌变危险因素分析 单因素Logistic 回归分析结果显示,病例组中合并肥胖、糖尿病、PCOS、AUB及AUB时间≥6个月者比例明显高于对照组(P<0.05);2组间合并高血压、有肿瘤家族史者比例差异无统计学意义(P>0.05),见表1。
以子宫是否发生增生或癌变为因变量(是=1,否=0),以表1 中差异有统计学意义的因素为自变量,其中包括肥胖、是否合并糖尿病、是否合并PCOS、是否合并AUB、是否AUB 时间≥6 个月(是=1,否=0),变量筛选采用向前法进行多因素Logistic回归分析。结果显示,合并肥胖、糖尿病、AUB、AUB时间≥6 个月均是影响子宫内膜增生或癌变的独立危险因素(P<0.05),见表2。
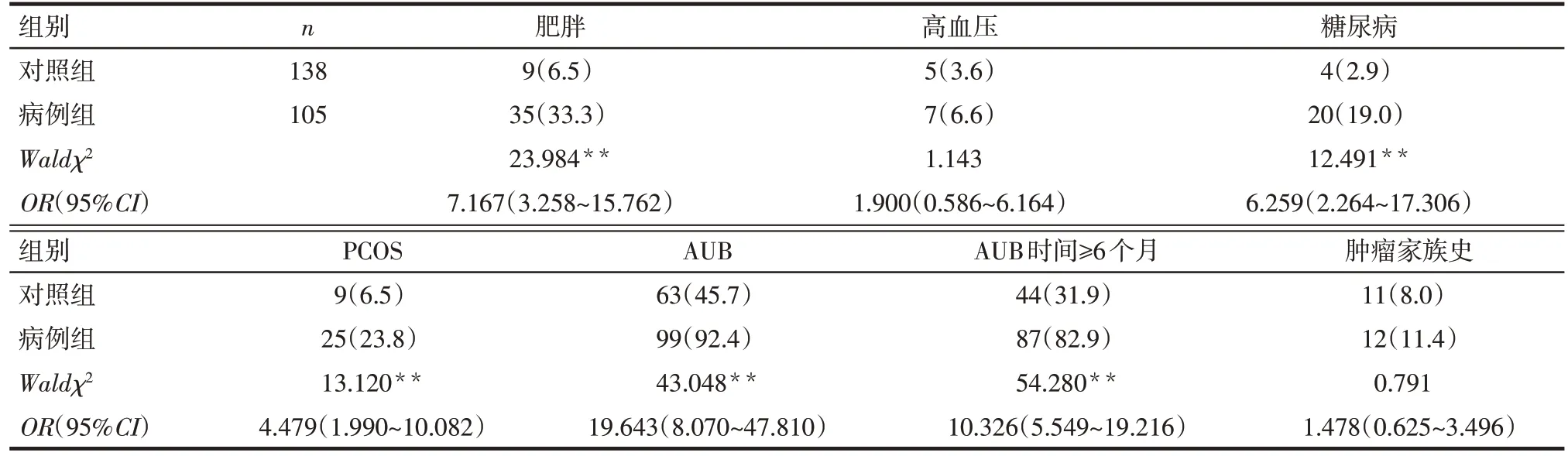
Tab.1 Univariate analysis results of endometrial hyperplasia or carcinoma表1 子宫内膜增生或癌变影响因素的单因素分析结果 例(%)
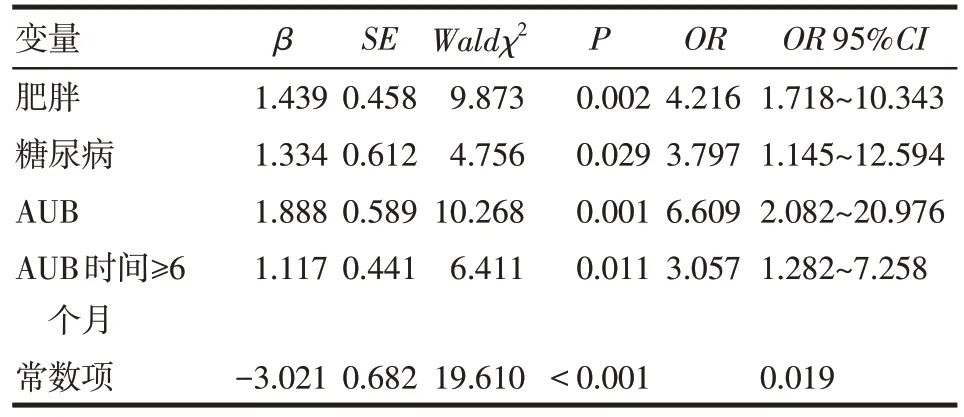
Tab.2 Multivariate analysis results of endometrial hyperplasia or carcinoma表2 子宫内膜增生或癌变的多因素分析结果
2.2 AUB 与子宫内膜增生或癌变的关系 病例组中伴有月经稀发和(或)不规则子宫出血[85(80.95%)vs.33(23.91%),χ2=77.666,P<0.01]和AUB 时间≥6 个月患者[87(82.9%)vs.44(31.88%),χ2=62.354,P<0.01]比例高于对照组。
2.3 超声影像表现与子宫内膜增生或癌变的关系 选取上述患者同期在本院行超声检查的209例超声资料(病例组89例,对照组120例),分析结果显示,病例组内膜厚度明显高于对照组[(14.27±3.59)mmvs.(9.11±3.31)mm,t=10.716,P<0.01];病例组呈高回声无三线征比例高于对照组[81(91.01%)vs.66(55.00%),χ2=31.760,P<0.01]。
3 讨论
3.1 年轻女性子宫内膜增生或癌变的危险因素 子宫内膜增生或癌变是子宫内膜的病理性增殖,被认为是由多种因素综合作用引起的。本研究采用回顾性分析显示,肥胖、糖尿病、AUB、AUB时间≥6个月均是年轻女性患子宫内膜增生或癌变的独立危险因素。
肥胖可参与多种癌症(如乳腺癌、结肠癌、前列腺癌、肝癌等)的发生与发展并增加患病风险[2]。Wise 等[3]的系统回顾研究显示,肥胖是绝经前女性患子宫内膜复杂性增生或癌变的主要危险因素;随BMI 增加,患子宫内膜增生或子宫内膜癌的风险明显增加;BMI≥30 kg/m²女性患子宫内膜复杂性增生和子宫内膜癌的风险分别为正常BMI 女性的4.6 倍(95%CI:2.1~10.3,P<0.01)和5.25 倍(95%CI:4.00~6.90,P<0.01);BMI≥40 kg/m²女性患子宫内膜复杂性增生和子宫内膜癌的风险分别为正常BMI女性的23倍(95%CI:6.6~79.8,P<0.01)和19.79倍(95%CI:11.18~35.03,P<0.01)。本研究多因素分析显示肥胖女性患病风险为BMI 正常女性的4 倍以上,与上述研究结果相似。
糖尿病是一种以高血糖为特征的代谢性疾病,本研究提示其是子宫内膜增生或癌变的独立危险因素。Mitsuhashi 等[4]的一项前瞻性研究显示,子宫内膜不典型增生或癌变患者中普遍存在糖尿病、糖耐量受损、胰岛素抵抗等糖代谢紊乱。Ryu等[5]研究进一步证实因胰岛素抵抗引起的高血糖可进一步促进代谢活跃、组织增殖,最终导致子宫内膜增生甚至癌变。本研究显示合并糖尿病患子宫内膜增生或癌变风险是未合并糖尿病者的3.797倍。
3.2 年轻女性子宫内膜增生或癌变的出血模式特征 AUB 是妇科常见的临床表现,不同的疾病表现为不同的出血模式。陈璐等[6]研究显示子宫内膜增生或癌变的出血模式多表现为子宫不规则出血、经期延长或月经稀发。岑立微等[7]研究发现,早期子宫内膜癌多表现为月经过多伴经期延长、月经稀发等出血模式。Deeba 等[8]观察到子宫内膜癌发生率随AUB持续时间的增加而增高,AUB持续时间为1~3 年、4~7 年、8~10 年的子宫内膜癌变率分别为5.6%、14.6%、18.2%,随着AUB 持续时间的延长,伴或不伴非典型性的复杂性增生患者的癌变发生率均增高。Sweet等[9]提出针对月经周期不规则持续3个月或月经不规则病史超过3年的患者应进行重点评估。本研究显示,病例组中有月经稀发和(或)不规则子宫出血患者及出血时间≥6 个月者均明显高于对照组,提示在临床诊断中应对该类患者进行重点关注,注意子宫内膜增生或癌变的可能。
3.3 年轻女性子宫内膜增生或癌变的超声影像学特征 阴道彩色多普勒超声广泛用于各种AUB 及子宫内膜疾病的筛查。Zhou 等[10]研究显示子宫内膜癌患者超声表现多为中高强度回声,并伴有不规则血流。三线征作为子宫内膜在正常月经周期形成的一种特征性征象,既往多用于评估子宫内膜容受性等相关研究,较少见于子宫内膜增生或癌变研究[11]。谢阳桂等[12]研究显示三线征消失可视为子宫内膜癌的高危表现。本研究显示病例组子宫内膜厚度及呈高回声无三线征者比例明显高于对照组,提示子宫内膜增厚、不具有三线征、呈不均匀高回声是育龄期女性子宫内膜增生或癌变的超声表现特征。
综上所述,肥胖、糖尿病、AUB、AUB 时间≥6 个月是子宫内膜增生或癌变的高危因素,临床工作中应予以重视。对于超声提示子宫内膜增厚或子宫内膜呈高回声无三线征的患者尽早进一步检查,做到早发现、早诊断、早治疗,以利于改善预后。
