用药护理配合奥曲肽及生长激素治疗ICU重症急性胰腺炎的效果分析
2020-08-13麦瑞英吴婉桃何泳枝
麦瑞英 吴婉桃 何泳枝
【摘要】 目的 探讨用药护理配合奥曲肽及生长激素治疗重症加强护理病房(ICU)重症急性胰腺炎的效果。方法 60例ICU重症急性胰腺炎患者, 按照随机数字表法分为观察组及对照组, 每组30例。观察组实施用药护理配合奥曲肽及生长激素治疗, 对照组仅给予奥曲肽联合生长激素治疗。比较两组治疗前后的炎症指标[C反应蛋白(CRP)、肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)、白细胞介素-10(IL-10)]、免疫功能指标(CD3+、CD4+、CD4+/CD8+、CD8+)、血液流变学指标(全血高切粘度、血浆粘度、体外血栓长度、血小板粘附率)变化情况。结果 治疗后, 观察组CRP(87.52±20.25)mg/L、TNF-α(115.23±50.13)ng/L、IL-6(114.25±16.33)ng/L、IL-10(69.52±25.36)ng/L均低于对照组的CRP(121.23±20.36)mg/L、TNF-α(152.25±50.58)ng/L、IL-6(208.32±16.58)ng/L、IL-10(90.25±20.24)ng/L, 差异均具有统计学意义(P<0.05)。治疗后, 观察组CD3+、CD4+、CD4+/CD8+细胞水平均高于对照组, CD8+、全血高切粘度、血浆粘度、体外血栓长度、血小板粘附率低于对照组, 差异均具有统计学意义(P<0.05)。结论 用药护理配合奥曲肽及生长激素治疗ICU重症急性胰腺炎的效果显著, 可降低炎症指标, 改善免疫功能指标以及血液流变学指标。
【关键词】 用药护理;奥曲肽;生长激素;重症加强护理病房;重症急性胰腺炎
DOI:10.14163/j.cnki.11-5547/r.2020.20.060
急性胰腺炎是临床常见急腹症, 主要是由于多种病因导致胰酶在胰腺内激活, 引起胰酶消化胰腺以及周边组织出现炎性反应, 进而引发疾病[1]。急性胰腺炎病情发展中, 免疫细胞过度激化, 炎症介质大量释放, 因此多出现血管内形成微血栓, 伴有不同程度的凝血功能障碍, 极易出现全身炎症反应综合征, 继而并发多器官功能障碍[2]。既往对急性胰腺炎治疗多采用手术治疗, 但并不能根治, 且易引多种并发症, 内科治疗逐渐得到人们重视, 如何探究一种有效的保守治疗方案, 逐渐成为临床研究的热点。本次研究中给予观察组用药护理配合奥曲肽及生长激素治疗, 效果较好, 现报告如下。
1 资料与方法
1. 1 一般资料 隨机抽取2018年4月~2019年4月本院60例ICU重症急性胰腺炎患者, 按照随机数字表法分为观察组及对照组, 每组30例。观察组男17例, 女13例;年龄22~60岁, 平均年龄(37.52±7.55)岁;急性生理学和慢性健康状况评分Ⅱ(APACHEⅡ)评分:15~24分(中度)12例, >24分(重度)18例;发病时间1~35 h, 平均发病时间(10.25±8.35)h。对照组男16例, 女14例;年龄22~61岁, 平均年龄(37.55±7.88)岁;APACHEⅡ评分:15~24分(中度)13例, >24分(重度)17例;发病时间1~34 h, 平均发病时间(10.22±7.97)h。两组患者的一般资料比较, 差异无统计学意义(P>0.05), 具有可比性。
1. 2 纳入及排除标准
1. 2. 1 纳入标准 均符合急性胰腺炎诊断标准[3], 且经临床症状和实验室检查确诊;均自愿参与, 且取得书面同意书;均首次发病, 发病时间<48 h。
1. 2. 2 排除标准 既往有免疫缺陷性疾病者;中途退出者;具有精神疾病史、认知功能障碍者;合并严重器质性疾病、恶性肿瘤者。
1. 3 方法
1. 3. 1 对照组 给予醋酸奥曲肽注射液(瑞士Novartis Pharma Stein AG, 注册证号 H20150364, 规格:1 ml∶0.1 mg), 第1天静脉推注100 μg, 之后给予微量泵25 μg/h, 持续24 h静脉泵注+重组人粒细胞刺激因子注射液(厦门特宝生物工程股份有限公司, 国药准字S19990041, 规格:150 μg/支)0.4 U皮下注射, 2次/d。连续治疗5 d。
1. 3. 2 观察组 在对照组基础上实施用药护理, 具体为:在实施各项操作前, 做好相关讲解, 提高患者配合度, 同时动态监测各项生命体征, 如有异常, 及时告知医师进行处理。告知患者治疗过程中可能存在的不适, 指导其如何区分疼痛, 强调轻微不适属于正常情况, 无需惊慌。建立临床护理表格, 在实施完各项操作后, 在表格中进行填写, 交接班前15 min, 检查患者情况, 做好交接工作。
1. 4 观察指标 ①治疗前后, 采用酶联免疫吸附试验法, 对两组静脉血清CRP、TNF-α、IL-6和IL-10水平实施检测;②采用流式细胞分析法, 测定两组治疗前后CD3+、CD4+、CD4+/CD8+、CD8+细胞变化情况;③记录两组治疗前后血液流变学指标变化情况, 包括全血高切粘度、血浆粘度、体外血栓长度、血小板粘附率。
1. 5 统计学方法 采用SPSS19.0统计学软件进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
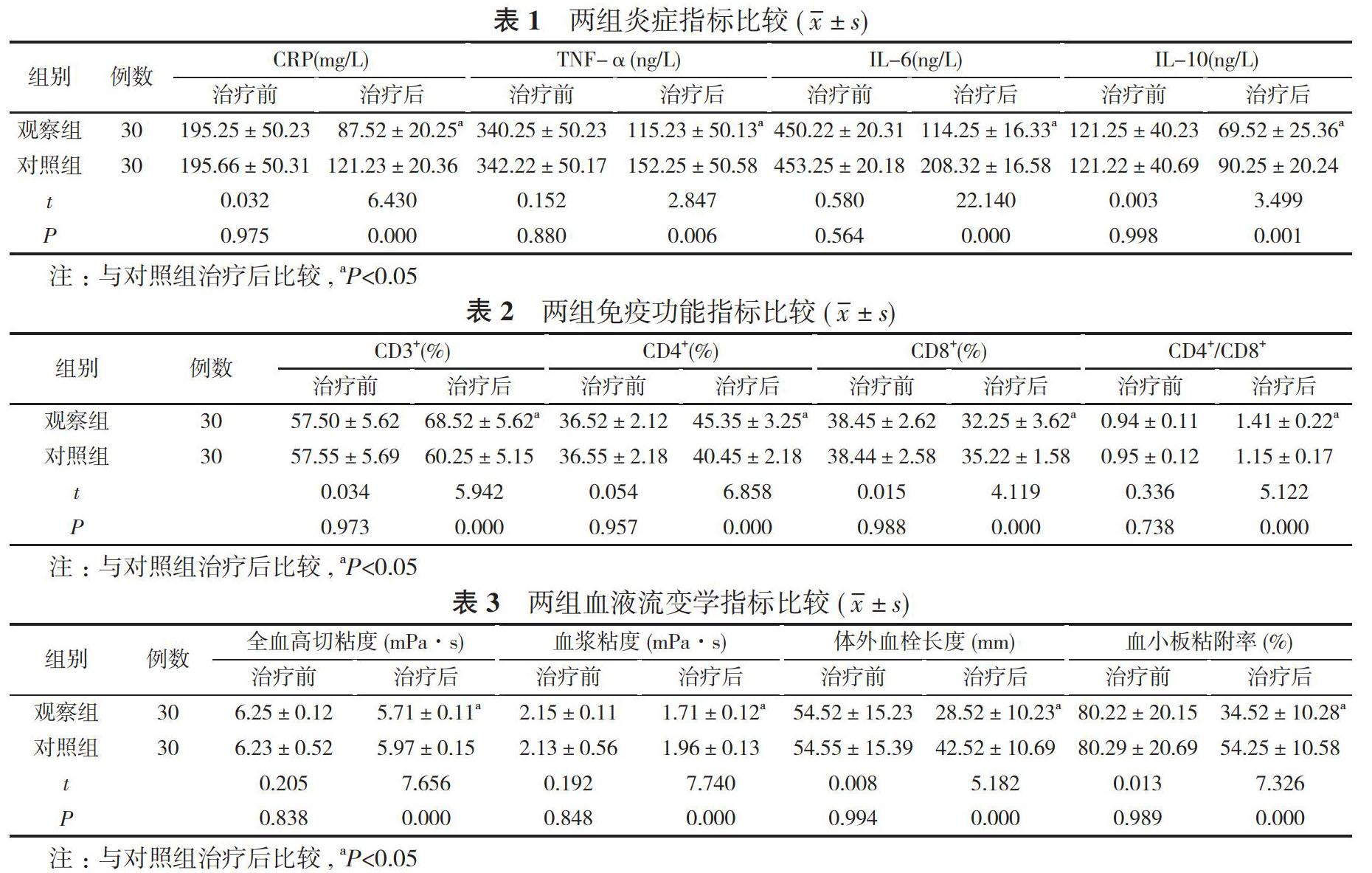
2. 1 两组炎症指标比较 治疗前, 两组CRP、TNF-α、IL-6、IL-10水平比较, 差异均无统计学意义(P>0.05);治疗后, 观察组CRP、TNF-α、IL-6、IL-10均低于对照组, 差异均具有统计学意义(P<0.05)。见表1。
2. 2 两组免疫功能指标比较 治疗前, 两组CD3+、CD4+、CD8+、CD4+/CD8+细胞水平比较, 差异均无统计学意义(P>0.05);治疗后, 观察组CD3+、CD4+、CD4+/CD8+细胞水平均高于对照组, CD8+细胞水平低于对照组, 差异均具有统计学意义(P<0.05)。见表2。
2. 3 两组血液流变学指标比较 治疗前, 两组全血高切粘度、血浆粘度、体外血栓长度、血小板粘附率比较, 差异均无统计学意义(P>0.05);治疗后, 观察组全血高切粘度、血浆粘度、体外血栓长度、血小板粘附率均低于对照组, 差异均具有统计学意义(P<0.05)。见表3。
3 讨论
ICU重症急性胰腺炎发病机制复杂, 现有研究显示[4, 5], 该疾病的发生与多种因素有关, 如人体胰腺自身消化、免疫细胞过度激化等。随着生活饮食方式的改变, 其发生率呈逐年上升趋势, 在经济发达地区, 该病发生率更高。临床治疗方案较多, 但均为联合治疗为主, 在药物使用中, 奥曲肽是常用药物。奥曲肽可降低胰腺分泌液的量, 减轻胰管压力, 可对多种消化液相关激素進行抑制, 同时还能够阻止多种炎性介质和细胞因子的释放, 保护胰腺细胞的细胞膜, 提高肝脏网状内皮细胞功能, 抑制血小板活化因子释放, 进而进一步保护胰腺细胞, 效果较好, 应用广泛[6]。生长激素是人工合成的环状14肽化合物, 胰腺细胞表面有生长激素受体, 外源性生长激素, 可抑制胰腺分泌, 减少胰酶消化作用, 抑制胃酸以及胃肠运动, 进而对胰腺内、外分泌功能造成影响。同时生长激素能够松弛括约肌, 促进胰液排出, 大剂量的使用, 还可诱导转化生长因子B1基因表达增强, 加快胰腺组织修复以及再生[7, 8]。
本次研究结果证实奥曲肽联合生长激素与ICU重症急性胰腺炎患者具有较好的治疗效果。治疗过程中, 患者受多种因素的影响, 会伴有不同程度的恐惧、焦虑、抑郁等情绪, 导致治疗配合度降低, 因此给予必要的护理干预, 可为治疗效果以及预后提供保障。用药护理通过, 在对各项操作进行讲解, 取得患者配合, 同时指导其分辨自身状况, 能够准确对治疗期间的不适情况进行表述, 以便临床医护人员进行评估, 做好用药监护, 动态监测生命体征, 根据临床经验, 出现异常及时告知医生, 实施处理。本次研究结果显示, 观察组干预后各项指标均优于对照组, 证实在常规治疗中, 加入用药护理配合, 效果更为显著。
综上所述, 用药护理配合奥曲肽及生长激素治疗ICU重症急性胰腺炎的效果显著, 可降低炎症指标, 改善免疫功能指标以及血液流变学指标。
参考文献
[1] 罗勇. 奥曲肽联合生长激素对重症监护病房急性胰腺炎患者炎症因子及免疫功能和血液流变学的影响. 中国医药, 2018, 13(9):1361-1364.
[2] 吴燕飞. 柴胡承气汤联合奥曲肽治疗重症急性胰腺炎的临床观察及对胃肠功能恢复的影响. 四川中医, 2018, 36(7):118-121.
[3] 中华中医药学会脾胃病分会. 急性胰腺炎中医诊疗专家共识意见(2017). 临床肝胆病杂志, 2017, 33(11):2052-2057.
[4] 王绪卫, 章福彬, 李俊, 等. 奥曲肽与生长抑素辅助治疗非胆源性急性中重症胰腺炎的效果及对炎性介质的影响. 中国医药导报, 2018, 15(18):116-119.
[5] 展懿, 徐芬, 方志. 血必净注射液联合奥曲肽、乌司他丁治疗急性重症胰腺炎的疗效及对免疫功能的影响. 中华中医药学刊, 2019, 37(5):1262-1266.
[6] 朱芳丽, 韩俊岭, 孙腾飞, 等. 半剂量生长抑素联合奥曲肽治疗急性胰腺炎临床效果及其作用机制研究. 贵州医药, 2019, 43(2):250-253.
[7] 李赛莲, 许保, 陈正义, 等. 艾普拉唑联合生长抑素治疗重症急性胰腺炎的效果及安全性分析. 河北医科大学学报, 2019, 40(11):1261-1264.
[8] 吕飞, 田书芳. 生长抑素辅助治疗急性胰腺炎患者对于外周血NK细胞和TNF的影响. 临床药物治疗杂志, 2019, 66(5):49-52.
[收稿日期:2020-03-12]
