应用血清β-HCG增长率、孕酮值及子宫内膜厚度对鉴别不明部位妊娠的价值
2020-08-11黄毓丽张蕾宋哲明张宇
黄毓丽 张蕾 宋哲明 张宇
(上海交通大学附属新华医院崇明分院妇产科,上海 202150)
近年来,我国异位妊娠(EP)的发病率呈上升趋势,严重威胁患者的生命安全[1]。不明部位妊娠(PUL)[2]被定义为一种临床情况,当一位妇女的尿妊娠试验呈阳性,但经阴道超声无法确定妊娠囊的位置(宫内或宫外) 。PUL不是一个诊断,而是一个短暂的状态,在做出诊断之前,EP可能会破裂,导致未来生育能力受损,并可能出现腹腔内出血危及生命。最终诊断结果可能是早期宫内妊娠(IUP),流产,或者是可见的EP。当血人绒膜促性腺激素(β-HCG)值没有自发性下降时,临床上需要一个分析指标提示何时或是否需要提前干预,而对于如何处理PUL,国际上仍未达到共识[3]。在侵入性诊断或治疗干预之前,可以使用一项或多项检查来确认妊娠异常。建立一个强有力的循证制度,精简管理,对有关妇女及其所在的医疗保健系统都有好处。
1 资料与方法
1.1一般资料 收集2017年1月至2018年12月期间在我院因诊断“PUL”入院的208例患者资料,随访至出院,最终诊断为EP者100例为研究组,均经术中病理诊断确诊;而在随访过程中经B超发现在宫内有胚芽及原始心管搏动存在者确诊为宫内妊娠,共计108例为对照组。PUL定义为:停经妇女妊娠试验阳性,经阴道超声宫内、宫外均未见孕囊的一种妊娠状态。收集所有研究对象的年龄、孕产次、末次月经时间、入院后测血β-HCG增长率和孕酮值、经阴道B超测量的子宫内膜厚度以及各项检查的时间进行分析。本研究经我院伦理委员会批准并签署知情同意书。
1.2检测方法 入院当日取所有患者肘静脉血5 mL,应用电化学发光法 (试剂盒产于北京蓝十字生物药业有限公司) 对β-HCG和孕酮含量进行检测,且48 h后再测量一次β-HCG含量,血HCG增长率即为(48 h后测量值-初次测量值)/初次测量值,收集所有对象入院后B超检查的子宫内膜厚度。记录以上所有检测结果以及研究对象初次检测时的停经天数。

2 结 果
2.1两组一般资料的比较 两组一般资料比较差异无统计学意义(P>0.05),见表1。
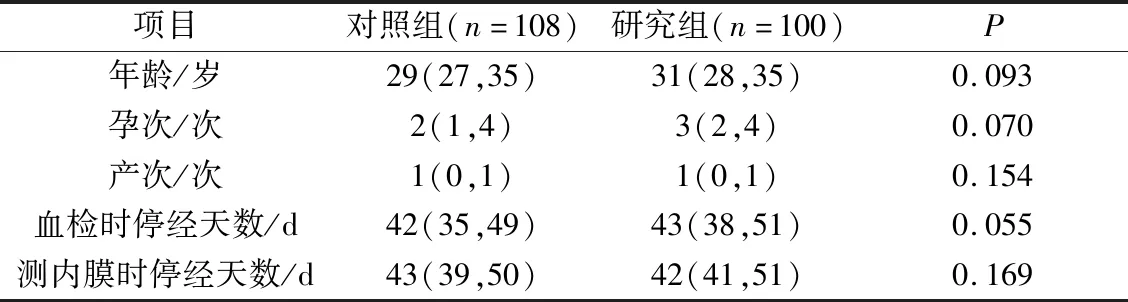
表1 两组一般资料的比较
2.2两组血清β-HCG增长率、孕酮及子宫内膜厚度的比较 研究组血清β-HCG增长率、孕酮及经阴道超声测子宫内膜的厚度均显著低于对照组(P<0.05)。见表2。

表2 两组血清β-HCG增长率、孕酮及子宫内膜厚度的比较
2.3单项应用血清β-HCG增长率、孕酮及子宫内膜厚度对EP的预测价值 分别应用β-HCG增长率和孕酮对预测EP发生有价值(P<0.05)。见表3。
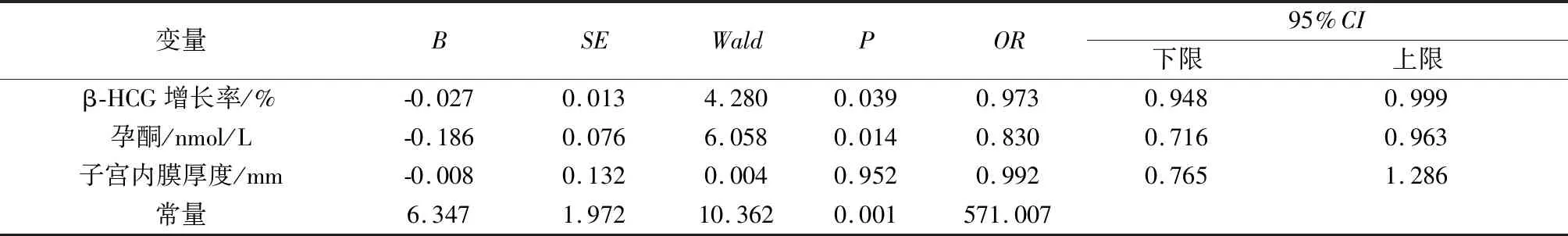
表3 应用血清β-HCG比值、孕酮及子宫内膜厚度与EP的发生作Logistic回归方程
2.4单独使用血清β-HCG增长率、孕酮及子宫内膜厚度预测EP的价值比较 从ROC曲线下面积可知,三者对EP的预测价值排序为:孕酮值>β-HCG增长率>子宫内膜厚度。见图1。分别计算其对EP的预测界值,结果提示孕酮的预测界值为18.48 nmol/L,敏感度为72.7%,特异度为92.6%;β-HCG增长率预测EP的界值为81.77%,其敏感度为81.8%,特异度为75.9%。
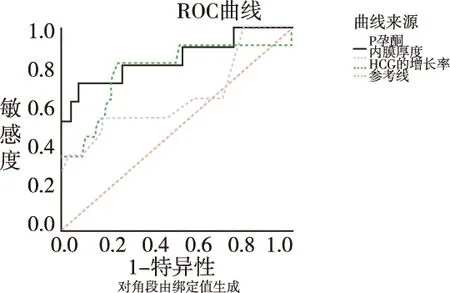
图1 血清β-HCG增长率、孕酮和子宫内膜厚度单独预测EP发生的ROC曲线比较
3 讨 论
临床上在确认妇女怀孕到确认受孕位置之间可能需要1~2周的时间,通过影像学和组织学可以知道怀孕的位置,但这两种方法都有局限性,因为影像学很难在早孕5~6周之前确诊,而组织学确诊通常需要中断妊娠。鉴于妊娠所涉及的复杂过程,没有一个单一的标记物能够高度一致地精确预测PUL结局。因此,预测模型已经扩展到包含多个标记测试中的各种途径[4]。虽然同时探索多个标记的概念并不新鲜,但允许复杂回归建模的统计分析使研究人员能够探索多个标记测试的相互作用或协同作用。
血HCG是研究最广泛的早期妊娠结局的生物标志物,也是唯一常规用于临床的生物标志物。最近的系统综述和荟萃分析显示,单一的血清HCG水平作为预测PUL结果[5]表现不佳。使用血清 HCG变化率作为诊断策略,无论是单独或在Logit模型中使用,均在诊断EP中具有最佳的性能[6]。本研究首次使用了HCG增长率来预测不明部位妊娠的结局,结果表明血清HCG增长率低于81.77%可独立预测EP的发生,其预测敏感度为81.8%,特异度为75.9%。血清孕酮的绝对水平已被用作诊断异常妊娠的附加试验。队列研究[7]的荟萃分析表明,对于有异常妊娠症状和超声不确定的妇女,极低的孕酮水平(3~6 ng/mL)有99%的确定性为异常妊娠。本次研究表明血清孕酮低于18.48 nmol/L可预测EP的发生,其敏感度为72.7%,特异度为92.6%。经阴道超声是依赖于操作者的,虽然经阴道超声扫描鉴别宫内妊娠的灵敏度几乎是100%,诊断EP的敏感度为73%~93%,但这取决于专业的临床医生或超声波技术[8]。事实上据估计,多达50%的EP存在PUL,大约10%~20%的PUL最终被诊断为EP[9]。不同研究中发现子宫内膜厚度截断值的差异可归因于不同的测量技术。因此,应该采用标准化的方法。这个方法由M.A.Bredella等[10]描述,他们提出子宫内膜厚度在矢状面的中线平面上测量,L.Rombauts等[11]发现子宫内膜厚度小于9 mm的妇女患EP的风险是子宫内膜厚度大于12 mm的妇女的4倍。M.Ellaithy等[12]评估子宫内膜厚度测量用来预测IUP的最佳截止值是10 mm。在本研究中,EP组的子宫内膜明显薄于IUP组,与以前的结果一致[13]。
单孕酮水平、HCG 变化和风险预测模型目前被用于PUL的风险分层,风险预测模型已被证明优于其他管理策略。风险分层可使医疗资源得以合理化,从而使低风险PUL的妇女避免不必要的额外的血液和超声检查,同时将资源集中用于高风险PUL,因为这种PUL具有更大的潜在危及生命的EP风险。我们的预测风险模型是将HCG增长率、孕酮值和子宫内膜厚度作为预测因子,基于多因素的Logistic模型。本研究结果比较其预测价值排序为:孕酮值>β-HCG比值>子宫内膜厚度。再分别计算各指标的预测界值,结果提示孕酮的预测界值为18.48 nmol/L,敏感度为72.7%,特异度为92.6%;β-HCG增长率预测EP的界值为81.77%,其敏感度为81.8%,特异度为75.9%。因此,使用血清β-HCG增长率和孕酮对不明部位妊娠进行预测,具有临床应用价值并值得推广。
