156例眼球摘除术病因及相关因素分析
2020-08-10樊伟英徐冬君
樊伟英 徐冬君
眼球摘除术是眼科外伤和眼科疾病最为严重的后果,是眼科常见的一种毁容性手术,不仅治疗后视力无法逆转,同时给患者带来面部外观缺陷,更有一些患者眼球摘除后出现急性应激性心理障碍和(或)长期心理创伤。义眼台植入术可以使患者眼眶饱满,改善患者的外观,却无法解决患者的心理问题。因此分析导致眼球摘除手术的原因和治疗后的情况,严格眼球摘除手术适应症,把握眼球摘除手术时机,对于可能出现心理应激因素的患者术前进行必要的心理干预及术后进行心理治疗具有重要的意义。现将我院住院病人自2008年8月至2020年1月行眼球摘除术156例患者,从年龄、性别、就诊原因、病理报告等方面进行分析,现报告如下。
1 研究对象和方法
1.1 研究对象
我院眼科自2008年8月至2020年1月间,在严格掌握手术适应症的前提下行眼球摘除术共计156例156眼。
1.2 研究方法
摘除的眼球标本经福尔马林固定—石蜡包埋切片—HE染色—光镜下观察,明确病理诊断,对年龄、性别、就诊原因、原发疾病、病理报告等进行分析。
1.3 入选标准及排除标准
入选标准:视功能丧失,无法挽回的各种眼部疾病;无严重肝肾功能不全;无严重颅脑疾病。排除标准:严重心肝脑肾等疾病;不耐受手术者。
2 研究结果
2.1 基本资料
其中男101例(64.74%),女55例(35.26%)。年龄15~89岁,平均年龄为(61.75±16.64)岁。 右眼83例,左73例。其中一期植入HA45例,二期植入HA16例。
2.2 年龄
患者156例年龄以71-80岁45例(28.85%)为最多,其次为61~70岁35例(22.44%),51~60岁22例(14.10%),41~50岁20例(12.82%),81~90岁14例(8.97%),31~40岁11例(7.05%),21~30岁7例(4.49%),11~20岁2例(1.28%),见表1。

表1 年龄分布
2.3 职业
农民65例(41.67%),工人46例(29.49%), 退休38例(24.36%),学生2例(1.28%),干部职员2例(1.28%),自由职业1例(0.64%),无业2例(1.28%)。
2.4 就诊原因
患者156例有眼内炎51例(32.69%)(眼外伤所致占19例),严重眼球破裂33例(21.15%),青光眼绝对期37例(23.72%)(继发性青光眼占34例(新生血管性青光眼占13例,有明确眼外伤3例),原发性青光眼占2例,先天性青光眼占1例),眼球萎缩26例(16.67%)(眼外伤所致占20例),葡萄膜炎3例(1.92%),角巩膜葡萄肿3例(1.92%),角膜失代偿2例(1.28%),神经纤维瘤及睫状体瘤1例(0.64%)。
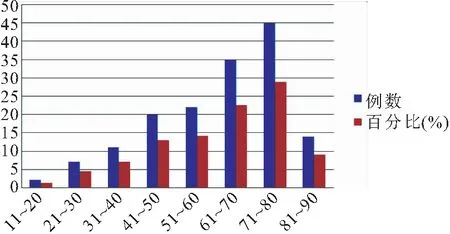
图1 年龄分布

表2 各年龄段病因分布

表3 病因及性别、眼别构成比
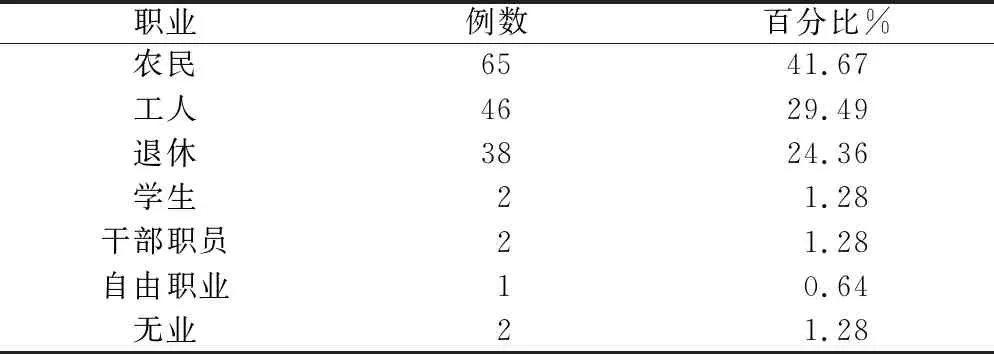
表4 职业分布
3 讨论
眼球摘除是一种破坏性、非可逆的毁容性手术,术前须持谨慎态度,严格掌握手术适应症。眼球摘除的主要原因不同的国家、不同时期报告不一样。美国的研究显示眼球摘除的最主要原因有青光眼(22%~35%)、急性眼外伤(48%)、眼内肿瘤(21%~48%)和失明性疼痛(63%)[1-3]。欧洲研究显示眼球摘除的最主要原因有失明性疼痛(37%~46%),恶性肿瘤(26%~34%)、眼外伤(39%)[4-7]。伊朗和阿拉伯国家眼球摘除最主要原因为眼外伤(33%~50%)、恶性肿瘤(20%)[8,9]。本文中,有明确眼外伤史共76例,占48.72%,高居首位,与国内其他报道相符[10,11]。
本组病例中,严重眼球破裂伤共33例(21.15%)(31例严重眼外伤,2例自发眼球破裂)。眼内容物大量流失,眼球极度变形,无法保留眼球,不得已行眼球摘除术。眼内炎中由眼外伤所致共19例,眼球萎缩中由眼外伤所致共20例,青光眼绝对期有明显眼外伤史共3例,角巩膜葡萄肿有眼外伤史共2例,角膜失代偿1例。本文中有明确眼外伤史共76例,占48.72%,高居首位。这些眼外伤致伤原因多为车祸伤、钢筋弹伤、烟花炸伤、拳击伤、砂轮击伤、石子击伤等。其中车祸伤共13例,且为严重眼球破裂伤,但自从驾驶禁酒令、驾驶及副驾驶需带安全带及驾驶证的严格把关等措施,近几年车祸伤已明显减少。有些患者工作中防护观念薄弱,致使发生严重眼外伤,仍需做好各项工作的安全教育,并且加强劳动者的保护措施,尤其是从事可能造成眼部损伤的工作的人们,可以通过让他们戴防护镜等,预防眼外伤的发生。一旦发生眼外伤,应尽早一期缝合,不主张初期摘除眼球,因眼外伤患者常伴随眼内严重出血,虽然当时患者视力无光感,但部分患者出血吸收后或者行玻璃体切除术后,仍可恢复部分视力[12]。开放性眼外伤后有发生交感性眼炎的风险。现在普遍认为,摘除受伤眼球对交感性眼炎的预防和预后未必有明显影响[13,14]。目前已不提倡单纯为预防光交感性眼炎而将病人眼球摘除。
本文156例中另一重要原因为眼内炎,眼内炎致眼球摘除51例(32.69%),其中眼外伤所致占19例,霉菌或绿脓杆菌性角膜溃疡占4例,其他占28例。分析原因一方面是这些患者大部分为农民,生活条件差,经济比较困难,不肯就医等,未及时到医院就诊,另一方面是大部分基层医院没有设置眼库,无条件进行角膜移植术,因此提高患者的就医观念,争取早发现、早诊断、早治疗,加强角膜病的卫生宣教等,显得格外重要。
本文有一例眼内肿瘤误诊为眼内炎。组织病理学检查:肉眼可见眼球1.5×1.3×1.3cm,表面血管充血,切面质硬,见有淡黄色钙化及黄白色质硬物质,镜下所见诊断为神经纤维瘤及睫状体瘤。误诊原因:该患者为40岁男性,不明原因自幼失明,近10年疼痛反复发作,入院时视力无光感,结膜混合充血,角膜变性、混浊,余眼内情况窥不清,眼球萎缩,眼眶CI未见明显异常。误诊原因:辅助检查方法不当及临床医生经验不足。
本文中致眼球摘除的第三位原因为青光眼绝对期,青光眼绝对期37例(23.72%),其中继发性青光眼占34例(新生血管性青光眼占13例),原发性青光眼占2例,先天性青光眼占1例,分析原因可能由于患者病程比较长,或者患病后没有进行正规的治疗,眼压较高,最终导致视力丧失,眼球疼痛剧烈,患者最终无法忍受,不得不行眼球摘除术。这可能与人们对青光眼疾病的知识欠缺,或严重性认识不足,以及一些基层医务人员对该病的诊疗不规范有关。由于青光眼较高时常伴有头痛、恶心、呕吐等全身症状,易被误诊为颅内或胃肠道疾病。有部分患者虽然经过正规的药物治疗,待症状缓解后,患者往往却认为病愈而不愿继续药物或手术治疗,导致病情反复发作,最后眼压无法控制,而不得行眼球摘除术。
本研究提示因青光眼绝对期行眼球摘除术的患者中,继发性青光眼占91.89%,其中新生血管性青光眼占继发性青光眼38.24%。有研究表明,新生血管性青光眼平均发病率为0.66%,其中,亚洲人群中新生血管性青光眼在青光眼中占0.7%~5.1%[15],亦有研究报道,新生血管性青光眼在继发性青光眼中位居第三位,仅次于内眼术后继发青光眼、外伤继发青光[16]眼。目前用于控制新生血管性青光眼手术:传统的小梁切除、青光眼引流阀、睫状体冷冻术及玻璃体切除术,这些手术只能一定程度上降低新生血管性青光眼的眼压,但不能控制虹膜新生血管[17-18]。目前抗VEGF药物治疗广泛用于新生血管性青光眼的治疗,有些研究表明抗VEGF药物注射后可以有更好的视力预后和眼压控制[19]。抗VEGF药物的应用为新生血管性青光眼的治疗带来了新的契机。还提示我们对眼球钝挫伤、膨胀期白内障和慢性葡萄膜炎等可能导致继发性青光眼的疾病,应给予高度重视,争取早发现,早诊断,早治疗。
美国通过60年眼球摘除原因的回顾性研究发现,随着医疗水平的提高及外科手术的改进,因青光眼行眼球摘除的发生率由50年代(23%)、60年代(31%),到本世纪降为(8%)[2]。因此,我们应加强人们对青光眼疾病的重视,一旦发病及时治疗,同时建立青光眼患者的随访档案,便于对青光眼患者病情进行跟踪,尽量减少青光眼患者发展到青光眼绝对期,才能降低眼球摘除率。
本文资料显示,发病男性多于女性,主要与男性从事的职业和参加社会生产较广有关。以农民、工人为主,可能与他们从事的职业是最危险,最易受伤有关。
综上所述,严重眼外伤是眼球摘除的主要原因,其次是眼内炎、青光眼绝对期,及时正确的处理眼外伤、提高基层医院对眼内炎及青光眼的诊治水平等是降低眼球摘除率的关键。
