支气管哮喘合并慢性阻塞性肺疾病患者的小气道功能变化的研究
2020-08-05赵转华聂秀红
赵转华 聂秀红
首都医科大学宣武医院呼吸内科,北京100053
在部分慢性气道疾病患者,尤其是老年患者中,支气管哮喘 (哮喘)和COPD 是可以重叠发生的[1]。与单纯哮喘或COPD 患者相比,这类患者肺功能下降更为严重、生活质量更差[2-3],并且随着年龄的增加,患病率呈增加的趋势[4]。有研究使用脉冲震荡法 (impulse oscillometry,IOS)检查研究哮喘、COPD 患者的气道阻力,发现COPD及哮喘患者的反映小气道受限的指标均高于健康组[5],但是目前尚无关于哮喘合并COPD 患者小气道功能变化特点的研究。最大呼气中期流速(maximum midexpiratory flow,MMEF)在临床上常用来评估小气道功能变化的特点[6],但是其变异率大[7],并且受到大气道气流和容量的影响,因此ATS 在肺功能指南中并不支持单纯将MMEF作为评价是否存在小气道病变的指标。有研究显示,5 Hz与20 Hz时呼吸黏性阻力之差 (the fall in resistance from 5 to 20 Hz,R5-R20)与MMEF之间呈负相关,R5-R20在慢性气道疾病如哮喘、COPD 的小气道病变的临床评价中可作为常规肺功能的补充[8]。本研究收集2015年10月至2016年11月就诊于首都医科大学宣武医院的哮喘合并COPD 的患者,使用R5-R20≥0.07 k Pa·L-1·s-1诊断为小气道功能异常 (small-airway dysfunction,SAD),探究了哮喘合并COPD 患者的小气道变化的特点及其对患者生活质量的影响。现报告如下。
1 对象与方法
1.1 研究对象 2015年10月至2016年11月就诊于首都医科大学宣武医院呼吸内科的哮喘合并COPD 的患者。哮喘病例符合2016 年哮喘诊断、治疗全球策略[9]中诊断标准,即 (1)反复发作喘息、气急、胸闷、咳嗽,多与接触变应原、冷空气、物理、化学性刺激等有关;(2)发作时双肺可闻及散在或弥散性,以呼气相为主的哮鸣音,呼气相延长;(3)上述症状和体征可经治疗缓解或自发缓解;(4)除外其他疾病引起的喘息、气急、胸闷和咳嗽;(5)临床表现不典型者,应至少具备以下一项试验阳性:支气管激发试验或运动试验阳性;支气管舒张试验阳性 [第1 秒用力呼气容积(forced expiratory volume in one second,FEV1)增加>12%,且FEV1绝对值增加>200 ml];PEF日内变异率>10%;符合1~4 条或者4、5条者,可以诊断为哮喘。COPD 病例符合2016年COPD 诊断、治疗全球策略指南[10]中诊断标准,即有慢性咳嗽和/或咳痰和/或呼吸困难;有烟草烟雾、取暖燃料或和烹饪产生的烟雾、职业性粉尘及化学物质接触史;不可逆性气流受限(吸入支气管舒张剂后FEV1/FVC<70%)。排除因任何原因不能完成研究者,急性加重期的患者以及确诊患有哮喘、COPD 以外的呼吸系统疾病的患者,如肺炎、肺间质纤维化、肺结核等。本研究符合《赫尔辛基宣言》的原则。
1.2 研究方法 所有患者在支气管舒张试验前后行肺功能检查,同步进行IOS检查,并且进行慢性阻塞性肺疾病评估测试 (COPD assessment test,CAT)量表。
1.2.1 肺功能测定 采用美国森迪斯公司生产的Vmax Encore系列的肺功能仪进行测定。由专人按常规操作要求测定,每项操作程序测定3~5次,选取最佳值作为统计用数据。主要测定指标为:FVC、FEV1、FEV1/FVC、呼气峰值流速 (peak expiratoey flow,PEF)、 肺 总 量 (total lung capacity,TLC)、残总比 (residual volume/total lung capacity,RV/TLC)、DLCO。所有参数均以占预计值百分比(%pred)表示。
1.2.2 IOS测定 应用德国耶格MS IOS肺功能仪进行测定。检查过程严格按照ERS推荐的标准方法进行。IOS 测定的参数包括:响应频率(resonant frequency,Fres);来自结构参数的中心阻 力 (central resistance,Rc)、 周 边 阻 力(peripheral resistance,Rp);呼吸阻抗中的黏性阻力部分包括5 Hz时气道黏性阻力 (resistance at 5 Hz,R5)、20 Hz时气道黏性阻力 (resistance at 20 Hz,R20)、R5-R20;呼吸阻抗中周边气道弹性阻力 (reactance at 5 Hz,X5)。所有参数均以实测值表示。另外在频谱分析图上得到R5-R20的数值,以k Pa·L-1·s-1表示,其中R5-R20≥0.07 k Pa·L-1·s-1诊断为SAD[11]。
1.2.3 哮喘合并COPD 患者的分组 根据频谱分析图上哮喘合并COPD 患者R5-R20的变化,以0.07 k P·L-1·s-1作为截点,分为R5-R20≥0.07 kPa·L-1·s-1组,即SAD 组和R5-R20<0.07 kPa·L-1·s-1组,即无SAD 组[11]。
1.3 统计学分析 采用SPSS 19.0统计软件进行分析。以例数 (%)表示服从正态分布的计数资料,采用χ2检验。用±s表示近似服从正态分布的定量资料,采用t检验和方差分析;用M(QR)表达呈偏态分布的定量资料,采用秩和检验。相关分析采用线性相关分析。P<0.05为差异有统计学意义。
2 结果
2.1 研究对象的一般情况 45例哮喘合并COPD患者中,SAD 组35 例 (占77.8%),其中男18例,女17例,年龄(64.56±8.84)岁,年龄范围为35~85 岁,体质量指数 (body mass index,BMI)(25.47±2.65)kg/m2,上一年急性发作次数(1.44±0.72)次。无SAD 组10 例 (占22.2%),其中男6 例,女4 例,年龄 (65.06±9.17)岁,年龄范围为48~81岁,BMI(25.29±4.29)kg/m2,上一年急性发作次数 (1.36±0.82)次。2组患者的平均年龄、BMI、上一年急性发作次数比较,差异均无统计学意义 (t=0.058、1.394、0.128,P值均>0.05)。
2.2 哮喘合并COPD 患者中SAD 组与无SAD 组的肺功能参数比较 见表1。使用支气管舒张剂前,SAD 组患者的PEF 低于无SAD 组患者,差异有统计学意义 (t=2.412,P<0.05),2组患者间FEV1、FEV1/FVC比较,差异均无统计学意义(t=1.030、0.155,P值均>0.05)。使用支气管舒张剂后,SAD 组患者的FEV1、FEV1/FVC均高于无SAD 组患者,差异均有统计学意义 (t=2.024、2.663,P值均<0.05)。
表1 哮喘合并COPD 患者中SAD 组与无SAD 组的肺功能参数比较 (%,±s)
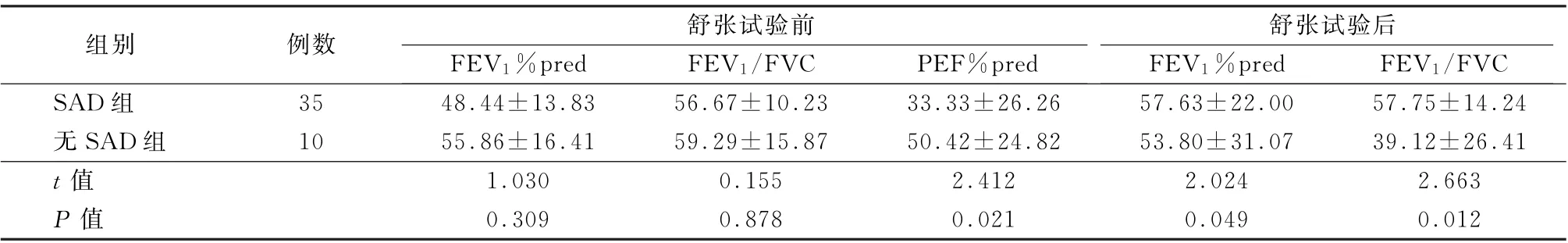
表1 哮喘合并COPD 患者中SAD 组与无SAD 组的肺功能参数比较 (%,±s)
注:SAD为小气道功能异常;FEV 1 为第1秒用力呼气容积;PEF为呼气峰值流速
组别 例数 舒张试验前舒张试验后FEV 1%pred FEV 1/FVC PEF%pred FEV 1%pred FEV 1/FVC SAD组 35 48.44±13.83 56.67±10.23 33.33±26.26 57.63±22.00 57.75±14.24无SAD组 10 55.86±16.41 59.29±15.87 50.42±24.82 53.80±31.07 39.12±26.41 t值 1.030 0.155 2.412 2.024 2.663 P 值 0.309 0.878 0.021 0.049 0.012
2.3 哮喘合并COPD 患者中SAD 组与无SAD 组的脉冲震荡参数比较 使用支气管舒张剂前,SAD组的Rp、Fres、R5、R5-R20均高于无SAD 组,差异均有统计学意义 (t=3.679、2.446、2.917、5.15,P值均<0.05),SAD 组X5 低于无SAD组,差异有统计学意义 (t=3.112,P<0.05),见表2。
表2 使用支气管舒张剂前哮喘合并COPD 患者中SAD 组与无SAD 组的组脉冲震荡参数比较 (±s)
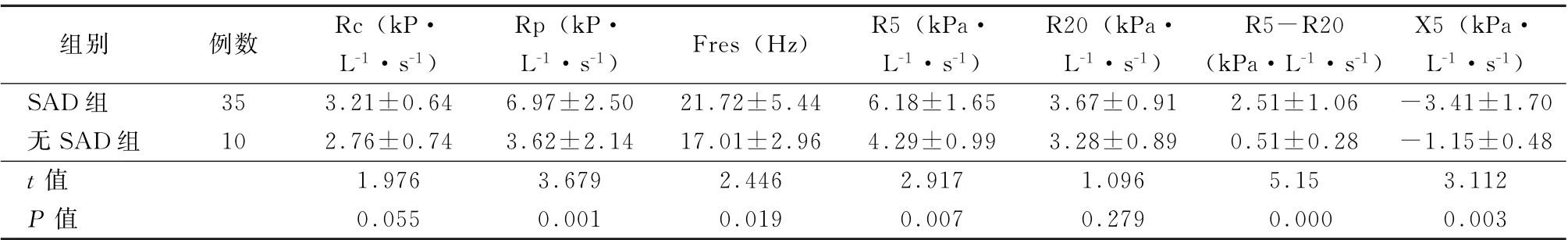
表2 使用支气管舒张剂前哮喘合并COPD 患者中SAD 组与无SAD 组的组脉冲震荡参数比较 (±s)
注:SAD为小气道功能异常;Rc为中心阻力;Rp为周边阻力;Fres为共振频率;R5为5 Hz时气道黏性阻力;R20为20 Hz时气道黏性阻力;R5-R20为5 Hz与20 Hz时呼吸黏性阻力之差;X5为周边气道弹性阻力
组别 例数 Rc(kP·L-1·s-1)Rp (k P·L-1·s-1) Fres(Hz) R5 (kPa·L-1·s-1)R20 (kPa·L-1·s-1)R5-R20(k Pa·L-1·s-1)X5 (kPa·L-1·s-1)SAD组 35 3.21±0.64 6.97±2.50 21.72±5.44 6.18±1.65 3.67±0.91 2.51±1.06 -3.41±1.70无SAD组 10 2.76±0.74 3.62±2.14 17.01±2.96 4.29±0.99 3.28±0.89 0.51±0.28 -1.15±0.48 t值 1.976 3.679 2.446 2.917 1.096 5.15 3.112 P 值 0.055 0.001 0.019 0.007 0.279 0.000 0.003
使用支气管舒张剂后,2 组患者Rc、Rp、Fres、R5、R20、R5-R20比较,差异均无统计学意义 (Z=0.144、0.058,t=0.394、1.439、0.995、1.430,P值均>0.05),见表3。
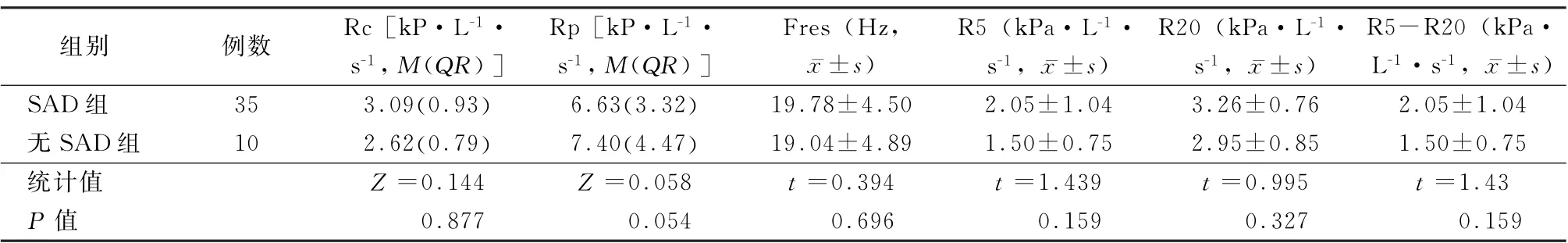
表3 使用支气管舒张剂后哮喘合并COPD 患者中SAD 组与无SAD 组的组脉冲震荡参数比较
使用支气管舒张剂后,SAD 组患者Rp、Fres、R5-R20 改善值均明显高于无SAD 患者,差异均有统计学意义 (t=3.215、2.495、2.491,P值均<0.05),见表4。
表4 使用支气管舒张剂后,哮喘合并COPD 患者中SAD 组与无SAD 组的组脉冲震荡参数改善值比较 (±s)
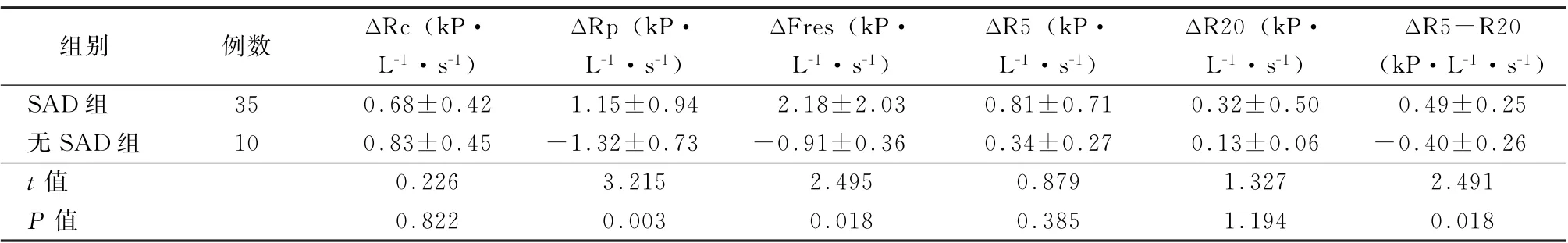
表4 使用支气管舒张剂后,哮喘合并COPD 患者中SAD 组与无SAD 组的组脉冲震荡参数改善值比较 (±s)
注:SAD为小气道功能异常;Δ表示舒张试验后各参数的改善值;Rc为中心阻力;Rp为周边阻力;Fres为共振频率;R5为5 Hz时气道黏性阻力;R20为20 Hz时气道黏性阻力;R5-R20为5 Hz与20 Hz时呼吸黏性阻力之差
组别 例数 ΔRc(kP·L-1·s-1)ΔRp (kP·L-1·s-1)ΔFres(kP·L-1·s-1)ΔR5 (kP·L-1·s-1)ΔR20 (kP·L-1·s-1)ΔR5-R20(kP·L-1·s-1)SAD组 35 0.68±0.42 1.15±0.94 2.18±2.03 0.81±0.71 0.32±0.50 0.49±0.25无SAD组 10 0.83±0.45 -1.32±0.73 -0.91±0.36 0.34±0.27 0.13±0.06 -0.40±0.26 t值 0.226 3.215 2.495 0.879 1.327 2.491 P 值 0.822 0.003 0.018 0.385 1.194 0.018
2.4 哮喘合并COPD患者CAT≥10分组与CAT<10分组的比较 哮喘合并COPD 患者中,CAT≥10分的患者中有SAD的25例(占86.2%),CAT<10分的患者中有SAD的10例(占62.5%),CAT≥10分的患者SAD 的比例高于CAT<10分的患者,经χ2检验,χ2=7.074,P=0.008。R5-R20 与CAT 评分相关性分析,r=0.693,P<0.001,差异有统计学意义。见图1。
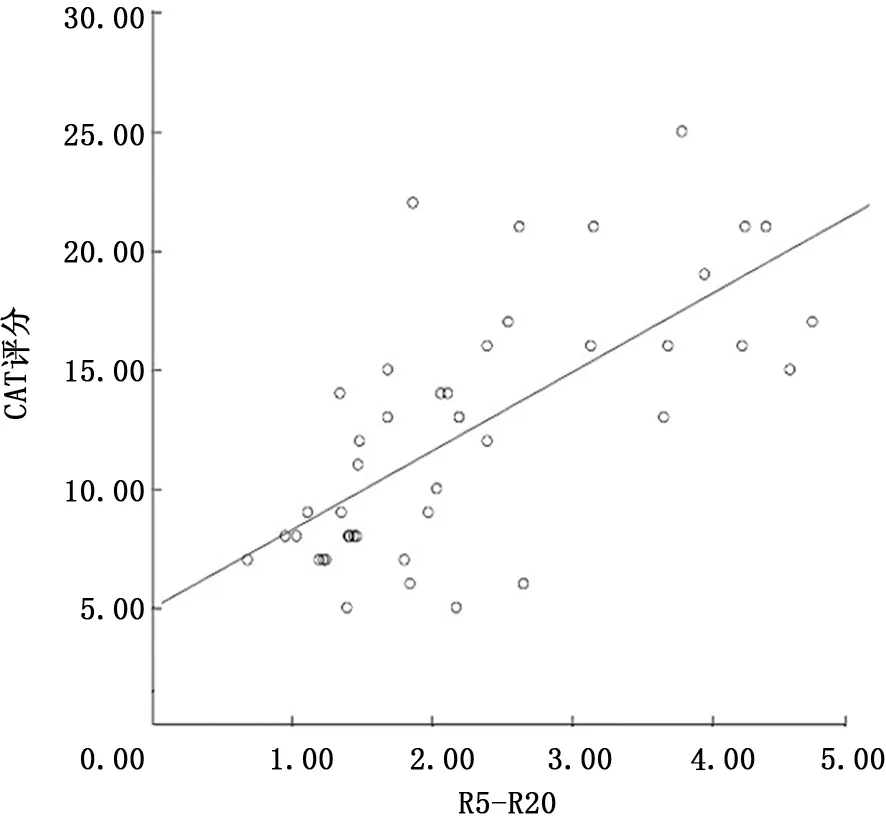
图1 R5-R20与CAT 评分相关性分析
3 讨论
哮喘和COPD 均是临床上常见的慢性气道炎症性疾病,均可出现气流受限的症状。在实际的临床工作中发现很大一部分慢性气道疾病患者,同时诊断哮喘及COPD[12-13],其患病率在老年患者中甚至达到50%以上[13]。
肺功能测定在COPD 诊断、严重程度评估及其治疗效果评价中占有重要地位[14-15],但是对于部分人来说难以很好配合,尤其是老年及其重症患者,且常规肺功能不能检测气道阻塞的确切位置。IOS能得出呼吸阻抗及分布有关指标,并且可以多次重复、对患者的呼吸配合要求不高,适用于不能耐受肺功能检查的患者[16],其中Fres、R5-R20和X5是反映气流受限的敏感指标,这3个参数与小气道早期病变有关,是诊断早期气道阻塞的敏感指标[17-18]。
2011年美国著名呼吸生理学家Mitzner[19]指出,COPD 的病理改变起始于小气道。在临床实践中,及时评估和有效检测小气道病变对COPD 早期诊断和有效防治具有重要意义。MMEF 是目前临床上常用的评估小气道功能变化的指标[6],但是其变异率大[7],并且会受到大气道气流和容量的影响,因此ATS 在肺功能指南中并不建议单纯将MMEF作为评价是否存在小气道病变的指标。Williamson等[8]研究显示R5-R20与MMEF之间呈明显负相关,表明R5-R20在临床评价中可为小气道病变提供依据。当患者有周边气道受损时,R5-R20 即可有不同程度的增加。目前,R5-R20的临床意义尽管已得到肯定,但采用的标准略有差异。一些研究以R5-R20为0.03 kPa·L-1·s-1作为小气道异常的截点,COPD 中80%的患者有小气道功能异常[11],也有研究以R5-R20为0.07 kPa·L-1·s-1作为截点,COPD 患者中74%患者有小气道功能异常,提出R5-R20为0.07 k Pa·L-1·s-1作为截点可以有效识别具有小气道异常的COPD 患者[11]。本文以0.07 k Pa·L-1·s-1作为截点基于以下两点考虑: (1)使用0.07 k Pa·L-1·s-1作为截点可以更加合理的确定存在小气道异常[12],其敏感度及特异度均较高; (2)可以有效识别那些疾病控制欠佳需要加用支气管舒张剂的患者。本研究中,以R5-R20≥0.07 k Pa·L-1·s-1为SAD,结果显示,45 例哮喘合并COPD 患者中,35例患者表现有SAD。PEF是指用力呼气时的最高气体流量,是反应气道通畅性及呼吸肌肉力量的一个重要指标[6]。本文研究结果显示,使用舒张剂前,SAD 组患者的PEF 明显低于无SAD 组患者,表明SAD 患者气流受限更为严重。使用舒张剂前,SAD 组与无SAD 组的FEV1、FEV1/FVC比较差异无统计学意义,但是使用支气管舒张剂后,SAD 组患者的FEV1、FEV1/FVC 明显高于无SAD 组患者,提示SAD 组患者拥有更好的气道可逆性。使用支气管舒张剂前,哮喘合并COPD 中有SAD 组的Rp、Fres、R5-R20高于无SAD 组,使用支气管舒张剂后,2 组患者Rp、Fres、R5-R20 比较差异无统计学意义,并且SAD 组患者Rp、Fres、R5-R20改善值明显高于无SAD 患者。与上述肺功能结果一致,提示SAD组患者拥有更好的气道可逆性。出现上述结果的原因尚不十分清楚,需扩大样本量进一步研究。
CAT 评分量表是COPD 患者日常生活能力简便而有效的评估工具[20]。在临床实践中,CAT 评分量表有助于检出COPD 患者的急性加重风险、疾病严重性、疾病相关合并症及疾病预后的评估[20-21]。本文结果显示,CAT≥10分的患者中有SAD 的比例达到86.2%,明显高于CAT<10分的患者,并且R5-R20与CAT 评分高度相关,提示SAD 的存在是影响哮喘合并COPD 患者生活质量的一个重要因素。
综上所述,IOS检查中的R5-R20是能够发现小气道病变的敏感方法,并且可以多次重复,在小气道功能评估中应该受到重视。本文结果表明,哮喘合并COPD 患者中,大部分患者有SAD,有SAD 的患者比无SAD 的患者气流受限更为严重,并且使用支气管舒张剂后,有SAD 的患者气流受限改善率明显大于无SAD 的患者。哮喘合并COPD 患者存在SAD 是影响患者生活质量的一个重要因素。
利益冲突 所有作者均声明不存在利益冲突
