青宝散外敷治疗非哺乳期乳腺炎的疗效观察※
2020-07-28张卫东王敦英
唐 甜 张 军 张卫东 王敦英
(南京中医药大学附属无锡市中医医院甲乳科,江苏 无锡 214071)
非哺乳期乳腺炎于1925年由Ewing首先提出,是一种乳房部位的非哺乳期的慢性炎症性疾病[1],以肉芽肿性乳腺炎和浆细胞性乳腺炎多见。非哺乳期乳腺炎主要发病人群为非哺乳期、非妊娠期的中青年女性,该病起病隐匿,临床表现为初起微痛或无痛性乳房肿块,质地较硬,边界欠清,之后肿块或逐渐增大,或红肿疼痛,或破溃化脓。中医治疗主要以清热解毒散结为主。青宝散为中医外科传统方药,对于各类热毒红肿病症有显著疗效,前期临床研究显示,青宝散可用于治疗淋巴管炎、腮腺炎、乳腺炎、糖尿病足等各类阳证疮疡[2]。“外科之法,最重外治”,乳房在人体属于浅表器官,局部用药,作用迅速,直达病灶,故而以中医外治法治疗非哺乳期乳腺炎成为近年来研究热点。2018-08—2019-09,我们采用青宝散外敷联合清热解毒散结方口服治疗非哺乳期乳腺炎30例,并与清热解毒散结方口服治疗30例对照,观察疗效及对外周血免疫指标、相关炎症因子水平的影响,结果如下。
1 资料与方法
1.1 一般资料 全部60例均为我院甲乳科门诊(40例)及住院(20例)治疗的经病理确诊且处于非哺乳期乳腺炎肿块期的患者,按照随机数字表法分为2组。治疗组30例,年龄26~49岁,平均(33.55±3.61)岁;病程5~12 d,平均(7.93±1.79)d。对照组30例,年龄24~47岁,平均(32.17±2.33)岁;病程3~11 d,平均(8.13±2.11)d。2组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 病例选择
1.2.1 诊断标准 参照《非哺乳期乳腺炎诊治专家共识》[3]:非哺乳期乳腺炎缺乏诊断的金标准,主要结合临床表现、病理诊断和辅助检查进行综合分析。临床表现:非哺乳期出现乳腺肿块,同时伴有乳头内陷、乳头溢液、乳腺疼痛,其中乳腺肿块在慢性病变基础上可继发急性感染,形成脓肿,终末期脓肿破溃可形成乳腺瘘管、窦道或者溃疡,经久不愈。组织病理学检查:一般采用空心针穿刺活检。辅助检查:推荐乳腺钼靶和乳腺彩超。
1.2.2 中医辨证标准 参照《中医病证诊断疗效标准》[4]辨证为热毒蕴结证,乳晕旁结块,红肿疼痛,质地坚硬,肿块表面无波动感,皮肤无溃烂,舌红,苔薄黄,脉弦数。
1.2.3 纳入标准 符合上述西医诊断标准及中医辨证标准,处于肿块期(肿块质地较硬,未溃破);年龄20~60周岁女性;均单侧患病;无吸烟史,无严重器质性疾病及免疫性疾病;患者均知情同意,并签署知情同意书。
1.2.4 排除标准 孕期或哺乳期女性;合并有肝、肾、心、肺、呼吸、血液系统等严重急、慢性原发性疾病;精神病患者;恶性肿瘤或艾滋病患者;长期使用或近1个月内使用糖皮质激素及免疫抑制剂患者;药物过敏者;未按规定用药,资料不全,研究中途脱落者。
1.3 治疗方法
1.3.1 对照组 予清热解毒散结方口服。药物组成:金银花、连翘、瓜蒌皮、夏枯草、柴胡各10 g,生麦芽、蒲公英、瞿麦各15 g。日1剂,水煎取汁200 mL,分早、晚2次温服。
1.3.2 治疗组 在对照组治疗基础上予青宝散外敷。药物组成:生大黄100 g,黄柏80 g,姜黄80 g,白芷60 g,青黛40 g,白及40 g,天花粉20 g,陈皮40 g,生甘草20 g。药物打粉,予蒸馏水调和。取适量外敷于患部,外敷范围以超过肿块区2 cm为宜,厚度0.4~0.8 cm,上盖油棉纸,胶布固定,每日1次,每次2 h。
1.3.3 疗程 2组均治疗30 d。
1.4 观察指标
1.4.1 症状、体征观察(自拟) 2组分别于治疗前及治疗第14、30 d对肿块形态、创周皮肤温度、创周肤色、疼痛程度进行评分,依据各单项症状、体征程度由重到轻分别记8、6、4、2分,无症状、体征记0分。
1.4.2 实验室指标 2组治疗前后均清晨空腹取静脉血,采用FACS Calibur流式细胞仪(美国BD公司)检测免疫指标CD8+、CD20+、CD68+水平;采用酶联免疫吸附法检测白细胞介素1β(IL-1β)、IL-2、IL-6水平,试剂盒购自杭州联科生物技术股份有限公司。
1.5 疗效标准 疗效评价采用尼莫地平法,疗效指数(n)=(治疗前评分-治疗后评分)/治疗前评分×100%。痊愈:n≥90%,患侧肿块明显缩小或消失,肤色如常,疼痛消失;显效:70%≤n<90%,临床症状显著改善,患侧红、肿、痛不显,肿块较前缩小;好转:30%≤n<70%,患侧疼痛较前稍减,肤色微红,肿块较前缩小;无效:n<30%,临床症状较治疗前无明显改变,肿块大小不变或变大[5]。

2 结 果
2.1 2组疗效比较 见表1。
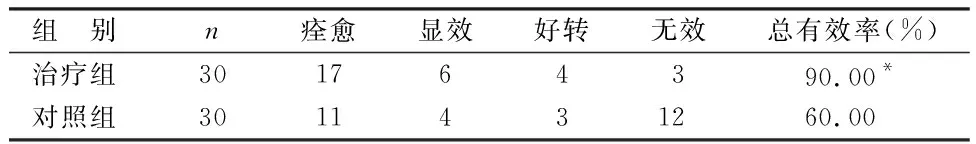
表1 2组疗效比较 例
由表1可见,2组总有效率比较差异有统计学意义(P<0.05),治疗组疗效优于对照组。
2.2 2组治疗前后症状、体征评分比较 见表2。
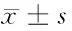
表2 2组治疗前后症状、体征评分比较 分,
由表2可见,治疗组治疗14 d和30 d后,各项症状、体征评分及总分均较本组治疗前降低(P<0.05);对照组治疗14 d后创周肤色、疼痛程度及总分均较本组治疗前降低(P<0.05),治疗30 d后各项症状、体征评分均较本组治疗前降低(P<0.05)。2组治疗30 d后各项症状、体征评分及总分均低于本组治疗14 d(P<0.05)。治疗组治疗14 d后肿块形态、创周肤色、疼痛程度及总分均低于对照组同期(P<0.05),治疗30 d后各项症状、体征评分及总分均低于对照组同期(P<0.05)。
2.3 2组治疗前后CD8+、CD20+、CD68+比较 见表3。
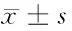
表3 2组治疗前后CD8+、CD20+、CD68+比较
由表3可见,治疗后2组CD8+水平均较本组治疗前升高(P<0.05),CD20+、CD68+水平均降低(P<0.05),且治疗后治疗组CD8+水平高于对照组(P<0.05),CD20+、CD68+水平低于对照组(P<0.05)。
2.4 2组治疗前后IL-1β、IL-2、IL-6水平比较 见表4。

表4 2组治疗前后IL-1β、IL-2、IL-6水平比较
由表4可见,治疗后2组IL-1β、IL-2、IL-6水平均较本组治疗前降低(P<0.05),且治疗后治疗组均低于对照组(P<0.05)。
2.5 不良反应情况 2组均未发生严重不良反应,治疗组治疗过程中共有5例患者出现乳房部位瘙痒,伴红色皮疹,后发现为胶带过敏,更换防过敏胶带后症状未再出现。
3 讨 论
近年来,非哺乳期乳腺炎的发病率不断升高,且发病年龄逐渐年轻化。该病没有确切病因,西医多认为其发生与吸烟史、乳管阻塞、乳头内陷、感染、肥胖、自身免疫等有关[3]。本病临床发展过程呈“良性结果,恶性经过”。若病变后期炎症反复侵犯乳腺组织,脓腐不净,窦道久不收口,形成窦道、瘘管,病变时发时止,对乳房外形造成较大损坏,同时也对患者心理造成极大负担。目前,非哺乳期乳腺炎尚无统一有效的治疗方案。手术治疗会导致乳房畸形、乳房缺如,术后仍有复发可能,给患者生理及心理带来不同程度的创伤;药物治疗如抗生素、性激素、免疫抑制剂等,虽可一时缓解症状,但治愈率低,复发率高,临床应用效果不显[6]。
非哺乳期乳腺炎属中医学“不乳儿乳痈”“乳发”“乳疳”等范畴。《外科心法要诀·卷六·胸乳部》中曰:“乳发如痈胃火成,男女皆生赤肿疼,溃久不敛方成漏,只为脓清肌不生。此证发于乳房,焮赤肿痛,其势更大如痈,皮肉尽腐,由胃腑湿火相凝而成。”女子乳头属肝,乳房属胃,乳房疾病与肝、胃关系密切。情志不畅,肝失疏泄,导致气机郁滞,营卫不和,经络阻滞,气血凝滞,日久阻塞乳络,郁久化热,热灼津液而为瘀,结而成块。若痰瘀日久,聚而蕴热成毒,化腐为脓,脓肿破溃,溃后久不愈合而成瘘。因此,应尽早对非哺乳期乳腺炎进行干预,针对非哺乳期乳腺炎肿块期的发病特点,首先应注重“消”,同时兼顾热毒,故治疗应以清热解毒、消肿散结为主要治则。对照组清热解毒散结方中蒲公英清热解毒,消肿散结;金银花清热解毒,疏风散热;连翘清热解毒,消肿散结,疏风散热;柴胡解表退热,疏肝解郁,升举阳气;夏枯草清热泻火,消肿散结;瓜蒌皮清热化痰,宽胸理气;生麦芽配合柴胡可增强疏肝解郁之力;瞿麦活血通经,散结消肿。全方共奏清热解毒、消肿散结之功。
青宝散是由江南名医邓星伯根据孟河医家马培之的秘制伤药方重新调配剂量而成[7]。方中大黄味苦,性寒,清热泻火,凉血解毒,逐瘀通经;黄柏味苦,性寒,清热燥湿,泻火除蒸,解毒疗疮;姜黄味辛、苦,性温,破血行气,通经止痛;白芷味辛,性温,祛风除湿,活血排脓;青黛味咸,性寒,清热解毒,凉血消斑;白及味苦、甘、涩,性微寒,收敛止血,消肿生肌;天花粉味甘、微苦,性寒,清热泻火,消肿排脓;陈皮味苦、辛,性温,理气健脾,行气止痛;生甘草清解热毒,调和诸药。诸药合用,共奏清热解毒、消肿散结之功。乳房属人体浅表器官,青宝散外敷,局部用药,作用迅速,直达病灶,可有效减轻肿块局部红肿热痛,促进肿块消散,避免肿块后期化脓、溃破形成窦道、瘘管,减少治疗难度。现代药理研究表明,大黄生品煎剂对炎症早期的渗出和水肿、炎症末期的肉芽肿增生有明显抑制作用[8];黄柏具有抗菌、抗炎、解热作用[9],将黄柏溶液用于家兔感染切口可有效改善局部红肿、渗出[10];姜黄素具有抗菌、抗氧化作用[11];白芷具有抗炎抑菌作用[12];白及具有抗补体活性及免疫抑制作用,可诱导免疫调节因子的表达,活化巨噬细胞[13];天花粉具有明显的免疫调节作用,可增强机体免疫,同时抑制体液免疫[14]。
非哺乳期乳腺炎与自身免疫有关,有研究显示,非哺乳期乳腺炎患者外周血T淋巴细胞、免疫球蛋白水平显著异于正常人[15]。CD8+T淋巴细胞具有抑制T淋巴细胞、B淋巴细胞活化作用。CD8+T淋巴细胞水平降低,机体可发生过强的免疫应答,导致自身免疫性疾病和超敏反应。夏亚茹等[16]研究发现,非哺乳期乳腺炎患者T淋巴细胞水平的下降主要以CD8+T淋巴细胞下降为主。CD20+、CD68+为免疫应答的诱导因子,可促进各类免疫增强因子、补体成分和生长因子等生物活性物质的分泌,参与刺激T淋巴细胞、B淋巴细胞的增殖与活化,启动细胞免疫和体液免疫[17]。本研究结果显示,2组治疗后CD8+水平升高(P<0.05),CD20+、CD68+水平降低(P<0.05),且治疗组改善情况优于对照组(P<0.05),说明青宝散外敷能有效改善机体免疫功能。
IL-1和IL-2是最早测定的白细胞介素,IL-1在血液中的主要存在形式为IL-1β,IL-2、IL-6均由M1型巨噬细胞分化而来。巨噬细胞通过释放这些炎症细胞因子及提呈抗原来杀灭细菌、病原体及肿瘤细胞,但同时也会导致过度炎性反应,损伤正常的组织细胞[18]。低浓度的IL-1β、IL-2主要发挥免疫调节作用[19],与抗原协同,促进CD4+T淋巴细胞活化,但当局部发生炎性反应时,病变组织周围激活大量巨噬细胞对炎症因子IL-1、IL-2、IL-6等的释放,血液中IL-1β、IL-2、IL-6含量升高。故非哺乳期乳腺炎患者血液中的炎症因子水平显著高于正常人。本研究结果显示,2组治疗后IL-1β、IL-2、IL-6水平均降低(P<0.05),且治疗后治疗组均低于对照组(P<0.05),说明青宝散外敷能有效改善机体炎性反应。另外,治疗组总有效率高于对照组(P<0.05),治疗后治疗组临床症状、体征评分和总分改善均优于对照组(P<0.05),且治疗组除局部过敏外,均未出现明显不良反应。可见青宝散外敷治疗非哺乳期乳腺炎疗效确切,且用药安全。
综上,青宝散外敷治疗非哺乳期乳腺炎,药物直接接触皮肤,通过皮肤吸收有效成分,使局部红肿热痛得到迅速控制,避免疾病进展,且安全性高。故青宝散外敷联合清热解毒散结方能有效治疗非哺乳期乳腺炎,是一种有效、安全的治疗方案,值得临床推广。
