颞下颌关节紊乱病典型疼痛病人感觉功能改变的初步定量比较研究*
2020-07-28赵燕平杨广聚谢秋菲
王 洋 赵燕平 杨广聚 谢秋菲
(北京大学口腔医学院口腔医院1 门诊部;2 口颌功能诊疗研究中心;3 颞下颌关节病口颌面疼痛诊治中心,北京 100081)
临床研究显示,疼痛病人中40%的症状位于头颈部,其中颞下颌关节紊乱病 (temporomandibular disorders, TMD) 疼痛是常见的口面部疼痛之一[1]。TMD 中关节区及咀嚼肌群的疼痛逐渐成为病人的主诉,其影响咀嚼、言语等功能性运动[2]。现有的临床诊断多不能充分反映疼痛机制,对同一临床诊断的病人采用相同治疗方案时,部分病人疗效显著,部分病人却收效甚微[3]。疼痛特征评价是诊断与确定治疗方案的重要参考内容,其中的关键部分是对感觉神经功能状态的评估。国内针对TMD 疼痛特征的研究仍多基于病人主观描述及视觉模拟评分法 (visual analogue scale, VAS)评分、McGill 疼痛调查表调查结果,即使同种类型的疼痛,不同病人的结果也不尽相同,无法客观反映病人躯体感觉神经功能差异[4,5]。
定量感觉测试 (quantitative sensory testing, QST) 是研究疼痛特征与机制的重要方法之一,近年来逐渐被应用于多种疼痛疾病的研究之中[6,7]。QST 是一种定量评价感觉功能的神经心理测试技术,其通过各种定量刺激作用于受试者不同组织,检测受试者的反馈信息,评价各神经传导通路的功能情况[8,9]。目前国内缺乏针对TMD 疼痛感觉功能改变情况的系统评价方法,也尚未见相关的系统QST 研究报道[10]。本研究首次采用德国神经疼痛研究网络 (german research network on neuropathic pain, DFNS) 确定的标准QST 程序定量研究TMD 中颞下颌关节痛及咀嚼肌痛病人的感觉功能改变特征,以期为临床个性化诊疗提供参考。
方 法
1.一般资料
本项研究已通过北京大学口腔医院生物伦理委员会的审批(批准号:PKUSSIRB-2013012),所有受试者均签署知情同意书。选取自2014 年4 月至2017 年12 月于我院颞下颌关节病及口颌面疼痛诊治中心就诊的病人,均经该中心同一位相关领域的主任医师依据2014 版Diagnostic Criteria for Temporomandibular Disorders (DC/TMD) 标准诊断为颞下颌关节痛 (arthralgia) 或咀嚼肌痛(myalgia)[11]。测试前病人通过VAS 对疼痛进行评分。
(1)颞下颌关节痛病人:纳入标准:①疼痛来源于单侧关节区,依据DC/TMD 标准诊断为颞下颌关节痛;②双侧锥形束CT 检查并未见颞下颌关节区占位性或器质性病变。排除标准:①系统性疾病(如代谢疾病、神经疾病、心血管疾病等);②接受过放、化疗;③心理疾病;④过去1 周曾服用作用于神经系统的药物;⑤女性月经期、孕期及哺乳期;⑥过去两周曾接受过针对关节疼痛的治疗;⑦有其他非关节源性疼痛症状。
(2)咀嚼肌痛病人:纳入标准:疼痛源于单侧咀嚼肌,依据DC/TMD 标准诊断为咀嚼肌痛。排除标准:①纤维肌痛综合征或存在其他肌源性疼痛症状;②系统性疾病;③接受过放、化疗;④心理疾病;⑤过去1 周曾服用作用于神经系统的药物;⑥女性月经期、孕期及哺乳期;⑥过去两周曾接受过针对咀嚼肌疼痛的治疗。
共收集病人169 名,最终60 名病人符合纳入标准并完成整个测试,其中颞下颌关节痛病人30名,咀嚼肌痛病人30 名,其余病人因存在其他疼痛症状或存在系统性疾病,曾进行过药物治疗以及测试数据不完整等原因而未纳入研究。
(3)健康对照组:在北京大学口腔医学院工作人员中征集健康志愿者,选取年龄、性别与病人配对的60 名健康志愿者,纳入标准:①经同一位TMD 主任医师依据DC/TMD 诊断标准排除TMD;②无疼痛症状及口颌系统功能紊乱;②过去6 个月中全身无慢性疼痛;③无系统疾病,未接受过放、化疗;④无心理疾病;⑤过去一周未曾服用过作用于神经系统的药物;⑥女性非月经期、孕期及哺乳期。
2. 检测仪器与方法
本研究采用DFNS 建立的标准QST 程序,包含7 项测试,共13 项指标:冷感知阈值 (cold detection threshold, CDT)、温感知阈值 (warm detection threshold, WDT)、冷痛阈值 (cold pain threshold, CPT)、热 痛 阈 值 (heat pain threshold, HPT)、温度感知阈 (thermal sensory limen, TSL) 、感知倒错 (paradoxical heat sensation, PHS)、机械感知阈值 (mechanical detection threshold, MDT)、机械痛觉阈值 (mechanical pain threshold, MPT)、针刺刺激敏感性 (mechanical pain sensitivity, MPS)、动态感觉超敏 (dynamic mechanical allodynia, DMA)、重复针刺叠加 (wind-up ratio, WUR)、振动感知阈值 (vibration detection threshold, VDT) 和压痛阈值 (pressure pain threshold, PPT)[8,9]。除VDT 外各项测试位点为疼痛位点、对侧同名位点及手部;VDT 的测试位点为颧突、颏孔对应的下颌骨下缘以及尺骨隆突。
(1)温度测试项目:测试仪器为温度感觉测试仪(Medoc Pathway,以色列),基线温度为32℃,温度变化率为1℃/S。告知受试者当有相应感觉时,按动鼠标程序终止,计算机自动记录结果[9,12]。CDT 与WDT 按动时机为刚感知到冷感觉和温感觉时,CPT 和HPT 为刚感知到冷痛感觉和热痛感觉时。测定TSL,探头温度先升高,受试者刚感知到温感觉时按动鼠标并说出感觉,记录对应温度;然后温度降低,刚感知到冷感觉时再次按动鼠标,记录对应温度。重复3 次所得温度差值的平均值为TSL,同时记录是否存在PHS。
(2)MDT 测试:测试仪器为定量触毛(vonFrey filaments, North Coast Medical, USA),包含20种不同力值的尼龙丝。测试前使用定量天平进行校准,测试时使尼龙丝垂直轻接触测试区域的皮肤,两次刺激间隔10 s。从最小力值开始,依次增加力值直到受试者刚刚感觉到触觉,记录为首次阈上刺激值,再依次减小力值直到受试者刚刚感觉不到触觉,记录为首次阈下刺激值。重复5 次,记录10个值的几何均数为阈值[9,12]。
(3)MPT、MPS、DMA 及WUR 测 试:MPT 测试仪器为7 个针刺刺激器(pinprick),针头为半径0.2 mm 平滑面,刺激力值分别为8、16、32、64、128、256、512 mN。测试时针头保持竖直与皮肤接触1~2 s,两次刺激间间隔10 s。采用测定MDT的方法来测定MPT[9,12]。
MPS 的测定也采用针刺刺激器,DMA 的测试工具为棉絮(约3 mN),棉签(约100 mN),小毛刷(约200~400 mN)。MPS 的测试手法同MPT,DMA 的测试手法为将测试工具在皮肤上轻划过1~2 cm 的距离,用时1~2 s。10 个刺激工具进行一组刺激,刺激顺序随机产生,共进行三组刺激,两次刺激之间的时间间隔为10 s。受试者对每一个刺激用0~100 中的1 个数字表示自己的感受(“0”代表不痛,“100”代表所经历的最大程度的疼痛)。21 个针刺刺激评分的几何平均数代表MPS 的结果,9 个动态感觉刺激评分的几何平均数代表DMA 的结果[9,12]。
WUR 测试是用刚好引起受试者轻度疼痛的刺激器刺激受试者1 次,受试者用与MPS 评分相同的方法进行评分(a),然后以1 Hz 的频率连续刺激10 次,让受试者对第10 次刺激进行评分(b),b/a即为WUR。测试重复3 次,取3 次的平均值[9,12]。
(4)VDT 测试:测试仪器为定量音叉(Rydel-Seiffer,德国),共分为9 个等级(0~8 scale)。测试时将音叉放置于测试位置,当志愿者感受不到振动时立刻告诉测试者,此时的振幅即为VDT,结果精确到0.5 scale。重复3 次取平均值[9,12]。
(5)PPT 测试:测试仪器为数字化疼痛阈值测量仪(AlgoMed, Medoc, Ramat Yishai, 以色列),探头面积为1 cm2,表面覆盖橡胶。测试时探头垂直于受试表面施加压力,压力以30 kPa/s 的速率上升,当受试者刚感知到疼痛时按下按钮,刺激停止。电脑自动记录下此时的压强值。重复3 次取平均值记录为PPT,两次之间的间隔为60 s[9,12]。
3.统计学分析
所有分析采用SPSS 20.0 软件进行。Z值转换:为便于比较,将两组病人的QST 结果(X 病人)进行Z值转换[8,12]。以对应健康对照组的均值(mean对照)和标准差(SD 对照)作为参数计算病人各项目的Z值:针对CDT、CPT、PHS、MPS、DMA、WUR 和VDT,Z=(X 病人- mean 对照)/SD 对照;针对WDT、HPT、TSL、MDT、MPT 和PPT,Z= -(X 病人- mean 对照)/SD 对照。Z> 0 代表功能上调,即对相应的刺激敏感;Z< 0 代表功能下调,即对相应的刺激迟钝。Z> 1.96 或Z< -1.96 表示该数据超出健康对照数据的95%置信区间,分别代表感觉功能上调或下调异常。多因素方差分析:采用多因素方差分析研究疾病、测试位点和性别对测试结果的影响以及各因素的交互作用,双侧检验以P< 0.05 为差异有统计学意义。感觉功能异常种类分布统计:采用上调/下调评估系统 (Loss/Gain Coding System) 统计病人感觉功能异常分布情况[8,13]。该系统采用字母数字组合的方式表示感觉功能异常种类:字母L 代表感觉功能下调异常,字母G 代表痛觉功能上调异常;数字代表功能异常种类为无(0)、温度(1)、机械(2)或二者联合(3)。L0 与G0 表示没有感觉功能异常;L1 表示仅CDT、WDT 或TSL下调异常;L2 表示仅MDT 或VDT 下调异常;L3表示L1 和L2 同时存在;G1 表示仅CPT 或HPT 上调异常;G2 表示仅MPT、MPS 或PPT 上调异常或者DMA > 0;G3 表示G1 和G2 同时存在。采用卡方检验中Fisher 确切概率法比较分析两组病人疼痛位点和手部的感觉异常分布频率,以P< 0.05 为差异有统计学意义。
结 果
1.两组TMD 疼痛病人基本情况/性别构成比、平均年龄及VAS 评分均无显著性差异(见表1)。
2.关节痛组和咀嚼肌痛组Z转换数据的比较
所有病人及健康志愿者的PHS 和DMA 结果均为阴性,其余11 项测试项目测试值在进行对数转换后符合正态分布规律与方差齐性(见表2)。
多因素方差分析结果显示性别对各项测试项目的结果无显著影响,结果差异无统计学意义(P> 0.05);疾病和位点对多项测试项目的结果均有显著影响(疾病差异:P< 0.05,位点差异:P< 0.01);疾病与测试位点两因素对多项测试项目结果的影响存在交互作用(P< 0.05)。
(1)疾病的影响:颞下颌关节痛病人疼痛位点的CDT (2.96±1.33)、WDT (2.34±1.45)、CPT (2.92±0.39)、MPT (3.04±0.81)、VDT [ (-0.41±2.15)和 (0.38±0.99)]、WUR (0.05±1.23)以及PPT (8.13±2.66)项目Z值显著高于咀嚼肌痛病人,其对相应刺激更为敏感(P< 0.05)。
(2)位点的影响:两组病人疼痛位点的CDT、WDT、CPT、HPT、MPT 和PPT 项目Z值显著高于其他位点,表明其对相应刺激更为敏感(P< 0.01);对侧与手部的MDT 项目Z值显著高于疼痛位点,表明疼痛位点对机械触觉刺激较为迟钝(P< 0.01)。
(3)疾病和位点的交互作用:咀嚼肌痛病人对侧较颞下颌关节痛病人对冷温刺激、热痛刺激、针刺刺激及压痛刺激更为敏感(P< 0.01);手部对冷温刺激、冷热痛刺激更为敏感(P< 0.01)。
3.两组病人感觉功能异常种类分布情况(见表3、4)
疼痛位点比较结果:关节痛组所有病人疼痛位点均存在感觉功能异常,其中L0G3(温度机械联合痛觉上调异常)为频率最高的功能异常种类(76.7%),其与咀嚼肌痛组(10.0%)相比存在显著差异(P< 0.01)。关节痛组76.7%病人只存在痛觉上调异常(计算方式为L0G1、L0G2 和L0G3 的频率之和),显著高于咀嚼肌痛组(40.0%)。咀嚼肌痛组96.7%的病人疼痛位点存在感觉功能异常,其中L0G2(机械痛觉上调异常)为频率最高的功能异常种类(30.0%),其与关节痛组相比存在显著差异(P< 0.01);50.0%病人存在感觉功能上调下调混合异常(L2G2、L2G3),与关节痛组(23.3%)相比存在显著差异(P< 0.01)。

表1 研究对象基本情况Table 1 Clinical characteristics of participants

表 2 关节痛组与咀嚼肌痛组定量感觉测试Z 转换数据汇总Table 2 The mean and standard deviation of the QST parameters after Z-transformation of arthralgia group and myalgia group
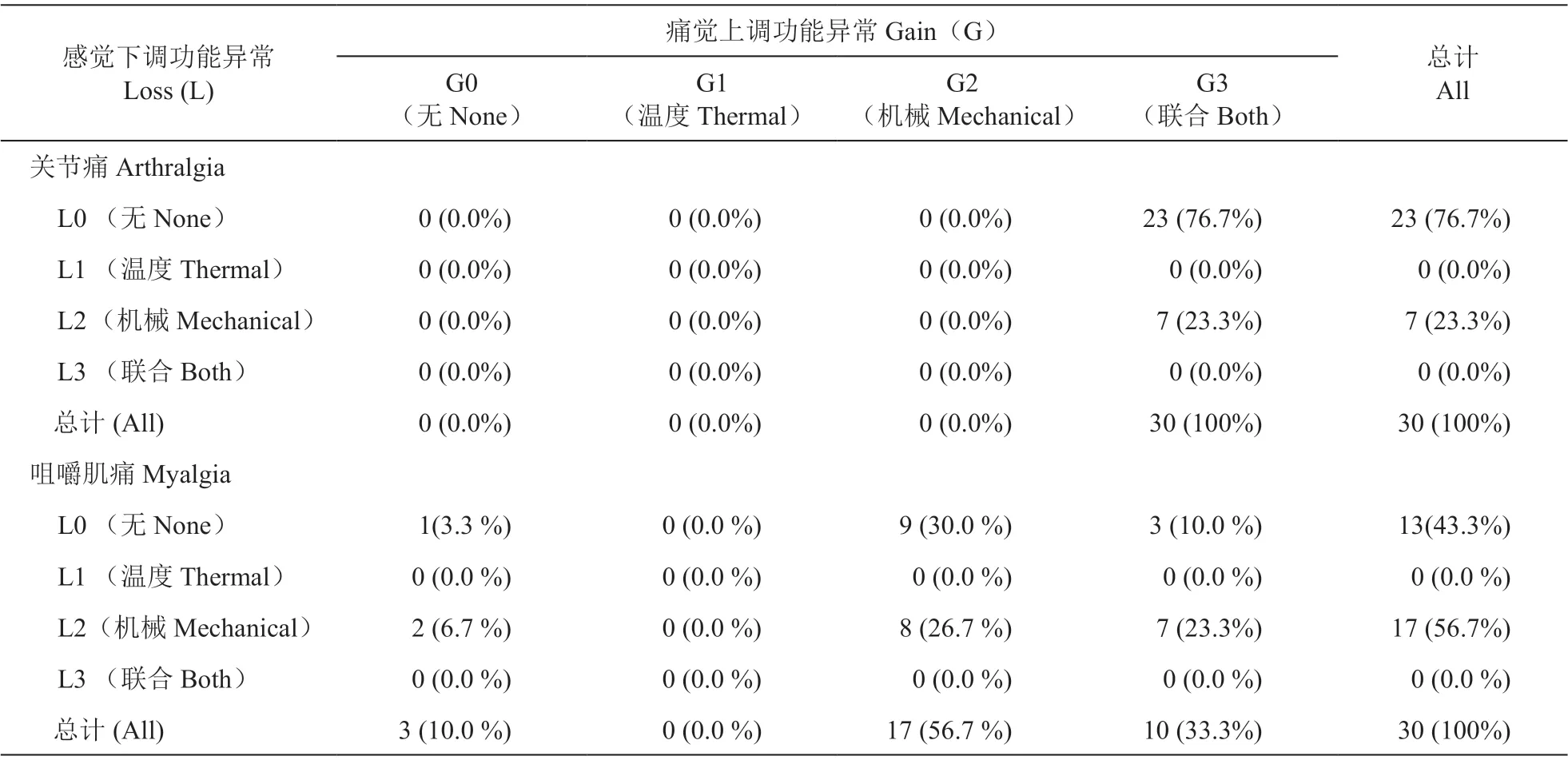
表3 60 例病人疼痛位点感觉功能异常种类分布情况Table 3 Loss and gain distribution of the pain site of 60 patients

表4 60 例病人手部感觉功能异常种类分布情况Table 4 Loss and gain distribution of the hand site of 60 patients
手部位点比较结果:咀嚼肌痛组病人仅有23.3%的病人手部位点无感觉功能异常(L0G0),与关节痛组(80.0%)相比存在显著差异(P< 0.01)。咀嚼肌痛组中L0G2 为手部频率最高的感觉功能异常种类(33.3%),与关节痛组相比存在显著差异(P< 0.01)。60.0%的病人只存在痛觉上调异常(L0G1、L0G2和L0G3 频率之和),显著高于关节痛组(13.4%)(P< 0.01)。
讨 论
QST 不同测试项目结果单位不同,不同测试位点结果上也存在较大数值差异,无法直接进行比较解读,通过将结果转换为Z值可以较容易地明确躯体感觉功能的改变情况和进行数据比较[8,9]。本研究首次应用QST 对TMD 中颞下颌关节痛和咀嚼肌痛病人躯体感觉功能改变进行了较为全面系统的定量比较,结果显示两类病人的感觉功能在诸多方面存在一定差异。
研究结果显示颞下颌关节痛病人相比于咀嚼肌痛病人可能对多种温度、机械刺激更为敏感,国内其他学者也曾报道TMD 关节痛病人总体疼痛强度在功能运动状态下显著高于TMD 咀嚼肌痛病人[4],分析原因可能与颞下颌关节局部组织结构相对封闭、伤害神经感受器分布和局部炎症反应因子聚集更为集中以及外周敏化程度更高有关[14]。
较对侧位点与手部,两组病人疼痛位点对温度感觉刺激、温度痛觉刺激、机械痛觉刺激、压痛刺激更为敏感,这与部分国外学者的研究相一致[15]。分析原因可能与外周敏化相关。病理状态下疼痛位点的伤害性感受器及对应传入纤维处于持续敏化状态,可出现对生理性刺激易产生反应以及对伤害性反应过度的情况[14]。MDT 的结果则提示两组病人疼痛位点可能合并存在触觉迟钝。本课题组曾报道过慢性咀嚼肌痛病人主诉疼痛区的触觉迟钝现象及相关可能机制[16]。Kothari 等针对34 名高加索人的颞下颌关节痛研究结果也与本研究一致,高比例的病人疼痛侧表现出机械触觉与振动感觉迟钝[15]。以上均提示相关触觉抑制过程可能普遍存在于三叉神经传导通路中。
疾病与位点的交互作用结果显示咀嚼痛病人对侧与手部对于多种刺激更为敏感,上调/下调评估系统统计也显示手部感觉功能上调异常累加比例(L0G1、L0G2 和L0G3)显著高于颞下颌关节痛病人。这提示两种疾病疼痛发生发展机制存在差异,咀嚼肌疼痛可能是外周敏化与中枢敏化共同作用的结果[17]。临床上多数咀嚼肌痛病人疼痛肌肉范围广,可涉及多块肌肉,静息状态症状重,预后不明确,临床上有必要详细了解非疼痛位点感觉功能状态以便深入分析病情和有针对性地制定治疗方案。
即使是同一临床诊断的疼痛病人躯体感觉功能改变可能也不尽相同,本研究结果显示两种疾病在感觉功能异常种类和分布频率方面均存在不同。本研究中98.3%的病人疼痛位点存在至少一种感觉功能异常。关节痛感觉异常类型以温度机械联合痛觉上调异常(L0G3)为主,而咀嚼肌痛则以单纯机械痛觉上调异常(L0G2)为主。杨广聚等针对40 名TMD 疼痛病人(30 名咀嚼肌痛,10 名关节痛)的研究显示病人面部疼痛区域和手部的感觉异常种类主要为L0G2,与本研究结果一致[12]。回顾与本研究相似的研究可发现,临床诊断相同的疾病组中感觉异常种类与分布频率也不尽相同[8,15]。
以上均提示TMD 关节痛与咀嚼肌痛可能存在多种感觉功能异常类型,呈现多元化的特性[12]。现有的诊断分类可能尚未充分反映病人的疾病特性[18,19]。目前面对多元化的TMD 疼痛病人仍采用相对单一保守的治疗方法,存在较大局限性[12,19]。关节痛和咀嚼肌痛疼痛特性、疾病进展和躯体感觉功能改变可能存在多元差异,临床上可考虑通过QST 充分获取病人相关信息,为确定个性化治疗计划提供客观依据[19]。本研究不足之处在于样本量有限,研究结果有待进一步的证实,今后希望可以通过多中心合作扩大样本量以便进行更为深入的研究分析。
