儿童急性单核细胞白血病骨髓自然缓解1例报告并文献复习
2020-07-27陈诗杨袁秀丽付笑迎林镇湖罗美珠麦惠容刘四喜陈运生
陈诗杨 袁秀丽 付笑迎 彭 冬 林镇湖 罗美珠 麦惠容 刘四喜 陈运生
深圳市儿童医院1.检验科,2.血液肿瘤科(广东深圳 518038)
急性髓系白血病(acute myeloid leukemia,AML)是指骨髓中髓系干祖细胞分化发育受阻,异常增殖的未分化状态的细胞浸润到骨髓、血液和其他组织[1]。AML发生自然缓解是指在未通过放疗、化疗及其他药物治疗的情况下,在自然条件下达到完全缓解或部分缓解的状态。虽然1878年就有报道,但因罕见发生,且多数白血病病例确诊后即进行放化疗,降低了自然缓解现象的发生,直到2014年国外文献中才有46例病例被统计报道并探讨了潜在的机制[2]。本文回顾性分析1例确诊为急性单核细胞白血病后发生自然缓解患儿的诊疗经过,并结合相关文献进行复习,了解血液系统恶性疾病自然缓解的机制,为发现新的治疗手段,改进现有的诊疗方案提供参考。
1 临床资料
患儿男,1岁4个月,因发热4天、外周血涂片发现幼稚细胞于2018年6月2日收入深圳市儿童医院。病程中患儿神清,反应可,精神欠佳,食欲尚可,无咳嗽、鼻塞流涕,无呕吐腹泻,无抽搐,大小便未见明显异常。患儿为G1P1,孕40周顺产娩出,无窒息抢救史。其母孕期体健,否认家族遗传病史。入院体格检查:体温37.0℃,心率105次/min,呼吸25次/min,体质量11.5 kg,身长83 cm,发育正常。全身皮肤稍欠红润,躯干部散在红色皮疹,凸起于皮肤,无明显瘙痒感,无渗血及渗液,未见出血点;双侧颈部可触及数枚黄豆大小淋巴结,与周围组织无黏连,无压痛;口唇红润,咽充血,双侧扁桃体II度肿大;腮腺肿大,左侧耳垂周围肿胀约3×3 cm,有触痛,无波动感;肝脏肋下平脐,脾肋下2 cm,质中边钝;心肺无异常;神经系统无异常。实验室检查:血常规、凝血筛查及生化等相关检查见表1。患儿自入院后血常规三系持续降低,凝血筛查中纤维蛋白(原)降解产物(FDP)和D-二聚体(D-D)升高,铁蛋白(FER)及乳酸脱氢酶(LDH)升高。入院第1天外周血涂片可见幼稚细胞,降钙素原(PCT)3.16 ng/mL,C反应蛋白(CRP)41.5 mg/L,呼吸道病毒检测阴性,粪便及尿液常规检查阴性。超声提示左侧腮腺炎性增大,肝脏、脾脏弥漫性增大。
入院当天给予头孢曲松抗感染,第2天血培养报告化脓性链球菌,加用万古霉素抗感染。第3天行骨髓穿刺,骨髓流式细胞免疫分型中可见77.1%的异常髓系幼稚细胞,表达HLA-DR、CD15、CD33、CD117、CD 13、CD 64、CD 56、cMPO及CD 4,不表达CD 19、cCD3、sCD3及CD10等(图1);骨髓形态学中可见1.0%原单核细胞,81.5%幼单核细胞,染色质疏松,可见部分细胞核扭曲折叠,胞浆量多,呈深蓝色(图2),过氧化物酶(POX)染色幼稚细胞阳性率64.0%,糖原(PAS)染色幼稚细胞为颗粒状阳性,非特异性酯酶(NSE)染色及非特异性酯酶加氟化钠(NSE+NAF)抑制试验幼稚细胞抑制率>50%,特异性酯酶(CE)染色幼稚细胞阳性率为0.0%;骨髓细胞染色体核型分析结果为47,XY,t(3;9;11)(p11;p22;q23),+8[10],提示所分析细胞增加一条8号染色体,3号、9号、11号染色体发生易位;融合基因定量检测到MLL-AF 9融合基因阳性,荧光原位杂交技术(FISH)检测到MLL基因分离重排。根据2016年世界卫生组织诊断标准,患儿诊断为急性单核细胞白血病(AML-M5)[3]。入院第9天患儿在抗感染及对症治疗后自行到另一家医院进行后续治疗,在外院进行常规血涂片检查未发现幼稚细胞,进一步行骨髓及流式细胞学检测结果均未发现异常细胞。外院时隔1个月后复查骨髓形态学、流式细胞学、基因等检查,仍未见异常细胞。将我院及外院骨髓涂片送至第三方检测机构检查结果均符合原诊断。患儿出院后定期随访,一般情况良好。
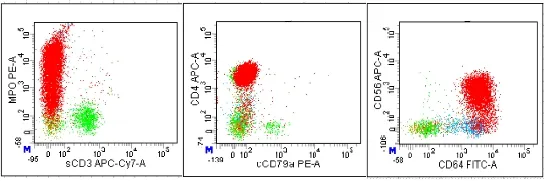
图1 白血病初发时流式免疫分型散点图(红色为异常细胞群)

图2 白血病初发时骨髓涂片(瑞氏染色×100)
患儿于发病10个月后(2019年4月)在常规复查时发现右侧睾丸鞘膜积液,腹股沟淋巴结肿大;彩超发现双侧睾丸内低回声团块,遂再次入院。骨髓形态学、流式细胞学未检测到异常细胞,骨髓细胞染色体核型为46,XY[20],所分析细胞中未见克隆性结构和数目异常,白血病中56种融合基因筛查为阴性。行双侧睾丸活检术,病理报告提示双侧睾丸内可见肿瘤呈弥漫或片状浸润,瘤细胞中等大小,可见小核仁,核分裂象易见,胞浆嗜碱性为主,免疫组化结果显示CD20(-),CD3(-),CD34(-),CD68(+),CD117部分弱(+),CD43(+),CD45(-),TDT(-),PLAP(-),Ki-67约50%(+),Lysozyme(+),Pax-5(-),MPO(-),CK/Pan(-),符合髓系肉瘤诊断。根据2016年世界卫生组织对髓系白血病复发的定义,骨髓或外周血中有至少20%的髓系原始细胞或发展成新的髓系肉瘤,即可认定为复发[3],即该患儿出现了髓系肿瘤的髓外复发。患儿接受髓系白血病方案化疗4疗程后,以其母作为供者行半相合造血干细胞移植术,目前一般情况良好。

表1 患儿血常规和生化及凝血等相关检查结果
2 讨论
AML发生自然缓解的机制目前仍没有定论,之前主要偏向于以下几种可能:①怀疑自然缓解病例并不是真正的白血病,只是一种暂时的骨髓增生状态;但是绝大部分病例后来又出现白血病复发,且复发后异常细胞的形态及免疫分型与初发时并无明显不同。②在白血病早期异常细胞的瘤负荷较低,能够被免疫监控机能发现并及时去除[4]。但是许多自然缓解病例,包括本病例,骨髓和外周血都有高比例的异常细胞,肿瘤负荷似乎与其他白血病无明显差别。③起初的白血病细胞可能来源于异常增生,而并非完全恶性的多能干细胞生成的髓系克隆,这种克隆不具备无限的自我更新和复制能力,最终逐渐消亡;但是异常的多能干细胞在骨髓中仍然存在,一旦体内有促进其恶化的因素或因子存在,临床即出现复发[5-6]。随着国际上对发生自然缓解病例的重视及报道增多,既往文献中有报道过药物撤除后自然缓解、感染导致的自然缓解、输血支持疗法后的自然缓解等[1,7-8],自然缓解主要发生在急性白血病,而慢性白血病则非常罕见,也有慢性淋巴细胞白血病自然缓解的[9]。
药物撤除后的自然缓解见于1例弥漫性大B细胞淋巴瘤(diffuse large B cell lymphoma,DLBCL)患者,在复发后用利妥昔单抗加雷利度胺达到完全缓解,在持续约2年雷利度胺治疗后,骨髓诊断急性单核细胞性白血病,停用雷利度胺后出现自然缓解现象[7],从而引发药物对人体作用的思考。雷利度胺作为免疫调节剂广泛用于骨髓增生异常综合征及其他癌症中并取得不错的疗效,但也不能排除其引发第二肿瘤的可能。雷利度胺参与急性髓细胞性白血病发展的机制目前尚不清楚,可能是一种直接作用(作为一种生长因子),也可能通过免疫抑制作用导致免疫监测减少,或者通过一些其他机制等,但是也不能排除继发髓系白血病是早期应用拓扑异构酶抑制剂和烷化剂治疗DLBCL导致了干细胞的潜在损伤[7]。还有一些药物例如非甾体类抗炎药阿司匹林、吲哚美辛等能够在体外诱导肿瘤细胞凋亡,恶性肿瘤细胞环氧化酶-2往往表达增强,环氧化酶-2与肿瘤细胞的增殖和黏附有关[10],非甾体类抗炎药能够抑制环氧化酶从而发挥抗炎作用,但是是否能够诱导体内的白血病细胞使其发生凋亡及深入的作用机制还尚在研究中。综上所述,非化疗药物也可能参与或对白血病自然缓解起到了辅助治疗作用。
鉴于目前人们对自然缓解的转归和缓解的机制仍处在研究状态,相关文献收集了所有报道中46例发生自然缓解的髓系白血病病例,发现91.3%患者在发生缓解之前有过发热,且大部分是因为肺炎(54.5%)和菌血症(24.2%)引起的。与那些只获得部分缓解的病例相比,肺炎和菌血症在获得完全缓解的病例中更普遍(P=0.032),且虽然88.6%的病例能达到完全缓解,但是中位持续缓解时间只有5个月[2]。
因为绝大部分患者在缓解前都有过发热史,所以自然缓解在AML的作用机制中很可能涉及到了全身性发热感染对免疫系统的刺激作用,其中热休克蛋白(heat shock proteins,HSP)或许在自然缓解中扮演了一个角色。HSP是细胞和机体受到高温侵袭或生存威胁时,合成量迅速增加的一类蛋白质,其作为分子伴侣参与了生物体内信号的转导且为凋亡通路中的关键分子发挥了重要伴侣蛋白的功能。促炎性细胞因子在发热感染过程中释放导致了肿瘤细胞上HSP过表达,T细胞因为具有HSP自表位受体而把肿瘤细胞清除掉;也或者肿瘤细胞表面上肿瘤相关的沉默抗原是MHC-I类抗原,免疫特异性低,在炎症状态下细胞因子可以使MHC-I表达上调,并表达协同刺激分子,导致肿瘤抗原“去沉默”并刺激T细胞受体[11-12]。
也有研究认为,白血病自然缓解与树突状细胞(dendritic cells,DC)有关,类似于发热的体温通过热休克蛋白90(HSP90)来诱导DC细胞的成熟,目前认为,感染后坏死的细胞导致HSPs释放,反过来使核转录因子NF-kB迁移至细胞核和引起DC细胞成熟,当收到感染媒介的抗原时,成熟DC细胞群通过MHC-I类媒介机制递呈抗原给初始T细胞并生成CD 8特异性T细胞应答[13]。树突状细胞是目前发现的功能最强的抗原提呈细胞(antigen presenting cells,APC),也与肿瘤的发生发展有密切关系,或许是发热时期加速其成熟,且与T细胞的递呈关系激发了机体强烈的免疫应答,从而产生了抗肿瘤效应使白血病出现自然缓解。
另外一个自然杀伤细胞(nature killer cell,NK)识别肿瘤机制是通过直接肿瘤选择性膜定位HSP 70的非保守区域[14],致使NK细胞表面CD 56表达升高。无肽的HSP 70分子可以通过Toll样受体结合APC并触发广泛的炎症细胞因子风暴,最终含有HSP 70的肿瘤外泌体释放,伴随着肿瘤来源的抗原,被当成肽-HSP 70复合物让附近的抗原提呈细胞识别。肿瘤抗原可以被APC在由自身HLA到抗原特异性T细胞的背景下交叉表达并触发获得性免疫系统[15]。
本例患儿在疾病诊断初期有免疫球蛋白IgM增高,有可能是化脓性链球菌感染所致,但不排除其也参与了白血病的自然缓解。以往报道有多克隆的高丙种球蛋白血症在白血病退化时达到高峰,可能是抗体直接作用于溶解的或未受损伤的原始细胞或抗体识别具有交叉反应有感染性媒介的原始细胞抗原;也可能B细胞产生的抗体使细胞毒性T淋巴细胞触发活化,这群细胞可识别原始细胞或拮抗感染性抗原,并通过升高的IL-2介导白血病细胞的交叉反应,IL-2可以激活NK细胞、肿瘤坏死因子(TNF)、干扰素(IFN)、IL-1、IL-6、HSPs等,这些都在免疫活化过程中对自然缓解起到了重要作用[2,16]。而且感染诱导产生了粒细胞集落刺激因子(G-CSF),使效应细胞毒性T细胞升高,同时抑制了白血病细胞的再生[1,17]。
输血引起的白血病自然缓解,其机制可能是输注的未经辐照的血液中往往包含了供者的免疫成分如细胞因子、NK细胞、T细胞等,这就导致在同种异体的骨髓移植中类似移植物抗白血病/淋巴瘤的情况来拮抗肿瘤细胞。但在1例移植数年后复发又因感染自然缓解的病例中,作者也提到该患者在移植后从未出现移植物抗宿主反应,似乎有一种精确的平衡在白血病残留细胞和移植物抗白血病反应的免疫控制之间,或许是这种机制让白血病细胞休眠数年却不能根除。从复发和感染的时间关系来看有两种推断:第一,感染先发生,使免疫控制的重点从保持剩余AML细胞休眠转移到预防感染,从而使肿瘤细胞失去控制,促进复发;第二,复发先发生,引起免疫抑制,导致严重感染。无论发生的时间顺序如何,在两种情况下,感染最终都可能导致强大的免疫激活,对抗感染,同时刺激移植物抗白血病反应(GvL)的作用,从而克服血液学复发,恢复缓解[18]。因此,在急性髓系白血病患者中,常规使用经辐照的少白细胞血液制品可能会降低输血相关自然缓解的发生率[19-20]。
综上所述,白血病发生自然缓解更多是依赖机体自身的免疫机制,触发这种免疫机制的诱因可以是细菌感染、输血后的免疫反应,又或是原先引起该疾病的药物撤除后的肿瘤消退等。有研究称,免疫治疗如化脓性链球菌的提取物、卡氏疫苗(BCG)、内毒素、双特异性T细胞衔接器抗体(BiTE)、嵌合抗原受体T细胞免疫疗法(CAR-T)治疗都与高缓解率有关联[2.21],在AML的生存时间上起到了限制作用。未来如果能够灵活运用机体自身的免疫反应达到白血病的临床治愈的话,可以极大地延长患者的五年生存率,避免放化疗导致的不良反应,这也是今后要努力的方向。
