不同病程肺炎支原体感染患儿血清补体、炎性因子及免疫球蛋白水平变化及临床意义
2020-07-24辛勇郑艳冰
辛勇,郑艳冰
1.河南省驻马店市第一人民医院检验科,河南 驻马店 463000;2.南阳医学高等专科学校第一附属医院检验科,河南南阳 473000
肺炎支原体属引起小儿呼吸系统疾患最常见病原体,3岁以下小儿最易感染肺炎支原体,极大影响小儿健康及生长发育[1-2]。肺炎支原体感染后发病机制当前尚未完全清楚,可能与免疫功能紊乱、感染后炎症损伤及呼吸道上皮吸附作用相关[3]。肺炎支原体感染患儿依据病程可分为急性期与恢复期,本研究通过检测急性期与恢复期患儿血清补体C3、C4、白细胞介素-8(interleukin-8, IL-8)、IL-10、IL-13、肿瘤坏死因子-α(tumor necrosis factor α, TNF-α)、免疫球蛋白A(immunoglobulin A, IgA)、IgM、IgG水平,来探究不同病程肺炎支原体感染患儿血清补体、炎性因子及免疫球蛋白水平变化及临床意义,以期为临床拟定针对性治疗方案提供参考,报告如下。
1 资料与方法
1.1 一般资料选取我院2017年3月至2019年1月肺炎支原体感染急性期患儿74例设为试验组,其中男46例,女28例,月龄4~36个月,平均月龄(19.37±5.24)个月。另选取同期肺炎支原体感染恢复期患儿69例设为参照组,其中男42例,女27例,月龄5~36个月,平均月龄(19.92±4.93)个月。两组临床资料差异不明显(P>0.05)。
1.2 选取标准
1.2.1 纳入标准 ①均被临床证实为肺炎支原体感染;②入组前均未采取糖皮质激素或免疫调节剂治疗。
1.2.2 排除标准 ①合并其他病原体感染患儿;②由其他疾病导致免疫功能紊乱或免疫功能低下患儿;③具有溶血性贫血肺外并发症患儿;④合并肺结核、支气管哮喘或其他感染性疾病患儿。
1.3 方法采集两组患儿2mL清晨空腹静脉血,不加抗凝剂,以3000r/min转速、10cm离心半径进行离心处理5min,取上层清液,以放射免疫法测定补体C3、C4、IL-8、IL-10、IL-13、TNF-α、IgA、IgM、IgG水平,试剂盒购于上海斯信公司。
1.4 观察指标①比较两组血清补体C3、C4、IgA、IgM、IgG水平;②比较两组血清IL-8、IL-10、IL-13、TNF-α水平。
1.5 统计学采用SPSS25.0进行数据处理,计量资料用()表示,进行t检验,检验水准α=0.05。
2 结果
2.1 血清补体C3、C4、IgA、IgM、IgG水平试验组血清补体C3、C4、IgG水平较参照组高,血清IgA、IgM水平较参照组低(P<0.05),见表1。
表1 血清补体C3、C4、IgA、IgM、IgG水平()

表1 血清补体C3、C4、IgA、IgM、IgG水平()
2.2 血清IL-8、IL-10、IL-13、TNF-α水平试验组血清IL-8、IL-13、TNF-α水平较参照组高,血清IL-10水平较参照组低(P<0.05),见表2。
表2 血清IL-8、IL-10、IL-13、TNF-α水平()
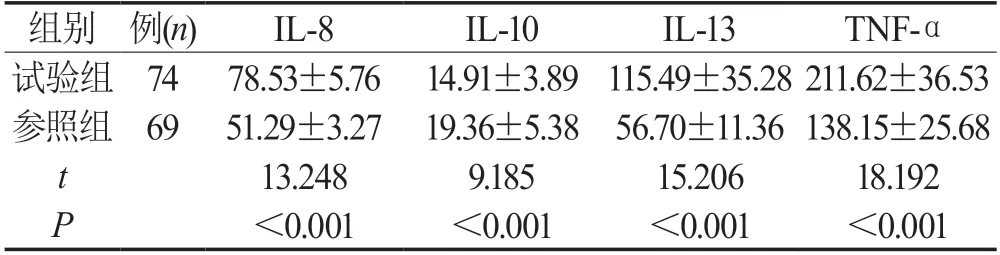
表2 血清IL-8、IL-10、IL-13、TNF-α水平()
3 讨论
肺炎支原体感染患儿会因诊治不及时、免疫系统发育不全、脏器功能不完善等,而易并发肺外并发症,继而增加治疗难度及病死风险[4]。以往多认为致病原因主要为病原体于患儿肺组织中繁殖,从而引发炎性反应,但近年发现,致病原因还与免疫抑制存在较大关联,如细胞因子与免疫抗体互相影响,继而形成复杂免疫调节体系,致使疾患发生、进展[5-6]。
本研究可知,试验组血清补体C3、C4、IgG水平较参照组高,血清IgA、IgM水平较参照组低(P<0.05)。可见肺炎支原体感染患儿大多存在免疫功能紊乱、补体系统激活,且急性期患儿较恢复期患儿更严重。小儿感染肺炎支原体后,其最早出现抗体为IgM,21~28d即可达到峰值,且下降速度也较快,恢复期即可降至正常范围[7]。由于患儿发病初期多无明显症状,故易延误诊治,待就医时血清IgM已处于较高水平。与IgM比较,IgG出现较晚,大多于感染后14d左右才开始增多,于35d左右才可达到峰值。IgA属黏膜局部免疫重要抗体之一,研究发现,IgA占所有免疫球蛋白15%左右,一旦缺乏将引起呼吸道防御病毒能力减弱,继而升高感染风险[8]。急性期患儿体内IgA含量将进一步减少,从而加重体液免疫功能障碍,导致病情恶化。患儿大多伴有免疫功能紊乱,且急性期免疫功能紊乱较恢复期更明显,主要表现为IgG、IgM释放过多及IgA释放过少,而IgA释放过少属患儿组织损伤及炎症持续主要因素。另外,肺炎支原体感染可激活患儿补体系统,从而释放过多细胞趋化因子,造成白细胞过多聚集于病灶部位,同时分泌大量水解酶,引起局部增生及免疫损伤。伴随病情进展,患儿补体系统进一步激活,引发连锁反应,将释放过多补体C3、C4,以对抗、清除支原体,因此急性期患儿补体C3、C4含量将明显增多,而恢复期患儿抗体、抗原大量形成,消耗过多补体,继而使补体C3、C4含量减少。
本研究表明,试验组血清IL-8、IL-13、TNF-α水平较参照组高,血清IL-10水平较参照组低(P<0.05)。可见肺炎支原体感染患儿大多存在促炎与抗炎因子异常表达,且急性期患儿较恢复期患儿更严重。炎性细胞因子与Th细胞亚群于肺炎支原体感染中扮演重要角色,炎性细胞因子通过互相作用来破坏免疫平衡,同时可对机体细胞产生直接作用,继而起到反馈性免疫调节作用。TNF-α属双向作用因子之一,具有免疫调节作用,但若大量释放亦能加剧机体炎症反应。IL-8属趋化性炎性因子之一,多由单核细胞释放,其参与呼吸道炎症发生及进展过程。IL-10属抗炎因子之一,其可阻止TNF-α及IL-β生成,抑制单核巨噬细胞表达水平,减轻炎症反应程度,一旦其含量减少,则提示机体持续炎症损伤及免疫功能失调。文献表明,肺炎支原体感染患儿体内IL-10生成不足,而无法抑制由促炎因子所诱导瀑布效应,继而加重炎症损伤[9]。IL-13属机体重要炎症指标之一,原因是其可参与抗原呈递及抗炎反应全过程,有文献报道,IL-13于呼吸道疾病患者体内呈高表达状态[10]。综上所述,肺炎支原体感染患儿大多存在促炎与抗炎因子异常表达、免疫功能紊乱、补体系统激活,且急性期患儿较恢复期患儿更严重,其血清免疫球蛋白、炎性因子及补体水平,对疾病早期鉴别诊断、临床治疗及病情评价均具有重要指导意义。
