辅助生殖技术受孕和自然受孕子痫前期孕妇临床特征的比较
2020-07-23陈文铭徐芝慧
陈文铭, 徐芝慧
温州医科大学附属第一医院 1产科, 2生殖中心(浙江温州 325015)
子痫前期是妊娠期特有的疾病,严重影响母婴健康,是引起孕产妇及围产儿死亡的重要原因,国外报道其发病率约7%~12%,在我国约9.4%[1],并且在全世界,每年导致5万至6万孕产妇死亡[2]。尽管子痫前期的发病率很高,但发病机制至今不明,很多研究表明,它可能与绒毛外滋养细胞浸润过浅、母胎免疫耐受失衡、血管内皮损伤、母体炎症反应等有关。同时越来越多的文献[3-11]表明,辅助生殖技术(ART)与子痫前期的发生存在相关性。本研究通过回顾性分析温州医科大学附属第一医院近5年的相关临床数据,对ART受孕的子痫前期孕妇和自然受孕的子痫前期孕妇的一般资料、妊娠期并发症及新生儿情况进行比较分析。
1 资料与方法
1.1 一般资料 收集2013年1月1日至2017年12月31日于温州医科大学附属第一医院产科分娩的子痫前期孕妇1 043例,将自然受孕的子痫前期孕妇分为自然受孕组(797例),ART受孕的子痫前期孕妇分为ART组(246例)。
1.2 纳入与排除标准 纳入标准:子痫前期[6]:妊娠20周后出现高血压,收缩压≥140 mmHg和(或)舒张压≥90 mmHg,伴有尿蛋白≥0.3 g/24 h,或随机尿蛋白(+)。排除标准:病例资料存在缺失、信息不完整者。
1.3 方法 回顾性研究临床资料,分别记录对照组和观察组的年龄、孕产次、体质指数(BMI)、入院时血压、妊娠胎数、母亲合并症及并发症[妊娠期糖尿病(GDM)、HELLP综合征、子痫、胎盘早剥、引产]、胎儿并发症(胎死宫内、早产、新生儿窒息、新生儿死亡)及终止方式等。

2 结果
2.1 两组一般资料的比较 ART组的平均年龄高于自然受孕组,ART组的孕产次低于自然受孕组,差异有统计学意义(P<0.05)。见表1。

表1 ART组和自然受孕组一般临床资料的比较
2.2 ART受孕及自然受孕子痫前期的发病率比较 同期共同收治ART受孕及自然受孕孕妇24 667例,其中ART受孕2 060例,自然受孕22 607例。ART中子痫前期发病率为11.94%(246/2 060),自然受孕中子痫前期发病率为3.53%(797/22 607),两者比较,差异有统计学意义(2=330.240,P=0.037)。
2.3 两组孕妇妊娠期合并症及并发症比较 ART组多胎妊娠率、早产率、GDM发生率明显高于自然受孕组(P<0.05);而两组胎死宫内、引产、HELLP综合征、子痫、胎盘早剥等妊娠期并发症发生率差异均无统计学意义(P>0.05)。见表2。
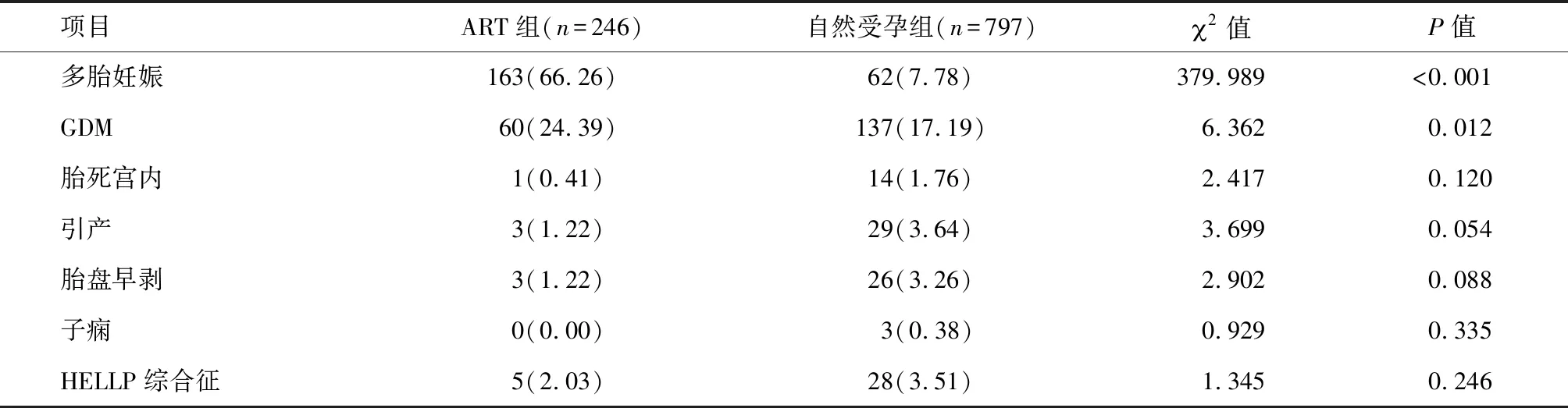
表2 ART组和自然受孕组孕妇合并症及并发症的比较 例(%)
2.4 两组胎儿及新生儿情况比较 两组早产、新生儿窒息率、新生儿死亡率比较,差异均无统计学意义(P>0.05)。见表3。
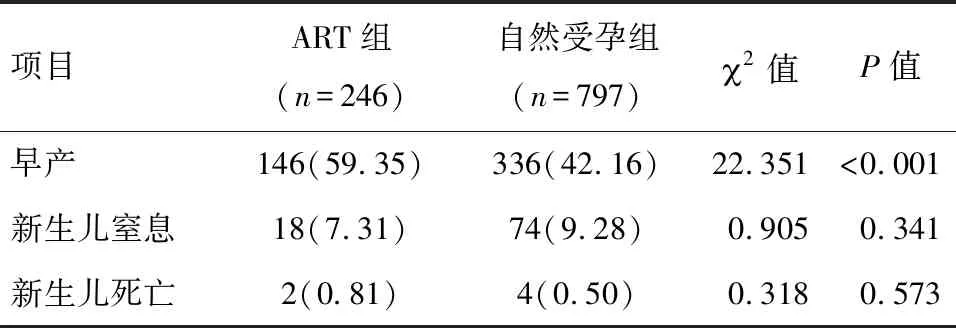
表3 ART组和自然受孕组新生儿情况的比较 例(%)
2.5 两组剖宫产率的比较 ART组剖宫产率89.84%(221/246)高于自然受孕组剖宫产率74.15%(591/797),差异有统计学意义(2=26.819,P<0.001)。
3 讨论
子痫前期是一种严重的产科并发症,对孕产妇及围产儿的健康造成不良影响,但该病的发病机制尚不清楚。由于不孕症与不育症的发生率在不断上升,ART成为治疗不孕不育的主要手段。随着ART的盛行,它所产生的母胎并发症,也逐渐得到了广泛关注,子痫前期便是其中之一。
对近5年在温州医科大学附属第一医院产科分娩的产妇临床资料进行回顾性研究,该院区子痫前期的总发病率约为4.23%(1 043/24 667),而有文献显示我国子痫前期的总发病率约为9.4%,与本研究不完全一致。在该院区ART受孕的孕妇子痫前期发病率(11.90%)明显高于自然受孕的孕妇(3.53%),这与已报道的很多文献[6, 9-14]相一致。ART受孕的孕妇中,子痫前期发病率明显升高,其致病机制尚不明确,但可能与较多的体外胚胎操作、宫腔操作、超生理剂量激素[13-18]等因素影响子宫内膜微环境、影响胚胎着床、干扰母胎界面的发育,导致胎盘血管异常,从而引起一系列的妊娠相关疾病,如子痫前期、流产、早产等。
本研究同时将发生子痫前期的1 043例孕妇划分为ART组(246例)和自然受孕组(797例),对其一般资料、母胎合并症及并发症、新生儿情况进行比较分析。研究结果发现,ART组孕妇分娩时的平均年龄显著高于自然受孕组孕妇的平均年龄,这可能是由于生育年龄的推迟及政策的改变导致不孕症妇女年龄的提高。ART组孕妇合并GDM及多胎妊娠的风险亦高于自然受孕组。文献[1, 6, 19]显示,多胎妊娠、糖尿病、高龄本是发生子痫前期的危险因素,这与本研究的统计结果相一致。ART组中发生胎死宫内或因病情不稳定需引产终止妊娠的发生率与自然受孕组之间无明显差异,ART组中胎盘早剥、子痫、HELLP综合征的发生率与自然受孕组之间亦无明显差异,表明ART并未增加子痫前期孕母的相关并发症。
本研究对新生儿是否发生早产、新生儿窒息及新生儿死亡进行统计分析,发现ART组早产率明显高于自然受孕组,多胎妊娠是早产的一个高危因素,本研究中ART组多胎妊娠率高达66.26%,随着多胎妊娠率的增加,早产率可能也随之增加。而两组间新生儿窒息及新生儿死亡发生率并无明显差异。
子痫前期并非剖宫产的绝对指征,但子痫前期孕妇中剖宫产率普遍升高,且ART组子痫前期孕妇剖宫产率显著高于自然受孕组子痫前期孕妇,一方面可能是因为ART组孕妇对新生儿更加的珍视,另一方面自然受孕组的孕妇很多为经产妇,更有利于阴道试产。
本研究初步比较了近5年在温州医科大学附属第一医院产科分娩的ART受孕和自然受孕发生子痫前期孕妇的临床特征,发现ART组孕妇的平均年龄,合并GDM、多胎妊娠,早产率,剖宫产率均高于自然受孕组,但对其致病机制并未行进一步探索,在未来的研究中,可以针对其发病机制进一步探索,同时可以对新鲜周期与冷冻周期的子痫前期孕妇、常规体外受精-胚胎移植(IVF-ET)术后妊娠与卵胞浆内单精子注射(ICSI)后妊娠的子痫前期孕妇分别进行比较分析,探索不同授精方法和冷冻保存是否增加子痫前期的发生。
