光学体表监测系统(OSMS)在胸部肿瘤放疗摆位中的临床应用*
2020-07-23徐庚郑佳俊赵建严鹏伟温东洋孙丽
徐庚,郑佳俊,赵建,严鹏伟,温东洋,孙丽
210000 南京,江苏省肿瘤医院/江苏省肿瘤防治研究所/南京医科大学附属肿瘤医院 放疗科
剂量高度适形的放疗计划具有极高的剂量梯度,故放疗计划执行过程中,即使非常的微小的位置偏差都可能导致靶区剂量覆盖不足或不能接受的危及器官受量[1-3]。因此,精确放疗摆位技术以及相应的临床操作规范日益受到放疗界的重视[4-7]。近年来出现的光学表面成像系统采用光学手段来捕捉患者体位信息,具有非辐射性和实时性,因此可以用于实时监测摆位误差[8-9]。一些研究表明其测量临床摆位精度接近锥形束CT(cone beam,CBCT)[10-12]。然而如何将这一技术纳入临床摆位规范、以获得最大的临床摆位收益还在探索中。有鉴于此,本研究探讨了光学体表监测系统(optical surface monitoring system,OSMS)技术在胸部肿瘤放疗摆位中的临床应用,评估了这一技术对常规的基于激光线体表标记摆位的偏差改善的程度[13]。
1 材料与方法
1.1 临床病例
选择40例胸部肿瘤放疗患者。患者年龄在30~65岁不等,平均年龄(54.0±10.2)岁。其中男性19例,女性21例。肺癌患者21例,食管癌患者19例。
1.2 主要设备
Vitalbeam:美国,瓦里安医疗公司。包括直线加速器与用于校准摆位偏差的六维床。OBI影像系统:包括机载X-ray球管、机载平板探测器阵列以及图像配准工作站。体位固定器件:真空垫,茂宇医疗。光学体表监测系统OSMS:包括三套独立的3D立体摄像单元、PC图像处理工作站组成。OSMS给出的摆位误差测量精度在平移方向为0.15 mm(RMS为0.07 mm),在旋转方向为0.01°(RMS为0.005°)。OSMS检测的基准可以是DICOM_RS信息,也可以是实时患者表面影像(VRT)。由于放疗患者在治疗之间体表轮廓改变通常比较显著,因此建议采用VRT作为参考影像,在本研究中亦是如此。另外,OSMS可以将四个维度的偏差量反馈给加速器的六维床以引导移床校准,即Vrt(胸背)、Lat(左右)、Lng(头脚)和Rtn(旋转)。OSMS目前不支持Roll(侧旋)和Pitch(侧倾)两个方向的摆位偏差校准。
1.3 方法
本研究40例肿瘤放疗患者的分组未进行随机及盲法,所有患者按照个人意愿入组,分为对照组(20例)和实验组(20例)。
对照组(Group Ref):记录每个患者第2、7、12、17例次的摆位误差,20例患者80例次放疗摆位。首次治疗摆位中以CBCT为标准勾画患者体表激光线标记;后续治疗中首先基于患者体表激光线摆位,然后行CBCT扫描并做在线图像配准,得出并记录六个维度摆位偏差(不包括首次摆位)。
实验组(Group OSMS):记录每个患者第2、7、12、17例次的摆位误差,同样为20例患者80例次放疗摆位。首次治疗摆位时以CBCT为基准勾画患者体表标记,同时获取OSMS的VRT图像作为参考图像。后续治疗中,首先以激光线体表标记为参考摆位;随后在OSMS引导下,手动调节Roll和Pitch方向上的患者体位,随后进行自动移床校准其余四个维度(Vrt、Lat、Lng和Rtn);行CBCT扫描配准后记录六维摆位偏差。具体实验流程如图1。
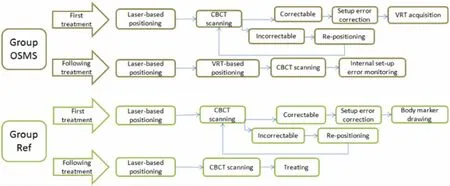
图1 对照组与实验组摆位流程
1.4 统计学分析
采用python的numpy工具计算了各组摆位偏差的统计均值(系统偏差)和标准差(随机偏差),用python的ttest工具对实验组和对照组数据进行t检验分析,P<0.05表示具有统计学意义。
2 结 果
2.1 摆位偏差分布
图2a~f给出了对照组80例次六个维度的摆位误差分布; 图2g~l给出了实验组80例次六个维度的摆位误差分布。两组的摆位偏差在六个维度上都呈现近似高斯分布。整体而言实验组的偏差分布相比对照组都表现出一定的收敛。
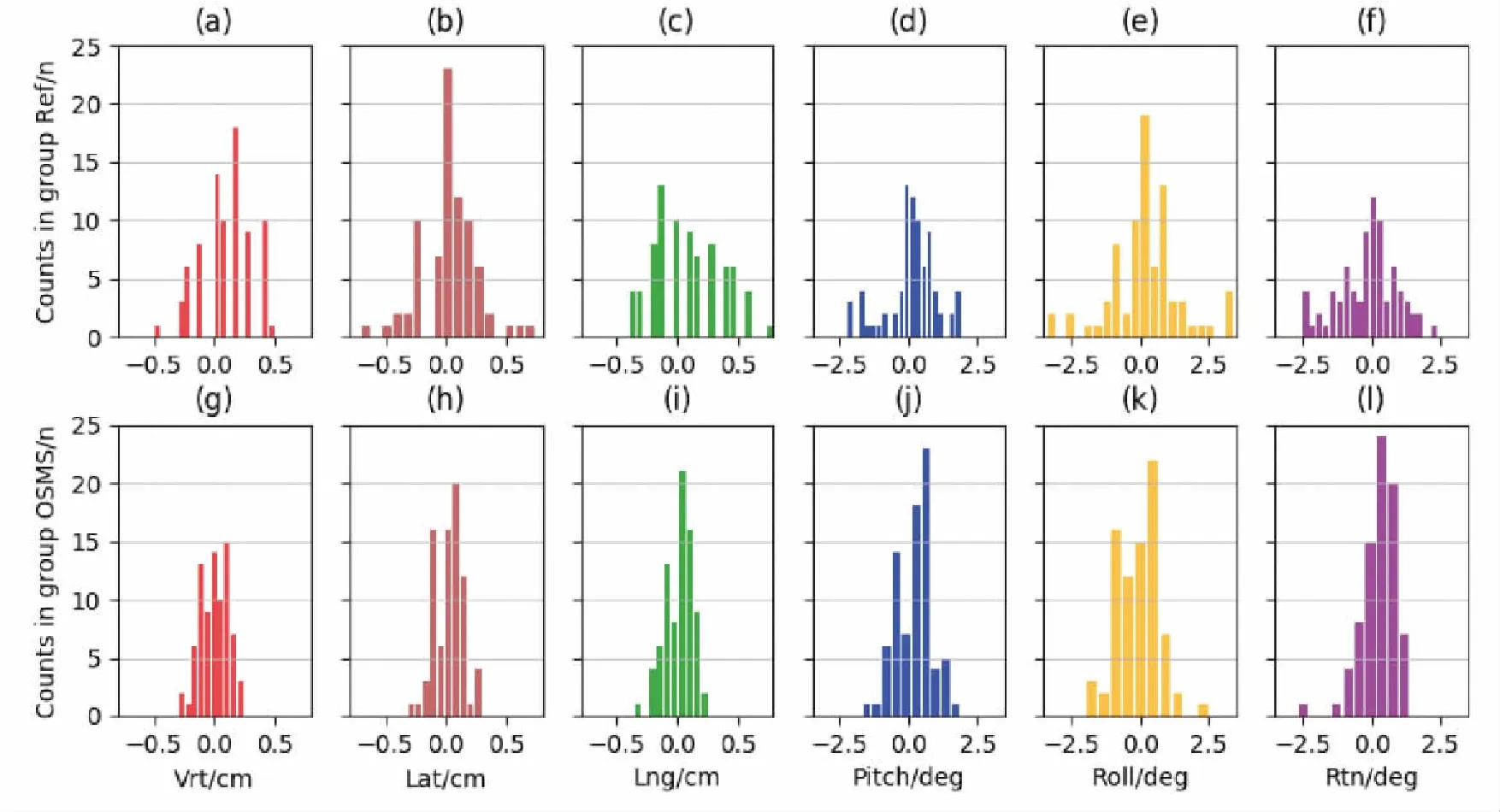
图2 对照组和实验组六个维度摆位偏差分布
2.2 系统偏差、随机偏差和最大摆位偏差
对160例次摆位六个维度的偏差作统计分析,结果见表1。
系统偏差:Vrt、Lng和Rtn三个方向上,对照组与实验组的系统偏差有统计学意义(P<0.05)。与对照组相比,实验组在Vrt和Lng方向上系统偏差分别减小了0.1 cm和0.08 cm。而在Rtn方向上,实验组的系统偏差相比对照组,偏差方向发生了变化,幅度增加了0.11°。
随机偏差:相比对照组,实验组的随机摆位偏差在六个方向上都减小。减小程度分别为19%(Vrt)、52%(Lat)、60.7%(Lng)、16.8%(Roll)、25%(Pitch)和39.4%(Rtn)。
最大摆位偏差:两组数据最大摆位偏差见表1中的“正向最大偏差”和“负向最大偏差”两栏。其中,Pitch的正方向最大偏差持平,Rtn的负方向最大偏差增加了0.2°。其他方向上实验组的最大偏差均小于对照组。
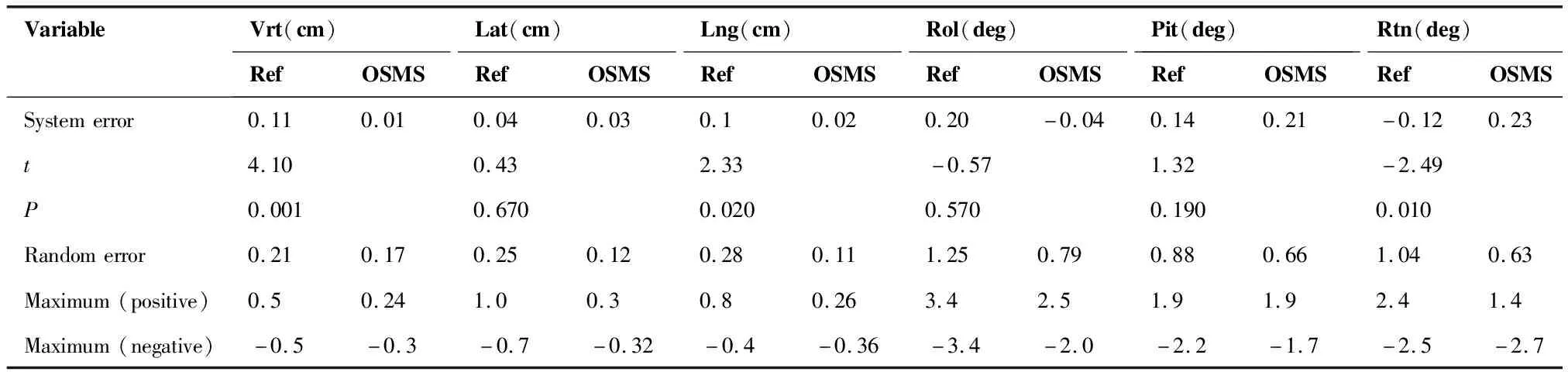
表1 对照组与实验组摆位误差统计值
2.3 残余摆位偏差
一方面,基于患者体表标记的摆位方式时常会导致Roll和Pitch方向上大于3°的摆位误差;另一方面,目前主流放疗平台配置的六维床在Roll方向和Pitch方向上仅能完全校正3°以内的摆位误差(安全或技术因素)。因此这一不足会导致残余摆位误差的出现。
图3给出了两组病例摆位误差在Roll-Pitch空间上分布的散点图。红线内的散点表示此次摆位的偏差在两个维度上均小于3°,这些摆位误差可以被六维床完全校正。对照组80例次摆位中Roll方向或Pitch方向偏差大于3°的有6例次(图3a),残余偏差率为7.5%。而实验组80例次摆位中Roll方向和Pitch方向均小于3°,残余误差率下降为0(图3b)。
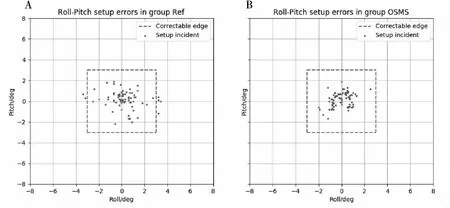
图3 Roll-pitch方向上摆位偏差分布
3 讨 论
对胸部肿瘤患者进行放疗摆位时,呼吸运动所带来的影响不可忽略[14-15]。在本研究中,为了降低呼吸运动的干扰,采用患者吸气末时的OSMS所给出的偏差数据来手动调节患者体位和自动移床预校正。同样在获取VRT参考影像时也选择吸气末时的患者体位,而OSMS的实时性(采样时间间隔约为1 s)能够保证这些操作的精确性。
本研究中,对照组的六维摆位偏差均小于Matthias等[16]的研究结果(表1),可能是因为本研究中的患者采用的固定方式不同。图2表明,采用了OSMS预校准的胸部肿瘤放疗摆位与传统的体表激光线标记摆位相比,其六维偏差分布都产生收敛。对于没有装备六维治疗床的单位,这些摆位偏差的改善会带来剂量学上的改善,并带来临床上的收益。
高患者负荷下的临床放疗摆位中通常会出现较大的摆位偏差。在胸部肿瘤患者放疗摆位中,由于胸部锥体的非刚体性和体位固定器件的不完美性,以光学体表标记为基准的摆位会导致比较大的摆位误差,见表1中的最大正向偏差与最大负向偏差值。特别是在Roll和Pitch方向上,如果出现大于3°的偏差,六维床无法一次性完全校正(图3a)这将导致放疗剂量分布的畸变,最终影响临床疗效。此时如果多次重复扫描CBCT,虽然最终可以完全校正摆位偏差,但这期间增加的摆位时间和给患者造成的额外辐射难以接受[17-18]。而在实验组中,Pitch和Roll方向上出现的最大摆位误差(表1)基本都处于六维床的可校准范围内(图3b),残余偏差率由7.5%降低到了0。这种改善是由于在实验组中我们以OSMS为参考对患者的体位进行了Pitch和Roll方向上的实时调整。
另外,我们初步发现实验组的摆位耗时平均要比对照组长2 min。耗时主要是手动调整患者Pitch和Roll方向体位的过程中。这一过程虽然是在OSMS的指导下进行,但是由于缺乏可精确调节体位的设备,故这一过程的效率依赖于摆位技师的经验、患者的身体情况以及沟通的难易度等因素。手动调节体位的不准确性可能是造成实验组系统误差在Rtn方向上增大0.11°(表1)的原因。由于六维床对于Rtn方向上的摆位误差具有较强的校准能力(最大校准范围可达±10°),因此牺牲Rtn方向上的摆位准确度来补偿Roll和Pitch方向上的准确度目前或许是一种可接受的提高摆位准确性的方法。尽管如此,未来还是需要一种可定量调节患者体位(尤其是Pitch和Roll方向上)的摆位器件,以增加体位调节的精确性和摆位效率。Keisuke等[19]的研究提供了一种潜在的解决方案,相关的研究正在进行中。
综上所述,OSMS是一种高效率、高精度的放疗患者体位实时监测管理技术,能够很好地改善摆位误差,降低残余误差出现的频率,减少患者放疗过程中的辐射剂量,不额外增加治疗时间,能够为胸部肿瘤放疗的精准摆位提供保证。
作者声明:本文全部作者对于研究和撰写的论文出现的不端行为承担相应责任;并承诺论文中涉及的原始图片、数据资料等已按照有关规定保存,可接受核查。
学术不端:本文在初审、返修及出版前均通过中国知网(CNKI)科技期刊学术不端文献检测系统的学术不端检测。
同行评议:经同行专家双盲外审,达到刊发要求。
利益冲突:所有作者均声明不存在利益冲突。
文章版权:本文出版前已与全体作者签署了论文授权书等协议。
