聚乙二醇干扰素合利巴韦林抗丙型病毒性肝炎的疗效与胰岛素抵抗关系研究*
2020-07-21高鹏李琤崔中锋
高鹏 李琤 崔中锋
(河南省郑州市第六人民医院 郑州450061)
2型糖尿病(T2DM)的发生与胰岛素抵抗关系密切,临床通常将胰岛素抵抗作为2型糖尿病发病的独立危险因素。 有研究表明, 丙型肝炎病毒(HCV)感染后易引起患者体内三大物质代谢异常,尤其是糖代谢,当肝细胞受病毒侵害后,可使肝细胞内胰岛素受体分泌减少、受体亲和力下降,导致胰岛素无法正常发挥降糖作用,刺激机体分泌更多的胰岛素,但由于肝脏对胰岛素的灭活作用,继而出现胰岛素抵抗(IR)[1]。 为避免IR 与丙型病毒性肝炎出现恶性循环,有学者认为对丙型肝炎患者进行有效的抗病毒治疗能明显改善IR 水平,从而降低2型糖尿病发病率。 本研究以慢性HCV 合并糖尿病患者为研究对象,分析抗病毒治疗对IR 的影响,以期为临床治疗丙型肝炎合并IR 提供参考。 现报道如下:
1 资料与方法
1.1 一般资料 收集2017年1月~2018年1月我院诊断为慢性HCV 合并2型糖尿病患者60例为A 组, 同期诊断为慢性HCV 患者60例为B 组。 A组男43例,女17例;年龄24~67岁,平均(43.5±4.8)岁;HCV 病程1~5年,平均(3.4±0.4)年;身体质量指数(BMI)21~24kg/m2, 平均(22.7±3.3)kg/m2。 B 组男41例,女19例;年龄22~65岁,平均(44.7±5.6)岁;HCV 病程2~5年,平均(3.5±0.6)年;BMI 21~25kg/m2,平均(23.4±3.1)kg/m2。 两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。 纳入标准:(1)符合中华医学会颁布的《丙型肝炎防治指南(2015年更新版)》中的丙肝诊断标准,均行HCV 基因型检查为基因1型;(2)符合美国糖尿病协会(2014年)公布的2型糖尿病诊断标准;(3)成年人;(4)已行聚乙二醇干扰素合利巴韦林抗病毒治疗6个月。 排除标准:(1)既往患有其他类型病毒性肝炎者;(2)既往有酒精性肝病、药物性肝损害、自身免疫性疾病者;(3) 失代偿期肝硬化者;(4)合并其他可能影响研究结果的疾病者;(5)血糖未控制的糖尿病者。
1.2 治疗方法 两组均给予聚乙二醇干扰素(国药准字J20160076)135~180μg 皮下注射,1次/周,同时给予利巴韦林(国药准字H19993657)600~900mg/d(根据体重给药)抗病毒治疗,连续治疗6个月。A 组患者依据血糖水平调整降糖方案:对于空腹血糖6.0~7.0mmol/L 者不采用降糖药,以饮食、运动调整为主, 注意避免注射胰岛素; 空腹血糖>7.0mmol/L 者,使用口服降糖药,二甲双胍(国药准字H20060226)起始剂量为0.5g,2次/d,根据患者状况逐渐增加剂量,随餐服用,每周增加0.5g,逐渐加至2g/d,最大剂量≤2.5g/d。 两组治疗6个月后随访3个月。
1.3 观察指标 (1)于治疗1个月后、治疗3个月后、治疗6个月后、随访3个月后,分别记录两组丙氨酸氨基转氨酶(ALT) 恢复正常水平比例(复常率)。 治疗前后抽取晨间空腹血5ml,经全自动生化分析仪器(美国贝克曼生产, 型号AU5800) 检测ALT。(2) 于治疗1个月后进行快速病毒学应答(RVR), 治疗3个月后进行完全早期病毒学应答(cEVR), 治疗6个月后进行病毒学应答(ETVR),随访3个月后进行持续病毒学应答(SVR)。(3)计算胰岛素抵抗指数(HOMA-IR),以A 组为研究对象,根据是否出现SVR 分组,统计IR 改善情况(以IR较治疗前下降差值超过1为界限)。 抽取2ml 静脉血后分离血清,使用化学发光免疫分析仪(美国雅培,型号i200)检测空腹胰岛素(FINS)及空腹血糖(FPG)水平,计算HOMA-IR。
1.4 统计学分析 数据均录入SPSS22.0统计学软件进行处理,计数资料(ALT 复常率、抗病毒应答及IR 改善率)以率表示,采用χ2检验,检验水准α=0.05。
2 结果
2.1 两组不同时期ALT 复常情况比较 治疗1个月、3个月后,两组ALT 复常率比较,差异无统计学意义(P>0.05);治疗6个月、随访3个月后,A 组ALT 复常率均低于B 组,差异具有统计学意义(P<0.05)。
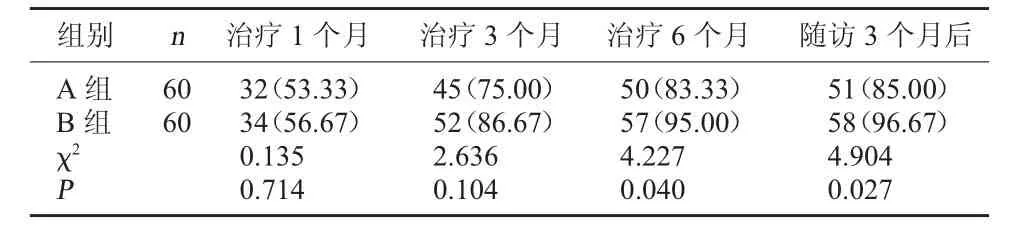
表1 两组不同时期ALT 复常情况比较[例(%)]
2.2 两组治疗后抗病毒应答情况比较 两组RVR、cEVR 指标比较, 差异无统计学意义(P>0.05);A 组ETVR、SVR 均低于B 组,差异具有统计学意义(P<0.05)。
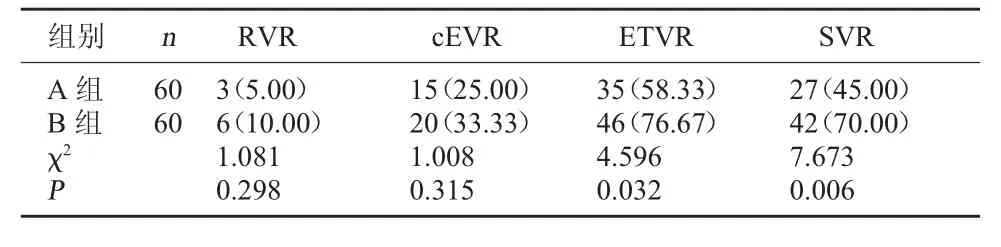
表2 两组治疗后抗病毒应答情况比较[例(%)]
2.3 A 组治疗后IR 改善情况比较 随访3个月后,SVR 获得组IR 改善率为62.96%(17/27), 高于SVR 未获得组的36.36%(12/33), 差异具有统计学意义(χ2=4.207,P=0.040)。
3 讨论
由于丙肝病情隐匿,多数感染者并不知情,而丙肝病毒HCV 具有高度变异性,约50%~85%病毒携带者会发展为丙型病毒性肝炎,进一步可发展为肝纤维化、肝硬化甚至肝癌,慢性丙型病毒性肝炎已然成为公共卫生问题不容忽视[2]。 人体内的肝脏是碳水化合物储存场所,可以将葡萄糖转化为糖原,同时还参与脂质的调节。 Antonelli 等[3]研究认为,2型糖尿病与慢性丙型病毒性肝炎感染之间存在关联,可增加肝硬化和肝细胞癌的风险,影响治疗效果。韩慧仙等[4]进行观察性研究发现,随着时间的增长,糖尿病合并丙型病毒性肝炎组累计死亡率高于非糖尿病组, 在多变量COX 模型中糖尿病的发生会显著增加“起始至死亡、起始至肝癌”的累积风险。本研究结果显示,随着治疗进程,两组ALT 复常率均呈上升趋势,且在治疗前期并无显著性差异,治疗后期及随访期,A 组复常率低于B 组,初步认为IR 是影响丙型病毒性肝炎患者治疗的因素之一。 可能是肝细胞受到病毒侵袭后发生损害并形成肝纤维化, 同时门体分流可导致胰高血糖素、肾上腺素等升血糖物质升高,继而发挥升血糖作用,表现为IR 异常,而异常的IR 可能促进肝脏脂肪变性[5]。 在抗病毒治疗后期, 胰岛素影响肝脏星状细胞和结缔组织相关的生长因子,引起细胞外基质增多,增强氧化应激反应,不利于肝功能恢复[6]。本研究还发现A 组ETVR、SVR低于B 组,A 组中的SVR 获得组IR 改善率高于SVR 未获得组,故认为胰岛素抵抗可能会影响聚乙二醇干扰素合利巴韦林的抗病毒疗效。 为提高治疗效果, 针对胰岛素抵抗高危人群应同时进行降糖治疗,在一定程度上能提高抗病毒的疗效。但本研究尚未进行长期随访研究,且样本量有限,均为基因1型HCV 感染,为研究的不足之处。综上所述,丙肝感染与糖尿病之间关系密切, 予以干扰素抗病毒治疗在一定程度上能有效缓解丙型肝炎的进展,但IR 的存在可能会影响干扰素的抗病毒治疗效果。
