经皮穿刺微球囊压迫术治疗三叉神经痛术中监测囊内压力的初步探讨
2020-07-14闫先侠张三鹏权俊杰任鹏宇屈建强
闫先侠,张三鹏,权俊杰,张 熙,任鹏宇,屈建强#,周 乐*
(1西安交通大学第二附属医院神经外科,西安 710004;2西安交通大学第二附属医院麻醉手术科;*通讯作者,E-mail:drzhoule@163.com;#共同通讯作者,E-mail:qujianqiang1967@163.com)
经皮穿刺微球囊压迫术(percutaneous balloon compression,PBC)是治疗三叉神经痛的有效手段[1]。术中获得“梨形”球囊被认为是手术成功的关键[2,3]。实际上,“梨形”球囊更多提示的是球囊的压迫位置位于Meckel囊内,反映的是Meckel囊的形状[4,5]。而解剖上不同个体之间Meckel囊大小和形状的差异最终使得“梨形”球囊的形态各异[6]。此外,术者对“梨形”形状的判断有时也因人而异。因此,术中以“梨形”球囊形状来指导手术进程、判定压迫效果存在很大的经验因素[7]。除外球囊形状,球囊的压力和压迫时间也被认为是影响手术效果的重要因素[8,9]。不同于球囊形状,球囊压力和压迫时间均是可以人为控制的客观指标。研究表明,周围神经虽然有一定抗挤压能力,但持续压迫可造成神经传导阻滞,压力的大小与神经传导速度和动作电位电压呈负相关[10,11]。因此,在一定压迫时间段内,压力的大小可直接决定神经传导的阻滞程度。这也是PBC手术治疗三叉神经痛的理论基础。那么,在PBC手术中,关注球囊形状的同时,控制球囊压力和压迫时间,则有可能减少手术中的经验因素,更利于该手术的均质化推广。目前,国内大宗文献报道的压迫时间多集中在1-5 min[12-16],也有中心将压迫时间固定在3 min[17,18]。20世纪90年代,国外已有学者尝试在PBC术中应用压力传感器连接电脑记录装置监测囊内压力。由于扩张球囊的“梨形”外观不完全相同,不同术者在判断球囊是否扩张到理想形状时的标准也不同,再加上压迫时间不统一,致使不同研究报道的压力数值及术后结局差异较大。而近年来,国内外鲜少有关于压力监测的报道。因此,PBC术中是否需要监测球囊压力以及压力监测对手术有怎样的指导价值,目前尚无定论。本研究尝试在固定压迫时间的前提下,应用便携式测压计记录球囊扩张到理想形状时所对应的囊内压力,以期为PBC手术寻找较为客观的辅助参考指标。
1 对象与方法
1.1 病例来源
选择2019年12月在西安交通大学第二附属医院拟接受PBC治疗的原发性三叉神经痛患者11例。其中男性7例,女性4例,年龄(72.6±9.2)岁。疼痛范围主要集中在三叉神经第Ⅱ/Ⅲ分支支配的区域。应用视觉模拟评分法(visual analogue scale,VAS)进行疼痛评分,术前有9例患者评分10分。纳入患者的详细情况见表1。
1.2 手术方法
手术参照文献[19,20]的方法进行。患者仰卧,气管插管全麻生效后取自然正中头位。C形臂侧位X线显示双侧骨性耳道完全重叠。穿刺点选择在平行于患侧口角外3.0 cm处。X线引导下,穿刺针向着同侧瞳孔内缘和颧弓水平外耳道前3.0 cm处进针。当针尖抵达颅底卵圆孔时即撤出针芯,沿穿刺针置入球囊导管(QK-08850)于Meckel腔内,撤出球囊导丝。取医用三通阀分别连接球囊导管、1 ml注射器以及测压计导管,排空管道内气体后连接便携式测压装置(Xintest HT-1895),具体连接方式见图1。保持测压计与球囊处于同一水平位置。在X线监视下用非离子造影剂Omnipaqne充盈球囊,同时监测球囊内压力变化。当球囊扩张到满意的“梨形”形状后,关闭三通阀造影剂注射端,保持测压计与球囊相通,采集侧位X线透视影像和压力数值(见图2)。持续压迫3 min后排空球囊,然后与穿刺针一并撤出。记录球囊从形成满意“梨形”形状到最终释放整个过程中(3 min)囊内压力的变化。为防止压力数值对术者的干扰,压力监测结果由专人记录并对术者实施盲法,术者仍以球囊形状作为手术进程的判断标准。

图1 球囊压力监测装置连接示意图Figure 1 Connection of intra-balloon pressure monitoring device
1.3 术后评估
术后应用VAS法评定患者面部疼痛程度,同时评估术侧面部麻木和咀嚼肌无力情况。因面部麻木及咀嚼肌无力并没有专门的评定标准,遂参照VAS疼痛评分法制定了相应的评分标准,具体方法如下:①麻木症状的自我评分方法:患者完全清醒状态下,依据主观感受对术侧面部麻木程度进行评定。0分为“无麻木”;1分为“麻木感轻微,不影响生活”;2分为“麻木感明显,但能耐受”;3分为“麻木感严重,难以耐受”。②咀嚼肌无力症状的自我评分方法:患者完全清醒状态下,依据主观感受进行咀嚼肌肌力评定。0分为“没有咬合无力”;1分为“有轻微咬合无力,不影响生活”;2分为“有咬合无力,对生活影响轻微”;3分为“有明显咬合无力,对生活影响较大,但尚能耐受”;4分为“有严重咬合无力,难以耐受”。
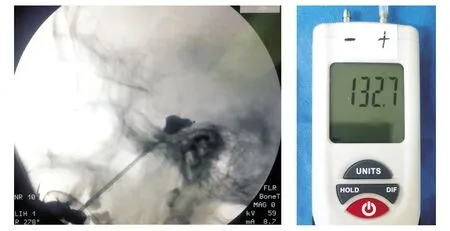
图2 球囊扩张到满意“梨形”后的X线透视影像和压力数值Figure 2 A lateral radiograph and the intra-balloon pressure of a typical pear-shaped balloon
2 结果
11例患者术中均获得满意的“梨形”球囊形状。患者术中的压力监测结果以及术后面部麻木、咀嚼肌无力发生情况见表1。11例球囊扩张到满意“梨形”形状时的压力(初压)在99.8-140.2 kPa之间,平均(123.5±13.0)kPa。压迫满3 min后,压力(末压)降至(107.3±12.6)kPa(89.9-125.4 kPa)。初末压差(16.2±4.7)kPa(5.8-20.8 kPa)。术后第一天,除外1例患者(编号11)仍残留有疼痛外(VAS评5分),其余患者面部疼痛症状均完全消失,VAS评分0分。有2例患者(编号5、8)术后麻木评分3分,认为麻木感严重,难以耐受。有3例患者咀嚼无力评分3分,自觉对生活影响较大,但尚能耐受。除外1例疼痛控制不佳和2例麻木感难以耐受的患者,剩余8例患者的初始压力平均为(125.4±10.4)kPa。术后3月随访,所有患者的疼痛症状均消失(11号患者的疼痛症状在术后1周消失),麻木和咀嚼无力症状显著改善。
表1 术中压力监测结果与术后早期疗效和并发症
Table 1 Intraoperative pressure monitoring results and early postoperative outcomes

编号性别年龄(岁)疼痛侧别(分支) 疼痛 程度初压(kPa)末压(kPa)初压-末压(kPa)术后第1天(分)术后3月(分)疼痛麻木咀嚼无力疼痛麻木咀嚼无力1女80 L(Ⅱ/Ⅲ)10134.4113.620.80220102女81 L(Ⅰ/Ⅱ/Ⅲ)10105.989.9160100113女67 R(Ⅱ/Ⅲ)8132.7113.419.30220104男70 R(Ⅱ/Ⅲ)10128.5109.219.30220105男65 L(Ⅲ)10140.2123.316.90330216男64 L(Ⅱ/Ⅲ)7130.1115.814.30220107男76 R(Ⅱ)10127.8107.420.40210108男54 L(Ⅲ)10115.698.716.90330129女82 R(Ⅱ/Ⅲ)10112.393.818.502200010男79 L(Ⅲ)10131.2125.45.802301011男81 L(Ⅲ)1099.890.39.5510000
初压指球囊形状达到满意“梨形”时,关闭注射端阀门时的压力,此时开始计时压迫时间;末压指球囊压迫时间达到3 min时囊内的压力
进一步分析11例患者球囊持续压迫期间(3 min)压力随压迫时间的变化情况,发现获得满意“梨形”球囊后,关闭造影剂注射端,在球囊形状无肉眼可见变化的情况下,囊内压力随压迫时间的延长逐渐下降(见图3)。虽然所有的压力-时间曲线均为下降趋势,但是各压力曲线下降的规律各异,幅度也不同。
3 讨论
PBC术中获得“梨形”球囊提示术后有极高的疼痛缓解率,所以,球囊形状被认为是手术成功的关键[18,21]。除球囊形状外,术中球囊的压迫时间和压力也被认为是影响手术效果的两个重要指标。很早以前人们就发现球囊压迫的时间可以影响PBC手术治疗效果。Mullan等[19]最早开始PBC手术时,球囊压迫的时间为5-7 min。为减少副作用,Missios等[22]将压迫时间缩短到1 min。现有文献报道的球囊压迫时间多在1-5 min不等。可见,PBC术中球囊压迫时间并不固定,也存在很大的经验因素。根据国内大宗病例报道和既往经验[17,18],本研究将手术压迫时间选择在了3 min。

图3 球囊持续压迫期间11例患者囊内压力-时间变化曲线Figure 3 Pressure-time curves of 11 cases during the continuous compression
本研究以“梨形”球囊形状为手术标准,在统一压迫时间的前提下,监测了PBC术中的球囊压力。结合术后早期治疗效果,发现即使在同一术者、同一压迫时间、达到同一术者判定的“梨形”球囊标准的前提下,术中测得的球囊压力也各不相同,术后患者的疼痛控制情况和并发症的严重程度也存在差异。而囊内压力的大小与术后麻木感和咀嚼肌无力等情况密切相关。所以,依靠球囊形状并不能均质化地控制球囊的压迫力度,也难以评估和预测手术效果以及并发症的发生。为便于推广和普及PBC技术,达到均质、可控的手术效果,在球囊达到“梨形”形状的同时,囊内压力的监测和控制也非常必要。本研究采用已校准的便携式测压计进行术中压力监测,与国外报道的测压设备相比,该测压计更容易获取,体积小,操作简便,灵敏度高,也易于推广。
利用机械压力持续压迫神经,引起神经传导功能阻滞是PBC手术治疗三叉神经痛的病理生理学基础。国外研究曾对PBC术中的球囊压力进行过测量和探讨。Brown等[23]测量了50例患者的球囊压力,其平均范围在(823±340)mmHg或(109.5±45.2)kPa。Lobato等[24]测得的球囊压力在980-2 080 mmHg(130.3-276.6 kPa)之间,他认为压力小于600 mmHg(79.8 kPa)时没有治疗效果。Zanusso等[25]将测得的压力进行了分级,发现在压迫时间一致的情况下,0.9-1.3 bars(90-130 kPa)的低压力组副作用小,但是复发率高,而1.9-2.4 bars(190-240 kPa)的高压力组虽然复发率低,但是面部麻木、咀嚼肌无力的发生率较高。由Jannetta教授[26]编著的Trigeminal Neuralgia一书提出PBC手术时球囊内的目标压力应为1.3-1.5个大气压(131.7-152.0 kPa)。上述研究虽然证实了PBC术中压力与手术效果的密切关系,但这些研究中球囊压迫的时间各不相同,而且所得数据是否适用于国人也不得而知。在本研究中,我们将球囊压迫时间统一设定为3 min,有8例患者术后疼痛完全缓解并且无严重并发症,其初始囊内压力为(125.4±10.4)kPa。这一数值可以为本中心后续的PBC手术提供参考,即在保证球囊形状的同时尽量控制囊内压力在125.4 kPa左右。不过,由于个体差异的原因,确实会存在少数球囊压力在该均值范围内但预后不理想的病例。另外,这一数值的得出是基于单中心的经验,虽然本研究报道的测压方法具有普适性,但真实压力也会受到受试者人种、球囊型号、以及术者主观判断等的影响。因此,不同中心据此方法测得的压力数值很可能不同。所以,各中心需要综合考虑上述因素,在综合球囊形状、疼痛控制效果和术后并发症后探索合适的压力范围,从而指导该中心后续的PBC手术。
此外,在球囊达到理想“梨形”后维持压迫的3 min里,虽然造影剂体积没有变化,但是囊内压力是下降的。Lee等[9]也报道了这一现象。但是在这一过程中并未发现有肉眼可见的球囊形状的变化。这一压力的下降可能与麦氏囊的两层硬脑膜结构在球囊的挤压下发生变形和轻微撕脱有关,变形和撕脱的程度不同,压力下降的规律和幅度也会不同。该结果也进一步提示,即使肉眼下形状相同的球囊,其对神经的压力也可能不同。因此,单凭经验性判断球囊形状来指导手术存在着很大的不确定性。
在本研究收集的病例中,除外初压最小的11号患者,其他患者术后疼痛症状均即刻消失。其中,初压、末压均较小的2号患者,术后面部麻木程度最轻,也未出现咀嚼肌无力的情况;而初压最大的5号患者术后面部麻木程度和咀嚼肌无力情况相对较重。受限于纳入病例的规模和术后观察的时间,对于较小的压力是否一定对应较轻的并发症、较大的压力是否对应更好的疼痛控制效果,以及压力大小与术后复发等问题,目前尚不能下结论。期待更大规模、更长随访时间的研究对上述问题进行分析探讨,寻找最合适的压力和压迫时间参数,从而为PBC手术提供更加精准的指导。
本研究尝试应用便携式设备在PBC手术时监测球囊压力,记录球囊达到满意“梨形”形状时的囊内压,并在“梨形”形状维持阶段观察囊内压力的变化。这不仅有助于直观地理解充盈球囊对Meckel囊的压迫过程,同时也提示囊内压力的监测可以作为一个客观指标,帮助术者在术中对压迫程度进行精确评估,从而指导手术进程。
