“三辨”论治乳腺癌
2020-07-09张冬妮张秀丽卢雯平
张冬妮 张秀丽 卢雯平

摘要 乳腺癌为世界范围内女性最常见的恶性肿瘤,其发病率在中国呈逐年升高的趋势,中医药在我国是乳腺癌防治的重要组成部分,如何运用中医理论防治乳腺癌愈发引起人们的关注。临床实践运用辨证、辨病、辨体质相结合的“三辨”理论治疗乳腺癌,从多方位全面收集疾病的有关信息,对疾病的发生、发展、预后综合判断,取得了较好的效果。
关键词 乳腺癌;中医;辨证论治;辨病论治;辨体质;中西医结合
Discussion on the Treatment of Breast Cancer by “Three Discriminations”
ZHANG Dongni1,ZHANG Xiuli1,LU Wenping2
(1 Beijing University of Chinese Medicine,Beijing 100029,China; 2 Department of Oncology,China Academy of Chinese Medical Sciences Guang′anmen Hospital,Beijing 100053,China)
Abstract Breast cancer is the most common malignant tumor in women worldwide,and its incidence is increasing year by year in China.Traditional Chinese medicine is an important part of breast cancer prevention and control in China.More and more attention has been paid to how to use traditional Chinese medicine theory to prevent and cure breast cancer.In our clinical practice,we have used the “three discriminations” theory of combined syndrome differentiation,disease differentiation,and constitution differentiation to treat breast cancer,collecting information on diseases from multiple directions,and comprehensively judging the occurrence,development and prognosis of diseases.The effect is now summarized to the readers.
Keywords Breast cancer;Traditional Chinese Medicine; Treatment according to syndrome differentiation; Treatment based on differentiation of disease; Differentiation of constitution; Integrative Chinese and Western medicine
中图分类号:R242;R681.53 文献标识码:B doi: 10.3969/j.issn.1673-7202.2020.04.030
乳腺癌在我国古代医书中即有记载,如乳疳、乳岩、乳衄等,中医被称为“经验医学”,是古人通过长期临床实践积累的疗效显著的宝贵经验。如今,乳腺癌的发病率持续升高,中医药是乳腺癌防治的重要组成部分,如何运用中医理论防治乳腺癌愈发引起人们的关注。中医在减轻手术、放化疗等西医治疗的不良事件、防治癌症复发转移、提升晚期癌症患者生命质量、延长患者生存期等方面有着独特优势。我们在临床中采用中西医结合的“三辨”论治的方法治疗乳腺癌,取得了很好的效果。辨证、辨病、辨体质相结合的“三辨”论治是从多方位全面收集疾病的有关信息,对疾病的发生、发展、预后综合判断,提供中医的治疗方法。现将“三辨”论治在临床的应用及文献记载总结如下。
1 辨证论治
辨證论治是中医诊疗的特色与核心,在分析病机、辨证施治的具体步骤和方法上,方药中教授以“病机十九条”为蓝本,总结出了“辨证论治五步法”[1-2]:定位、定性、必先五胜、治病求本、治未病。现我们在临床上将其进一步简化为定位、定性、治未病三步。
1.1 定位
乳腺癌的定位在肝脾肾三脏功能失调。乳房与肝脾肾三脏及冲任二脉关系密切[3]。《外科正宗》中道明了乳腺癌的成因:“忧郁伤肝,思虑伤脾,积想在心,所愿不得者,致经络痞涩,聚结成核”。《外科大成》:“乳头属厥阴肝经,乳房属足阳明胃经”。肝主疏泄,调畅情志,情志不遂则易使肝失疏泄,胸胁脉络气机不利。乳房属胃,脾与胃相表里,脾主运化,若外邪内伤使脾运化水液功能失司,则易至痰饮水湿停聚,痰浊内生,痰浊气郁相互交结,经脉壅滞不通,迁延日久,滞于乳中发而为病。
肾为“先天之本”,主生长发育、生殖,主纳气,为“气之根”,亦为冲任之本。肾气充盈则冲任脉胜,冲任皆起于胞中,同出于会阴,上贯于乳,《难经·二十八难》:“冲脉者,起于气冲,并足阳明之经,夹脐上行,至胸中而散也”。《素问·骨空论》:“任脉为病……女子带下,瘕聚”。冲为血海,任主胞胎,若肾中精气亏虚,冲任失养,气血亏虚,气血运行无力可致气滞血瘀,瘀滞阻于乳中则发为本病。故乳腺癌发病的重要病机即为肝脾肾三脏的失调,在治疗时,应注重肝脾肾的调理补益。
卢雯平和姜翠红[4]收集整理了自隋代至清代的213首明确提出治疗乳岩的处方,进行了统计分析,得出了古人治疗乳腺癌多以扶助正气为纲,疏肝、健脾、益肾为目,配以消痰、活血、解毒之法的结论。且古方中多采用养肝柔肝药物如白芍、当归等;行气疏肝药物如青陈皮、柴胡、香附;清肝药物如夏枯草、栀子、蒲公英;益气健脾药物如生姜、白术、大枣、茯苓;益肾滋阴药物如熟地黄、墨旱莲、女贞子等。
在现代药物临床应用中,李云祥等[5]统计了85种能够治疗乳腺癌的中药,结合国内外最近研究,得出中药可降低乳腺癌的耐药性和乳腺癌细胞的转移,具有阻滞乳腺癌细胞周期作用,导致凋亡因子的表达,促使乳腺癌细胞死亡。蒲公英提取物中的多糖物质、多酚类物质、黄酮类成分以及柴胡中的皂苷A和皂苷D对乳腺癌细胞的生长转移具有抑制作用。现代药理学研究也证实了女贞子、当归、蒲公英等具有抗肿瘤、利胆保肝、增强免疫力等功效[6-8]。
1.2 定性
乳腺癌的定性为气滞痰瘀与毒相交结。大多数乳腺癌患者都有气血失调的问题,气血运行无力,络失通畅,瘀血阻滞,研究证实了肿瘤血管生成的内因为正气亏虚,机体的免疫监视机制不能识别、清除肿瘤细胞,使肿瘤免疫逃逸,肿瘤血管生成[9]。刘德果等[10]通过统计《伤寒杂病论》《肘后备急方》《诸病源候论》《备急千金要方》等61部古今中医文献,得出其中关于乳腺癌的用药规律,并将文献中所用药物的使用频率进行分析,发现使用频率最高的两类中药为理气药和活血药,可知历代医家们将气滞血瘀视作乳腺癌产生的最主要原因,符合乳腺癌(乳岩)以气滞血瘀、癌毒瘀于体内为要的病因病机,此二者亦常相互兼夹。临床上气滞血瘀是最常见的证型,治疗乳腺癌多使用如牡丹皮、乳香、莪术、川芎、三棱等活血化瘀药物,可以通过改善血流变状态、降低血液黏度、抑制肿瘤血管新生等途径发挥抗肿瘤的功效[11-12]。
中医认为疾病的发生与情志相关,情志影响肝的疏泄功能,气血不行,阻滞日久化热,灼津为痰,痰凝血瘀结聚于乳络,凝聚成核,可见乳房肿块。痰既是脏腑病理变化的产物,也可以为疾病的诱因,《丹溪心法》:“痰挟瘀血,遂成窠囊”。痰毒瘀结是肿瘤产生、发展的重要因素[13]。对于痰结,《素问·至真要大论》中“坚者削之,结者散之”的治疗原则,化痰散结为抗癌祛邪的重要治法之一。研究表明,化痰散结类中药具有逆转耐药性[14]、抑制肿瘤细胞增殖[15]、诱导肿瘤细胞凋亡[16-18]、抑制浸润转移[19]等作用,化痰散结法在肿瘤中有重要意义。因此,临床上可将经久不消的肿物以痰核论治,以化痰通络、消痰散结等为法,在疏肝健脾的同时使用有化痰散结的中药,如山慈菇、瓜蒌、半夏等,现代研究证明此类中药具有抗肿瘤活性。
国医大师周仲英教授认为,癌毒可与痰、瘀等病理因素相交结转化,互为因果,在至虚之处结聚成形,是肿瘤产生发展过程中所生成的一种特殊且关键的毒邪[20]。在治疗时加用几味清热解毒、祛除癌毒的中药,如半枝莲、山慈菇、白花蛇舌草、鲜龙葵果、南方红豆杉、白英、八月扎等,可以通过抑制肿瘤细胞增殖、诱导其凋亡、提高机体免疫力、抑制肿瘤血管新生等多途径抗肿瘤,从而获得更好的疗效[21-23]。
1.3 治未病
治未病包括“未病先防、已病防变、瘥后防复”3方面,形成了中医“防治结合”的特色理论体系,以预防为核心,治疗为手段。在疾病未发生时采取预防措施,已病后防止其发展恶化产生兼证、变证,治愈或好转后防止疾病反复[24-25]。五脏相互关联,生克制化,相乘相侮,子母相及,一脏有病,往往会牵涉它脏,同时也受到它脏的影响。治疗不应局限在脏腑本经本气,而需考虑相关的它脏它气,以整体观念分析病势,预判转归,指导治疗。
扶正固本是乳腺癌治疗的关键,尤需顾护肝脾肾,年轻以补肾为主,中年以疏肝为主,老年以健脾为主,可以党参、黄芪、枸杞子、茯苓、白术等为基础组成,加以解毒攻毒以防复发转移,化痰散结、清热解毒廓清余毒,活血化瘀防止肿瘤着床。“先安未受邪之地”为治未病的另一要点。乳腺癌属痰毒,“肺为贮痰之器”,同气相求,肺为乳腺癌常见的转移之所,又“肺为娇脏”,应以益气养阴、散结消痰为法,可选用方剂如三子养亲汤、葶苈大枣汤、百合固金汤等,加以炙南星、蛇六谷等。中西医都认为乳腺癌是情志相关的疾病,肝主疏泄,藏血,当以疏肝养血的药物预防转移。若已发生肝转移,则多从瘀从毒论治,以疏肝化瘀解毒为法,选用药物如茵陈、八月扎、郁金、川楝子、半枝莲、虎杖、茵陈、莪术、垂盆草等,并辅以养肝柔肝、调补肝肾的药物如炙龟甲、炙鳖甲、白芍、生地黄、枸杞子、白术等。脑转移在Her-2过表达的转移性乳腺癌和三阴性乳腺癌中较常见[26]。“脑为髓之海”“元神之府”,脑的功能与五脏密切相关,脑转移侧重从痰、从瘀论治,可选方剂如羚角钩藤汤、半夏白术天麻汤等,药物如菖蒲、夏枯草、蜈蚣、全蝎、川芎、白芷等。骨是最早受到乳腺癌转移影响的器官之一,乳腺癌骨转移发病率高[27-28]。骨转移侧重从寒、痰、瘀论治,代表方剂如三骨汤,中药如土鳖虫、徐长卿、乳香、蜈蚣、全蝎,并加用补肾壮骨之品如补骨脂、杜仲、续断、骨碎补、狗脊、淫羊藿、蛇床子等。如有疼痛可加徐长卿、桂枝、延胡索、细辛、乳香、没药等有止痛作用的药物。
2 辨病论治
现代病证结合的模式指的是西医辨病与中医辨证论治相结合的模式[29-30]。自古以来,中医在临床实践中对于辨证论治与辨病论治相结合就十分重视,乳腺癌旧称“乳岩”,治疗多以疏肝健脾、调理冲任,但因时代限制,古代医家对乳腺癌的认识有限,对疾病機制研究不如现代医学深刻。现代医学的组织病理学检查、影像学检查、实验室检查等,可以从细胞、基因,甚至分子等水平,更精准地认识乳腺癌。西医的手术、放化疗、靶向治疗等疗效十分显著。当患者临床症状相同或不明显时,可借助乳腺癌分型等西医微观指标指导用药。乳腺癌亚型不同,易转移的部位和发生复发转移的风险也不同[31-32],借助现代医学的研究成果,使“先安未受邪之地”更易于实现。
患者处于西医治疗的不同时期,中医治疗的重点也不同。如围手术期,放化疗期,应减毒增效,急则治标,缓解患者的手术并发症,减轻放化疗不良反应。术后中药治疗可以促进机体康复,术后皮瓣坏死创面愈合及改善上肢水肿等;化疗期间中药治疗则可缓解骨髓抑制,预防手足综合征,减轻胃肠道反应,降低蒽环类药物心脏毒性等;放疗期间联合中药可防治放射性肺炎,预防及减轻毒性;内分泌药联合中药治疗,可消减患者潮热盗汗等类更年期综合征,治疗相关骨质疏松,保护肝肾等[33-34]。
术后上肢水肿可选用活血通络药物如丹参、当归、地龙、蜈蚣、全蝎、桃仁、泽兰,外敷芒硝等;化疗所致肢端麻木,当以疏风通络、活血解毒为法,代表方剂如补阳还五汤、独活寄生汤等,上肢麻木可加鸡血藤、姜黄、白蒺藜、桑枝等,下肢加牛膝、桂枝、鸡血藤、白蒺藜等;疏肝益肾方加减可对化疗造成的患者注意力、认知功能、记忆力等下降的情况有所改善,并缓解其失眠、疲劳、食欲丧失等症状;术后、放疗伤口不愈合可内服仙方活命饮,外用广安门医院制剂四黄膏、玉红生肌膏等;治疗巩固期病情稳定,缓则治本,此时患者多属冲任失调、肝郁气滞、余毒内存,需及时更换有毒药物,防止耐药,毒性蓄积,如土贝母换海藻、浙贝母,疏肝换青皮、木香,清热解毒换蚤休、鲜龙葵果等。在防治复发转移时,证型多见气血双亏、痰瘀互结,治疗当廓清余毒、调和脏腑,标本兼治。
3 辨体质
辨体质多用于乳腺癌巩固治疗和预防复发转移阶段。辨证与辨病研究的都是患者罹患疾病后的机体状态,辨体质则是研究患者素体的情况,某些体质可能是诱导乳腺癌发病的高危因素,调整并改善患者体质的偏颇也正是“治病求本”。王琦等[35]认为,中医体质学说是以中医理论为主导,研究人类各种体质特征、体质类型的生理、病理特点,并以此分析疾病的反应状态、病变的性质及发展趋向,从而指导疾病预防和治疗的一门学说。19世纪末的“种子-土壤”学说认为,癌细胞与人体微环境就好比“种子”与“土壤”,肿瘤是否复发转移的关键在于土壤是否满足种子生长的条件[36]。这与中医的体质理论不谋而合。9种体质类型中,乳腺癌患者多为气郁质、气虚质、血瘀质,而这3种体质分别与中医证候中的肝气郁结型、气虚型、冲任失调型相关[37]。临床中可对患者进行体质测试,若患者在结束了西医的手术、放化疗等常规治疗一段时期后,病灶消除且无明显不适症状,处于“无瘤可辨,无证可辨”的情况,则可依据患者的素体情况进行调理,以预防肿瘤的复发转移。
如气郁质、血瘀质患者,多抑郁、肝气不疏,气血运行不畅,可选用疏肝解郁、理气活血方剂如柴胡疏肝散、逍遥散合理冲汤加味等,并同时予以心理疏导,调畅情志。气虚质则多因一身之气不足,脏腑功能衰退,可进一步发展为气血两亏证,此时可选用益气养血方剂如当归补血汤合阳和汤加减。痰湿质当以健脾祛湿、化痰散结为法,可选方剂如六君子汤合三仁汤加减,并嘱其加强体育锻炼,慎食肥甘厚味,不可过度安逸。阴虚质患者治宜益肾滋阴、调补冲任,可选用方剂如一贯煎加味。
4 病案举隅
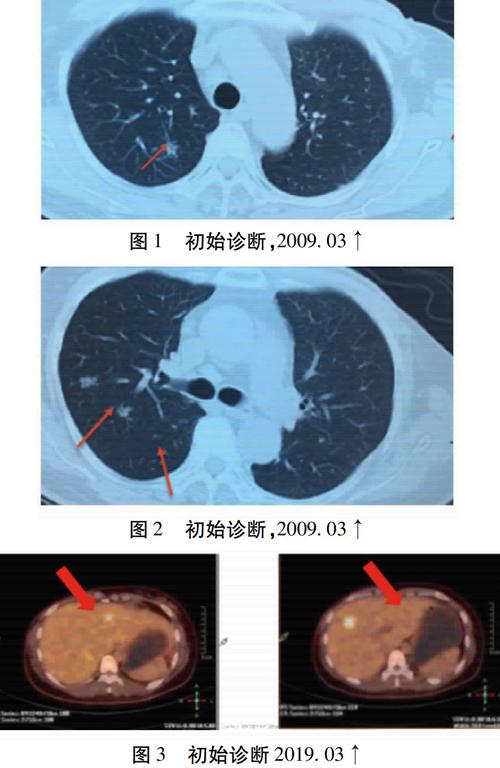
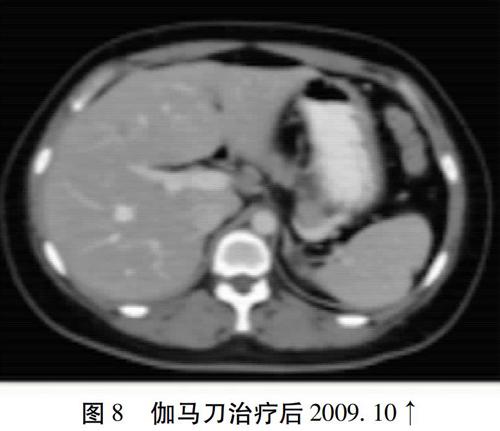
某,女,1974年12月生,已婚,2009年2月初(哺乳期)因乳房包块就诊于北京某医院,考虑为:乳汁瘀积、乳腺良性病变,局部理疗后包块明显缩小。2009年3月因腹胀再次就诊,超声发现:肝脏多发占位。胸部CT:肺多发结节。(图1~3)肝脏及乳腺穿刺病理示:(左乳)符合乳腺浸润性导管癌。免疫组化:ER(-)、PR(-)、Her-2(+++);(肝脏)转移性低分化腺癌,IHC:CA153(+)、MG(+++)、GCDFP-15(-),BCA-225(±)。ER(-)、PR(-)、Her-2(+++)。2009年4月至7月给予泰索帝+凯莱+曲妥珠单抗方案化疗6周期,疗效评价为PR(图4~6)。2009年7月至9月予健择+奥沙利铂+曲妥珠单抗方案化疗3周期(图7)。治疗后复查肝脏CT,示肝脏目标病灶较前进展,考虑肿瘤复发,行肝脏转移病灶伽马刀放射治疗(图8)。
患者于2010年10月就诊。初诊症见:疲劳乏力,时有腰膝酸重,气短少气,偶有心悸胸闷,纳差口苦,眠浅易醒,便软质黏,日1行,小便可。舌淡,苔薄,脉沉细。查血RT:WBC 2.1×109/L、HGB80 g/L、RBC 3.2×1012/L。中医辨病:乳岩;证属气血两虚。现代医学诊断:Her-2过表达型乳腺癌;晚期乳腺癌。辨体质:气虚质。中医治则:益气补血祛毒。给予中药内服:生黄芪30 g、党参20 g、麸炒白术20 g、桂枝6 g、甘松7 g、酸枣仁30 g、丹参20 g、云苓15 g、枸杞子15 g、熟地黄20 g、阿胶12 g、鹿角胶6 g、陈皮9 g、连翘20 g、龟甲胶6 g。门诊调剂,300 mL水煎服,每日1剂,早晚2次分服。
2010年12月复诊,患者精神可,轻微疲倦,时有紧张焦虑心烦,烘热汗出,眠欠安,偶有乳房刺痛,舌淡、边暗,脉细弦。复查血RT:WBC4.5×109/L、HGB112 g/L、RBC4.3×1012/L。证属:肝郁脾虚挟热。治则:疏肝健脾散热。此时患者属维持巩固阶段,给予中药内服:柴胡9 g、白术15 g、茯苓15 g、栀子10 g、豆豉10 g、郁金15 g、没药9 g、川楝子9 g、黄芪30 g、墨旱莲15 g、丹参20 g、五味子12 g、山芋肉12 g、山慈菇12 g、皂角刺12 g、麦冬20 g、桔梗9 g、白花蛇舌草15 g。门诊调剂,300 mL水煎服,每日1剂,早晚2次分服。
2011年3月复诊,患者精神可,轻微疲倦,怕冷,情绪低沉,眠欠安,偶有乳房刺痛,舌淡、边暗,脉细弦。此阶段要缓解患者不适症状,并改善患者生命质量,延长生存時间,给予中药内服:桂枝6 g、党参15 g、桔梗9 g、鹿角霜6 g、炙黄芪30 g、川芎9 g、全蝎6 g、白芥子12 g、柴胡9 g、青皮9 g、炒白术20 g、山慈菇12 g、皂角刺12 g、白英15 g、蛇莓15 g、丹参20 g、炒枣仁30 g。门诊调剂,300 mL水煎服,每日1剂,早晚2次分服。患者每3个月定期复诊,调整方剂,病情稳定,症状逐渐改善,未发现新病灶。
然后在上方基础上进行加减,适时调换虫类及有不良反应的药物,防止毒性积累及耐药,患者诸症明显好转,随访至2018年7月,复查转移病灶稳定,生命质量较高,获得了较长的无复发生存期。
按:患者发病时处于产后3个月,为妊娠哺乳期乳腺癌。由于女性处于妊娠哺乳期时,乳腺体积增大,腺体致密,增大了诊断的难度,会推迟发现乳房肿物的时间,因此诊断时较一般乳腺癌分期更晚,恶性程度更高,预后差,2年生存率仅87%[38]。在2018美国ASCO年会上,一项将帕妥珠单抗加入到化疗+曲妥珠单抗治疗转移性Her2过表达型乳腺癌的III期临床试验中,未加入帕妥珠单抗的OS为41个月,加入帕妥珠单抗的OS为56个月[39]。晚期Her2过表达型乳腺癌患者即便经过一线首选治疗方案治疗后,其总生存期仍不足5年,该患者确诊时即已肝转移、肺转移,属于晚期乳腺癌,错过了手术治疗的最佳时机,所做的西医化疗、靶向治疗也不甚规范,但依靠中药辅助维持治疗仍获得了近9年的无进展生存期,中医在其中的作用不容忽视。
患者于我院初诊时,刚结束西医化疗及伽马刀治疗,肝肾气血耗伤,并伴有化疗不良反应,属于“急则治标”阶段。予龟鹿二仙胶合四君子汤加减,滋养肝肾,益气养血祛毒。二诊肝郁脾虚挟热,选用栀子豉汤合逍遥散加减,并加入散结药物,疏肝健脾散热。三诊缓则治本,辨证属:肝郁脾虚。体质:气郁质、阳虚质。故给予阳和汤合柴胡疏肝散加减。
在临床上治疗乳腺癌的处方一般有几部分组成。首先是辨证论治,为处方的主要部分,主病有主方。其次为对症治疗,选用几味减缓主要症状的中药,如:胸痛常以郁金、腹痛予以玄参、骨转移痛予以威灵仙;淋巴水肿可予以丝瓜络、鸡血藤;黄疸常给予金钱草、茵陈等。再则是辨病论治,即将某些经现代药理研究证实具有抗肿瘤作用的中药与西医病种结合运用,如治疗乳腺癌常选用的抗癌毒中药有白花蛇舌草、夏枯草、蒲公英、山慈菇、白英、蚤休等,治疗时根据西医分型和中医辨证交替选用其中几味,从而做到主病有主药。最后,调整患者体质的偏颇,通过辨证与辨病、祛邪与扶正、局部与整体、治本与治标之间的相互结合补充,调整患者整体阴阳平衡。
参考文献
[1] 李鸿涛,马晓北,高思华.辨证论治五步法临床应用体会[J].中国中医药信息杂志,2011,18(8):88-89.
[2]方药中.辨证论治研究七讲[M].北京:人民卫生出版社,2007:13.
[3]卢雯平.朴炳奎治疗乳腺癌验案3则[J].中医杂志,2010,51(7):598-599.
[4]卢雯平,姜翠红.古方治疗乳腺癌的用药规律[J].中国实验方剂学杂志,2010,16(3):133-134.
[5]李云祥,梁引库,高飞雄,等.中药治疗乳腺癌疾病研究进展[J].中国实验方剂学杂志,2019,25(3):211-219.
[6]魏祥燕,王国娟,王桦影,等.女贞子药理作用研究进展[J].上海中医药杂志,2017,51(8):106-108.
[7]王华,孙娜.当归的有效化学成分及药理作用研究进展分析[J].山东化工,2017,46(18):59-60.
[8]刘颖,张子英,马丽杰.山慈菇抗乳腺癌的作用机制研究进展[J].现代药物与临床,2019,34(3):863-866.
[9]楊彦,杨羚.基于“毒-虚-瘀”探讨肿瘤血管生成的中医机制[J].成都中医药大学学报,2017,40(3):115-116.
[10] 刘德果,李姿蓉,刘凯,等.乳腺癌(乳岩)古今文献用药规律数据挖掘[J].湖南中医药大学学报,2016,36(4):70-73.
[11]缪黎玮,叶丽红.肿瘤血瘀证和活血化瘀药对血管生成的作用[J].吉林中医药,2015,35(5):521-523,529.
[12]黄良文,刘建民,袁淮涛.活血化瘀中药抗肿瘤转移作用的研究进展[J].中国医药科学,2014,4(6):37-39,67.
[13]王怡,刘胜.刘胜教授治疗三阴性乳腺癌经验[J].浙江中医药大学学报,2019,43(7):675-678.
[14]王璐,唐世锋,庄静,等.基于网络药理学技术探讨化痰散结方对阿霉素耐药乳腺癌PI3K-Akt-mTOR信号通路相关蛋白的影响[J].中华中医药学刊,2018,36(5):1161-1165,后插17.
[15]刘存,刘丽娟,周超,等.基于蛋白质相互作用网络探讨化痰散结方对三阴性乳腺癌Hedgehog信号通路相关蛋白Gli1的影响[J].中华中医药杂志,2017,32(9):4127-4132.
[16]刘付锋,张亚伟,孙远远,等.土贝母苷甲对人乳腺癌细胞株MDA-MB-231增殖、凋亡、自噬的影响[J].山东医药,2019,59(20):14-17.
[17]沈漫,吴宇娟,李医明,等.桔梗皂苷药理学及临床应用研究进展[J].上海中医药大学学报,2018,32(5):86-91.
[18]齐彦,廖斌,徐成波,等.贝母素甲对多药耐药人白血病细胞活力和凋亡的影响及机制[J].山东医药,2017,57(26):17-20.
[19]陈红,杨永,孟慧,等.化痰散结治疗乳腺癌的研究概况[J].环球中医药,2019,12(1):145-148.
[20]陆家星,周红光.癌毒理论在乳腺癌治疗中的应用[J].山东中医药大学学报,2018,42(6):496-498.
[21]陈爱东,朱正日,陈东麟.半枝莲多糖对小鼠胃癌模型中P21和VEGF表达的影响[J].中国药物经济学,2013,8(6):296-297.
[22]王骁,范焕芳,李德辉,等.白花蛇舌草的抗癌作用研究进展[J].中国药房,2019,30(10):1428-1431.
[23]叶华,吴琼,郭蒙,等.半枝莲多糖对C26荷瘤小鼠血清Th1/Th2亚群细胞因子的影响[J].癌症进展,2013,11(1):68-70,81.
[24]黄雯琪,唐东昕,龙奉玺,等.浅议中医“治未病”思想对肿瘤患者康复的指导作用[J].江西中医药大学学报,2016,28(4):1-3.
[25]王俊壹,程海波.基于“治未病”思想探讨癌毒病机理论在肿瘤防治中的应用[J].中医杂志,2018,59(12):1014-1016.
[26]钟颖.乳腺癌脑转移的预后及治疗的研究进展[J].中国普通外科杂志,2012,21(5):587-590.
[27]杨勇,姜玉秋,王永高,等.乳腺癌骨转移的研究进展[J].中国普外基础与临床杂志,2016,23(2):253-257.
[28]任玉琳,张丽,佟仲生.不同激素状态的HER2阳性晚期乳腺癌复发转移特征及生存分析[J].肿瘤防治研究,2019,46(1):37-44.
[29]陈可冀.病证结合治疗观与临床实践[J].中国中西医结合杂志,2011,31(8):1016-1017.
[30]蔡定芳.论病证结合临床诊疗模式[J].中国中西医结合杂志,2019,39(2):133-135.
[31]章乐虹,彭艳华,查中青,等.乳腺癌分子分型与远处转移时间及部位的分析[J].中华临床医师杂志(连续型电子期刊),2012,6(11):2911-2914.
[32]裴蓓,成琳.不同分子分型乳腺癌患者预后与淋巴结转移率的相关性分析[J].中国肿瘤生物治疗杂志,2019,26(7):776-781.
[33]王平.晚期乳腺癌患者姑息化疗应用加减阳和化岩汤的临床效果[J].中国药物经济学,2019,14(9):107-109,112.
[34]施航,徐央波,陆宁,等.乳腺癌伴随疾病全方位管理之乳腺癌治疗副反应的中医药管理[J].中国临床新医學,2019,12(2):139-144.
[35]王琦,王睿林,李英帅.中医体质学学科发展述评[J].中华中医药杂志,2007,22(9):627-630.
[36]马齐襄,朱晓丹,胡凯文,等.肿瘤转移的种子与土壤学说新认识[J].肿瘤防治研究,2015,42(10):1049-1053.
[37]莫婷,张子理,岳双冰,等.乳腺癌患者中医体质类型分布特征横断面调查研究[J].中医药导报,2018,24(3):57-59.
[38]陈平.妊娠哺乳期乳腺癌30例诊治体会[J].中国医刊,2017,52(2):92-95.
[39]Swain SM,Baselga J,Kim SB,et al.Pertuzumab,trastuzumab,and docetaxel in HER2-positive metastatic breast cancer[J].N Engl J Med,2015,372(8):724-734.
(2019-05-17收稿 责任编辑:杨觉雄)
基金项目:国家自然科学基金项目(81173448)作者简介:张冬妮(1993.01—),女,硕士研究生在读,研究方向:中医内科学肿瘤方向,E-mail:1044761566@qq.com通信作者:卢雯平(1968.10—),女,博士,主任医师,博士研究生导师,研究方向:中西医结合防治乳腺癌及妇科肿瘤方向,E-mail:lu_wenping@sina.com
