降糖活血方合消风散治疗糖尿病慢性湿疹临床研究
2020-07-09陶睿于书香陆尤翟岚王英丽赵磊
陶睿,于书香,陆尤,翟岚,王英丽,赵磊
降糖活血方合消风散治疗糖尿病慢性湿疹临床研究
陶睿1,于书香1,陆尤1,翟岚2,王英丽2,赵磊2
1.应急总医院,北京 100028;2.北京市朝阳区南磨房社区卫生服务中心,北京 100124
观察降糖活血方合消风散治疗糖尿病慢性湿疹的临床疗效。采用随机数字表法将糖尿病慢性湿疹患者71例分为对照组35例和治疗组36例。2组均予西医常规降糖治疗并外用曲安奈德益康唑乳膏。对照组并予氯雷他定分散片,每次1片,每日1次,口服;治疗组并予降糖活血方合消风散,每日1剂,每日2次,口服。2组均连续治疗4周,随访3个月。观察2组治疗前后湿疹面积及严重程度指数(EASI)评分、瘙痒程度直观模拟尺(VAS)评分、血白细胞计数(WBC)、C反应蛋白(CRP)、空腹血糖(FPG)、血脂水平,比较2组临床疗效,记录不良反应及复发情况。治疗组总有效率为94.44%(34/36),对照组为60.00%(21/35),治疗组明显优于对照组(<0.05)。与本组治疗前比较,2组治疗后EASI评分、VAS评分明显下降(<0.05);2组治疗后比较,治疗组EASI评分、VAS评分明显低于对照组(<0.05)。与本组治疗前比较,2组治疗后FPG、CRP、WBC水平明显下降(<0.05);2组治疗后比较,治疗组FPG、CRP、WBC水平明显低于对照组(<0.05)。治疗组不良反应4例,复发5例;对照组不良反应17例,复发11例。降糖活血方合消风散治疗糖尿病慢性湿疹临床疗效良好,不良反应少,复发率较低。
慢性湿疹;糖尿病;降糖活血方;消风散;临床研究
慢性湿疹是由感染、过敏等内外因素共同作用而引起的皮肤炎症性反应,发病原因尚不明确。其表现多局限于某一部位,边界清楚,表面粗糙,浸润肥厚,色素沉着,常伴有苔藓样变、丘疱疹、痂皮,瘙痒剧烈,有渗出倾向,常反复发作,严重影响患者的生活质量。糖尿病并非导致慢性湿疹的直接原因,但患者因高糖环境,易致皮脂分泌减少,皮肤屏障功能被破坏,加之皮肤微循环障碍,从而加重慢性湿疹症状,使其迁延不愈。临床上,慢性湿疹常好发于糖尿病患者,现代医学常以口服抗组胺药及局部外用糖皮质激素、抗生素等治疗,但效果欠佳,长期使用易产生不良反应且易复发。降糖活血方是祝谌予先生治疗糖尿病血瘀证的名方,笔者采用该方联合消风散治疗糖尿病伴发慢性湿疹,观察临床疗效,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年1月-2019年9月应急总医院中医科和北京市朝阳区南磨房社区卫生服务中心中医科糖尿病伴发慢性湿疹患者71例,采用随机数字表法分为治疗组36例和对照组35例。治疗组男24例,女12例;年龄48~75岁,平均(56.23±12.13)岁;慢性湿疹病程5~21个月,平均(8.16±2.56)个月;糖尿病病程2~19年,平均(7.7±5.3)年。对照组男22例,女13例;年龄46~75岁,平均(55.34±11.28)岁;慢性湿疹病程5~19个月,平均(8.20±3.02)个月;糖尿病病程1~17年,平均(7.4±5.5)年。2组一般资料比较差异无统计学意义(>0.05),具有可比性。
1.2 西医诊断标准
参照《中国临床皮肤病学》[1]制定慢性湿疹诊断标准。①多从急性或亚急性湿疹反复发作迁延难愈而成;②皮疹具有多形性损害,患部皮肤增厚、浸润、色素沉着,表面粗糙,表面有少许糠秕样鳞屑,伴有抓痕、结痂或皲裂,外周可有丘疹或丘疱疹;③皮疹好发于全身或局部,多呈对称性,多见于手足、四肢屈侧及外阴等部位;④自觉瘙痒明显,时轻时重;⑤病程长,常反复发作。
参照文献[2]制定糖尿病诊断标准。糖尿病症状+随机血糖≥11.1 mmol/L,或空腹血浆葡萄糖(FPG)≥7.0 mmol/L,或口服葡萄糖耐量试验中2 h血浆葡萄糖≥11.1 mmol/L即可明确诊断。无症状者需要FPG、随机血糖同时达到上述标准可诊断,或有明确糖尿病病史,现正在服用糖尿病药物治疗。
1.3 中医辨证标准
参照《22个专业95个病种中医诊疗方案》[3]制定血虚风燥证辨证标准。症见皮损肥厚粗糙,鳞屑,苔藓样变,色素沉着;自觉阵发性瘙痒,夜间加重,可伴心烦失眠;舌脉:舌淡红,脉弦细。
1.4 纳入标准
①年龄18~75岁;②符合上述西医诊断标准及中医辨证标准;③入组前3个月内未接受针对湿疹的药物治疗;④患者对本研究知情,并签署知情同意书。
1.5 排除标准
①入组前1个月内使用过类固醇类、抗组胺类、抗生素药物者;②伴严重心、肝、肾功能不全者;③伴精神类疾病不能配合治疗者;④妊娠期、哺乳期妇女;⑤对治疗药物过敏者。
1.6 治疗方法
2组均进行基础治疗:西医常规降糖,外用曲安奈德益康唑乳膏(西安杨森制药有限公司,批号190617264),根据湿疹面积适量涂抹,每日2次。治疗期间避免进食辛辣刺激性食物,避免热水浴。对照组在基础治疗上予氯雷他定分散片(10 mg/片,北京双鹭药业,批号20190802),每日1次,每次1片,口服。治疗组基础治疗同时予降糖活血方合消风散,药物组成:苍术15 g,玄参20 g,葛根15 g,丹参20 g,黄芪20 g,生地黄20 g,木香10 g,当归10 g,益母草15 g,白芍15 g,川芎10 g,防风10 g,蝉蜕10 g,知母10 g,苦参6 g,木通6 g,荆芥10 g,牛蒡子10 g,石膏15 g,甘草6 g。每日1剂,水煎,早晚餐后30 min口服。2组均连续治疗4周。
1.7 观察指标
1.7.1 湿疹面积及严重程度指数评分
于治疗前后进行湿疹面积及严重程度指数(EASI)评分[4]。①临床症状评分:临床表现分为4项,红斑(E)、硬肿(水肿)/丘疹(I)、表皮剥脱(Ex)、苔藓化(L)。按无、轻、中、重分别计0、1、2、3分,各症状分值可计半级分(0.5分)。②临床表现面积大小评分:a.将全身分为4个部位,即头/颈(H)、上肢(UL)、躯干(T)、下肢(LL)。上肢包括腋外侧和手,躯干包括腋中部和腹股沟部,下肢包括臀和足部。b.皮损面积大小用患者手掌为1%估算,按中国新九分法换算成所占该部位的比例计分。c.皮损面积占各部位面积的比例分值为0~6分,无皮疹计0分,<10%计1分,10%~19%计2分,20%~49%计3分,50%~69%计4分,70%~89%计5分,90%~100%计6分。③由于儿童与成人各部位占全身比例不完全相同,>7岁患者头颈为10%、上肢为20%、躯干为30%、下肢为40%,0~7岁头颈为20%、上肢为20%、躯干为30%、下肢为30%。④根据上述各项,如>7岁患者,头/颈部为(E+I+Ex+L)×面积×0.1,上肢为(E+I+Ex+L)×面积×0.2,躯干为(E+I+Ex+L)×面积×0.3,下肢为(E+I+Ex+L)×面积×0.4。各部位分值之和为EASI总分。
1.7.2 瘙痒程度视觉模拟尺评分
于治疗前后进行瘙痒程度视觉模拟尺(VAS)评分[5]。尺子左端表示无瘙痒,右端表示剧烈瘙痒、无法入睡,中间表示不同程度的瘙痒。尺子反面有与正面相应的刻度0~10。测定时让患者指定瘙痒程度在尺子正面所在的位置,医师读取并记录尺子反面相应刻度即VAS评分。
1.7.3 实验室指标
于治疗前后检测2组患者白细胞计数(WBC)、C反应蛋白(CRP)、FPG、血清胆固醇(TC)、血清三酰甘油(TG)水平。
1.7.4 不良反应及复发情况
记录治疗过程中不良反应情况,随访3个月统计复发情况[3]。
1.8 疗效标准
参照《22个专业95个病种中医诊疗方案》[3]制定疗效标准。痊愈:皮损完全消退,症状消失,积分减分率≥95%;显效:皮损大部分消退,症状明显减轻,95%>积分减分率≥70%;有效:皮损部分消退,症状有所改善,70%>积分减分率≥30%;无效:皮损消退不明显,症状未减轻或加重,积分减分率<30%。积分指EASI评分和VAS评分总和。积分减分率(%)=(治疗前积分-治疗后积分)÷治疗前积分×100%。总有效率(%)=(痊愈例数+显效例数+有效例数)÷总例数×100%。
1.9 统计学方法
2 结果
2.1 2组临床疗效比较
治疗组总有效率为94.44%(34/36),对照组为60.00%(21/35),治疗组明显优于对照组(<0.05)。见表1。
表1 2组糖尿病慢性湿疹患者临床疗效比较(例)
组别例数痊愈显效有效无效 治疗组361897 2 对照组35106514
2.2 2组治疗前后湿疹面积及严重程度指数评分和瘙痒程度视觉模拟尺评分比较
与本组治疗前比较,2组治疗后EASI评分、VAS评分下降(<0.05);2组治疗后比较,治疗组EASI评分、VAS评分低于对照组(<0.05)。见表2。
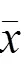
表2 2组糖尿病慢性湿疹患者EASI评分、VAS评分治疗前后比较(±s,分)
注:与本组治疗前比较,*<0.05;与对照组治疗后比较,#<0.05
2.3 2组治疗前后实验室指标比较
与本组治疗前比较,2组治疗后FPG、CRP、WBC水平明显下降(<0.05);2组治疗后比较,治疗组FPG、CRP、WBC水平明显低于对照组(<0.05)。见表3。
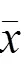
表3 2组糖尿病慢性湿疹治疗前后实验室指标比较(±s)
注:与本组治疗前比较,*<0.05;与对照组治疗后比较,#<0.05
2.4 2组不良反应及复发情况比较
治疗组出现大便次数增多4例,每日2~3次软便,无明显腹痛,未做特殊处理,3~5 d症状消失。对照组轻度嗜睡15例,腹胀、排便不畅2例。治疗后3个月内治疗组复发5例,对照组复发11例(其中7例症状明显,影响睡眠)。2组比较差异有统计学意义(<0.05)。
3 讨论
湿疹属中医学“湿疮”范畴。《素问•生气通天论篇》有“因于湿,首如裹,湿热不攘……汗出见湿,乃生痤疿”,《诸病源候论》有“内热外虚,为风湿所乘……湿热相搏,故头面身体皆生疮”,“疮者,肤腠虚,风湿之气,折于血气,结聚所生”。湿疹总因风、湿、热邪蕴结于肌表而起,日久耗气伤血,血虚又能生风,气虚则卫表不固,致邪气留恋。消风散出自《外科正宗》,“治风湿浸淫血脉,致生疥疮,瘙痒不绝,及大人小儿风热瘾疹,遍身云片斑点,乍有乍无并效”。方中荆芥、防风、牛蒡子、蝉蜕解表祛风、散热透疹、消疮止痒;苍术、苦参、木通分清湿热;知母、石膏、生地黄、当归、胡麻仁清热凉血、润燥养阴;甘草解毒和中。全方寄治风于治血之内,外疏内清下渗,分清风热湿邪,是临床治疗湿疹的常用方剂。糖尿病属中医学“消渴”等范畴,初期常以阴虚燥热为主,阴虚日久,无以化气,表现为气阴两虚之证,气虚推动无力,血行涩滞,而成瘀血,或阴虚火旺,煎熬津液,血液黏稠亦可成瘀血。祝谌予先生发现糖尿病发展到一定程度,尤其是合并慢性血管、神经病变如冠心病、脑血管意外等,或长期使用胰岛素者常伴瘀血表现,提出以活血化瘀法治疗糖尿病的新思路[6]。降糖活血方中丹参、川芎、益母草活血化瘀,当归、赤芍养血通络,木香行气止痛,葛根生津止渴,苍术、玄参、生地黄、黄芪益气养阴。全方以化瘀活血治其标,益气养阴顾其本。
有研究显示,在634例北京地区老年2型糖尿病患者常见皮肤病类型中,湿疹为最常见的病变之一,占29.02%[7]。糖尿病患者皮肤易处于高糖环境,导致皮脂分泌减少,皮肤屏障功能下降,加之糖尿病微血管病变、周围神经病变等使皮肤组织修复能力较差,故湿疹患病率高。皮肤病变在高糖作用下更易引起患者瘙痒和搔抓,影响作息,加重感染,反复不愈。而糖尿病并发症及其常见的伴发疾病也是引起湿疹或使之不愈的原因。有研究表明,冠心病、FPG水平高、糖尿病视网膜病变、血脂异常、皮肤感染均是糖尿病伴发湿疹的危险因素[8],应作为临床治疗监测的重点指征[9]。
本研究显示,治疗组总有效率为94.44%,在湿疹面积、严重程度、瘙痒程度的改善方面优于对照组。降糖活血方合消风散不仅针对湿疹病机,更能改善糖尿病及其带来的代谢紊乱、微循环障碍、反复皮肤感染等,有利于慢性湿疹发展的“内环境”。治疗组FPG、CRP、WBC水平均较对照组改善明显,是“内环境”改善的佐证。有临床研究表明,降糖活血方可有效改善糖尿病患者血糖,并改善糖尿病血瘀证的血管病变[10]。研究显示,基础降糖结合降糖活血方治疗糖尿病非增殖期糖尿病视网膜病变的有效率为91.67%[11]。降糖活血方治疗糖尿病伴心绞痛,患者心绞痛发作次数、血糖、心肌酶、血脂等指标改善程度明显优于阿司匹林组[12]。本研究亦表明,控制或改善糖尿病伴发湿疹的危险因素,可减少疾病复发,对糖尿病湿疹有积极治疗作用。
综上,降糖活血方合消风散治疗糖尿病慢性湿疹,不仅针对湿疹症状本身,更调节糖尿病患者易患湿疹的危险因素,改善“内环境”,疗效显著,不良反应少,复发率较低。
[1] 赵辨.中国临床皮肤病学[M].南京:江苏科学技术出版社,2010:725- 731.
[2] 钱荣立.关于糖尿病的新诊断标准与分型[J].中国糖尿病杂志,2000, 8(1):5-6.
[3] 国家中医药管理局医政司.22个专业95个病种中医临床诊疗方案(合订本)[M].北京:中国中医药出版社,2012:306-309.
[4] 赵辨.湿疹面积及严重度指数评分法[J].中华皮肤科杂志,2004, 37(1):3-4.
[5] 杨志波.湿疹中西医诊疗指南[M].北京:人民军医出版社,2013:177.
[6] 庞博.施今墨学派名老中医诊治糖尿病学术思想与经验传承研究[D].北京:北京中医药大学,2012.
[7] 李园园.北京地区634例老年2型糖尿病患者常见皮肤病的病例-对照研究[D].北京:中国人民解放军军医进修学院,2008.
[8] 温海鹰,罗琴.老年2型糖尿病患者伴发湿疹相关因素分析[J].中华保健医学杂志,2009,11(2):139-140.
[9] 朱一帆,盛良.老年2型糖尿病患者伴发湿疹相关因素分析[J].糖尿病天地,2019,16(3):154-155.
[10] 高慧锋.降糖活血方治疗2型糖尿病68例[J].河南中医,2012, 32(4):461-462.
[11] 刘媛颖,陈国孝.降糖活血方中重用茯苓治疗非增殖期糖尿病视网膜病变37例临床研究[J].江苏中医药,2018,50(8):31-34.
[12] 吴燕,杨俊杰.降糖活血方治疗糖尿病合并不稳定性心绞痛疗效观察[J].按摩与康复医学,2019,10(6):23-24.
Clinical Study onPrescription Combined withPowder in Treatment of Diabetes with Chronic Eczema
TAO Rui1, YU Shuxiang1, LU You1, ZHAI Lan2, WANG Yingli2, ZHAO Lei2
To observe the clinical efficacy ofPrescription combined withPowder in the treatment of diabetes with chronic eczema.Totally 71 patients of diabetes with chronic eczema were divided into control group (35 cases) and treatment group (36 cases) according to random number table method. Both groups were treated with conventional hypoglycemic treatment with Western medicine and topical triamcinolone econazole cream. The control group was given loratadine dispersible tablets, 1 tablet each time, once a day, orally; the treatment group was givenPrescription combined withPowder, one dosage per day, twice a day, orally. Both groups were treated continuously for 4 weeks and followed up for 3 months. The eczema area and severity index (EASI) score, visual analogue scale (VAS) score, white blood cell count (WBC), C-reactive protein (CRP), fasting blood glucose (FPG), and blood lipid levels were observed before and after treatment in the two groups. The clinical efficacy of the two groups was compared, and adverse reactions and recurrences were recorded.The total effective rate was 94.44% (34/36) in the treatment group and 60.00% (21/35) in the control group. The treatment group was significantly better than the control group (<0.05). Compared with before treatment, the EASI score and VAS score of the two group decreased significantly after treatment (<0.05); after treatment, the EASI score and VAS score of the treatment group were significantly lower than those of the control group (<0.05). Compared with before treatment, the levels of FPG, CRP and WBC in the two group decreased significantly after treatment (<0.05); after treatment, the levels of FPG, CRP and WBC in the treatment group were significantly lower than those in the control group (<0.05). There were 4 cases of adverse reactions in the treatment group, 5 cases of recurrence; there were 17 cases of adverse reactions in the control group, and 11 cases of recurrence.Prescription combined withPowder have good clinical efficacy in the treatment of diabetes with chronic eczema, and the method has fewer adverse reactions and lower recurrence rate.
chronic eczema; diabetes;Prescription;Powder; clinical study

R275.982.3
A
1005-5304(2020)06-0034-04
10.3969/j.issn.1005-5304.202001224
(2020-01-14)
(2020-02-11;编辑:季巍巍)
