系统性红斑狼疮患者伴发甲状腺疾病的临床分析
2020-07-04尹谢添赵诗超向楠周广文曾明星
尹谢添 赵诗超 向楠 周广文 曾明星
[摘要] 目的 研究系統性红斑狼疮患者并发甲状腺疾病的患病情况及其并发桥本甲状腺炎、亚临床甲状腺功能减退症的相关危险因素,以期为临床防治提供依据。 方法 选择2017年5月~2019年5月于湖北省中医院住院治疗的66例系统性红斑狼疮患者,其中合并桥本甲状腺炎患者15例为观察A组,未合并桥本甲状腺炎患者26例为对照A组;合并亚临床甲状腺功能减退症患者9例为观察B组,未合并亚临床甲状腺功能减退症患者52例为对照B组。观察患者甲状腺疾病发生率,并分析患者一般情况(性别、年龄、病程)、血液分析、红细胞沉降率(ESR)、C反应蛋白(CRP)、免疫功能、甲状腺功能、血脂[三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)]、血尿酸(UA)、ENA抗体谱、抗核抗体(ANA)、白蛋白(ALB)水平和临床表现。 结果 除年龄外,观察A组与对照A组患者其他指标比较,差异无统计学意义(P > 0.05)。年龄是系统性红斑狼疮并发桥本甲状腺炎独立的危险因素[OR(95%CI)=1.064(1.004,1.128),P < 0.05]。除免疫球蛋白M(IgM)和抗Ds-DNA抗体阳性(Ds-DNA)外,观察B组与对照B组患者其他指标比较,差异无统计学意义(P > 0.05)。抗Ds-DNA抗体是系统性红斑狼疮并发亚临床甲状腺功能减退症独立的危险因素[OR(95%CI)=10.573(1.673,66.810),P < 0.05]。 结论 系统性红斑狼疮并发甲状腺疾病的发生率高,桥本甲状腺炎和亚临床甲状腺功能减退症是其较常并发的甲状腺疾病,年龄是系统性红斑狼疮并发桥本甲状腺炎独立的危险因素,抗Ds-DNA抗体是系统性红斑狼疮并发亚临床甲状腺功能减退症独立的危险因素。
[关键词] 系统性红斑狼疮;甲状腺疾病;桥本甲状腺炎;亚临床甲状腺功能减退症;危险因素
[中图分类号] R593.241 [文献标识码] A [文章编号] 1673-7210(2020)05(b)-0131-05
Clinical analysis of thyroid diseases in patients with systemic lupus erythematosus
YIN Xietian1,2,3 ZHAO Shichao4 XIANG Nan1,3 ZHOU Guangwen3,5 ZENG Mingxing3,6
1.The First Clinical College, Hubei University of Chinese Medicine, Hubei Province, Wuhan 430061, China; 2.Department of Rheumatism Immunology, Hubei Provincial Hospital of Traditional Chinese Medicine, Hubei Province, Wuhan 430061, China; 3.Xiangnan Famous Medical Studio, Hubei Province, Wuhan 430061, China; 4.Department of Geriatrics, Hubei Provincial Hospital of Traditional Chinese Medicine, Hubei Province, Wuhan 430061, China; 5.College of Acupuncture and Orthopedics, Hubei University of Chinese Medicine, Hubei Province, Wuhan 430061, China; 6.College of Basic Medical, Hubei University of Chinese Medicine, Hubei Province, Wuhan 430061, China
[Abstract] Objective To study the prevalence of thyroid disease in patients with systemic lupus erythematosus and associated risk factors of Hashimoto′s thyroiditis and subclinical hypothyroidism in systemic lupus erythematosus, so as to provide evidence for clinical prevention and treatment. Methods Sixty-six patients with systemic lupus erythematosus hospitalized in Hubei Hospital of Traditional Chinese Medicine from May 2017 to May 2019 were selected as the study subjects. Among them, a total of 15 cases with Hashimoto′s thyroiditis were observation group A, 26 cases without Hashimoto′s thyroiditis were control group A; a total of 9 cases with subclinical hypothyroidism were observation group B, a total of 52 cases without subclinical hypothyroidism were control group B. The incidence of thyroid disease in systemic lupus erythematosus was observed, and the general condition (gender, age, course of disease), blood analysis, erythrocyte sedimentation rate (ESR), C-reactive protein (CRP), immune function, thyroid function, blood lipid (triacylglycerol [TG], high density lipoprotein cholesterol [HDL-C]), uric acid (UA), ENA antibody spectrum, anti-nuclear antibodies (ANA), albumin level (ALB) and clinical manifestations were statistically processed. Results Except for age, there was no statistically significant difference between group A and control group A patients (P > 0.05). Age was an independent risk factor for systemic lupus erythematosus complicated with Hashimoto′s thyroiditis (OR [95%CI] = 1.064[1.004, 1.128], P < 0.05). Except for immunoglobulin M (IgM) and anti-Ds-DNA antibody positive (Ds-DNA), there was no statistically significant difference between other indicators of group B and control group B (P > 0.05). Anti-Ds-DNA antibody was an independent risk factor for systemic lupus erythematosus complicated with subclinical hypothyroidism (OR [95%CI] = 10.573[1.673, 66.810], P < 0.05). Conclusion The incidence of systemic lupus erythematosus complicated with thyroid disease is high. Hashimoto′s thyroiditis and subclinical hypothyroidism are relatively common thyroid diseases. Age is an independent risk factor for systemic lupus erythematosus complicated with Hashimoto′s thyroiditis. Anti-Ds-DNA antibody is an independent risk factor for systemic lupus erythematosus complicated with subclinical hypothyroidism.
[Key words] Lupus erythematosus systemic; Thyroid diseases; Hashimoto′s thyroiditis; Subclinical hypothyroidism; Risk factors
系统性红斑狼疮(SLE)是一种常见的自身免疫性疾病,以多脏器受累和体内产生多种自身抗体为特点,患病率为0.4‰~0.7‰[1]。桥本甲状腺炎(HT),又称慢性淋巴细胞性甲状腺炎,病理特征为淋巴细胞和浆细胞弥漫性浸润甲状腺组织,体液免疫和细胞免疫受损使机体产生大量的甲状腺自身相关抗体,患病率为2%~3%[2]。亚临床甲状腺功能减退症(SCH)是指患者血清甲状腺激素水平正常,而促甲状腺激素(TSH)水平轻度升高,患者无甲减症状或仅有轻微甲减症状的一类疾病[3],患病率为0.91%~6.05%[4]。SLE与甲状腺疾病的相关性早已有文献报道[4],主要包括SLE与亚临床甲状腺功能减退症[5]、自身免疫性甲状腺炎[6-11]、低血清总三碘甲腺原氨酸(T3)综合征[12]、甲状腺结节[13-14]等存在相关性,其中SLE并发SCH的发生率最高[15],为11.5%~16.9%[16]。同时,SLE并发HT的比例也在不断上升[8]。本研究观察SLE并发HT和SCH发病情况及实验室特点,分析危险因素,以期为临床防治提供依据。
1 资料与方法
1.1 一般资料
收集2017年5月~2019年5月于湖北省中医院风湿免疫科住院的66例SLE患者病历资料并进行相关分析。纳入标准:符合1997年ACR制订的SLE诊断标准[17]。排除标准:合并其他系统性自身免疫病或病历资料不全;合并恶性肿瘤或妊娠;严重创伤或手术;严重肝肾功能衰竭或急性心脑血管疾病。根据是否有甲状腺球蛋白抗体(TGAb)和/或甲状腺过氧化物酶抗体(TPOAb)阳性,将研究对象分为观察A组(SLE伴HT,15例),对照A组(SLE不伴HT,26例)。其中观察A组女15例;平均年龄(51.60±12.28)岁;平均病程(148.00±112.63)个月。对照A组女25例,男1例;平均年龄(42.85±11.69)岁;平均病程(91.46±64.10)个月。两组患者性别、病程比较,差异无统计学意义(P > 0.05),而年龄比较差异有统计学意义(P < 0.05)。根据是否合并SCH,将研究对象分为观察B组(SLE伴SCH,9例),对照B组(SLE不伴SCH,52例)。其中观察B组女9例;平均年龄(47.56±16.32)岁;平均病程(112.00±69.97)个月。对照B组女51例,男1例;平均年龄(45.50±12.41)岁;平均病程(120.56±97.36)个月。两组患者性别、年龄、病程比较,差异无统计学意义(P > 0.05)。
1.2 方法
计算甲状腺疾病(亚急性甲状腺炎、低T3综合征、甲状腺功能减退症、甲状腺功能亢进症、甲状腺结节、亚临床甲状腺功能减退症、桥本甲状腺炎)发生率。分析白细胞计数(WBC)、红细胞沉降率(ESR)、C反应蛋白(CRP)、免疫球蛋白G(IgG)、IgA、IgM、补体C3、补体C4、TSH、TGAb、TPOAb、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、血尿酸(UA)、抗nRNP抗体(nRNP)、抗SSA抗体(SSA)、抗SSB抗体(SSB)、抗Ro-52抗体(Ro-52)、抗Sm抗体(Sm)、抗Ds-DNA抗体(Ds-DNA)、抗核抗体(ANA)、白蛋白水平(ALB)及伴狼疮性肾炎等指标。探讨发生HT或SCH的危险因素。
1.3 统计学方法
应用SPSS 21.0软件对所得数据进行统计分析。正态分布计量资料以均数±标准差(x±s)表示,组间比较采用t检验。非正态分布计量资料以秩均值表示,组间比较采用Mann-Whitney U检验。计数资料以例数或百分比表示,组间比较采用χ2检验,理论频数<5时采用连续校正χ2检验,理论频数<1时采用Fisher精确概率法。采用二分类单因素logistic回归分析SCH危险因素,将P < 0.1因素纳入回归方程,选取二分类多因素logistic回归分析危险因素。以P < 0.05為差异有统计学意义。
2 结果
2.1 SLE患者并发甲状腺疾病患病率
亚急性甲状腺炎患者1例(1.5%),低T3综合征患者1例(1.5%),甲状腺功能减退症患者2例(3.0%),甲状腺功能亢进症患者2例(3.0%),甲状腺结节患者4例(6.0%),亚临床甲状腺功能减退症患者9例(13.6%),桥本甲状腺炎患者15例(22.7%)。
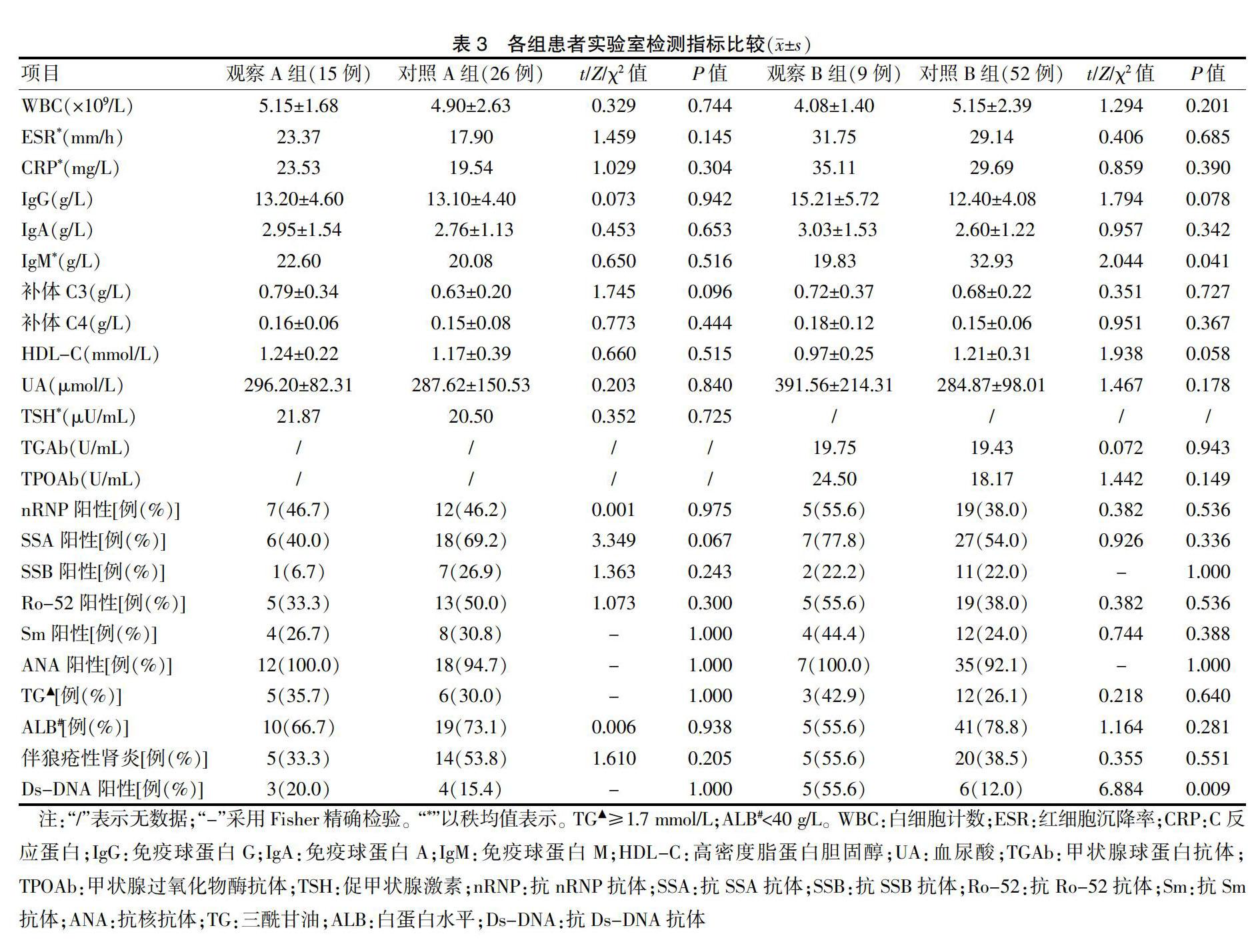
2.2 各组患者实验室检测指标比较
观察A组与对照A组各项指标比较,差异无统计学意义(P > 0.05)。观察B组IgM水平和Ds-DNA阳性率低于对照B组,差异有统计学意义(P < 0.05);其他指标比较,差异无统计学意义(P > 0.05)。见表3。
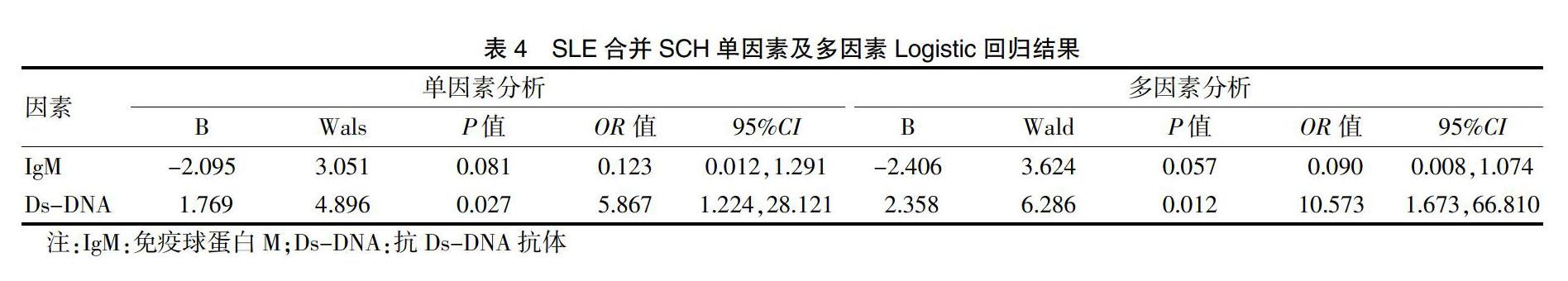
2.3 SLE并发HT或SCH的相关危险因素分析
以患者是否伴有HT作为因变量,SLE合并HT赋值为1,未合并HT赋值为0。结果显示,年龄是SLE并发HT独立的危险因素[OR(95%CI)=1.064(1.004, 1.128),P < 0.05]。
以患者是否伴有SCH作为因变量,SLE合并SCH赋值为1,未合并SCH赋值为0。将单因素回归分析P < 0.1的因素纳入回归方程。结果显示,Ds-DNA是SLE并发SCH独立的危险因素[OR(95%CI) = 10.573(1.673,66.810),P < 0.05]。见表4。
3 讨论
SLE属于自身免疫性疾病,以育龄期妇女多见,且常易合并甲状腺疾病[18-19]。SLE伴甲状腺疾病的总患病率为11.62%~40.04%[15],伴HT的患病率为17.0%~37.3%[8],伴SCH的患病率为11.51%~16.90%[15]。本研究结果显示,66例患者以育龄期女性为主,伴发甲状腺疾病总患病率为48.5%,伴发HT患病率为22.7%,伴发SCH患病率为13.6%,与流行病学结果基本一致。SLE患者并发甲状腺疾病发生率高,尤其是并发HT和SCH的发生率高,提示SLE可能是发生HT和SCH的危险因素[8,15]。这可能和SLE患者能产生大量抗体损害甲状腺滤泡细胞,导致甲状腺激素分泌下降,进而引发HT和SCH有关[3,20]。此外,也可能与二者相同遗传学特性有关[21]。值得注意的是,SLE与SCH的白细胞抗原等位基因HLA-DR3与HLA-D8表达均明显高于正常水平。
本研究结果显示,年龄是SLE伴HT发生的主要危险因素,即年龄越大,SLE伴HT越容易发生。Ds-DNA是SLE伴SCH发生的主要危险因素,因抗Ds-DNA抗体是SLE病情的活动性指标[15],故SLE病情越活动,越容易发生该情况。既往研究显示[8],SSB是SLE伴发自身免疫性甲状腺疾病的危险因素。然而,SLE伴发HT的危险因素尚未明确。相关研究显示[4,16,19],狼疮性肾炎是SLE伴发SCH的危险因素,原因可能和甲状腺激素从肾脏丢失及SLE病情活动有关[16],但亦有研究不支持上述结论。
本研究存在一些不足之处,如样本例数较少、观察时间较短等。同时,因病史资料收集问题,没有更好地将SLE活动度评分与SCH的关系进行深入研究,进而佐证SLE病情越活动,越易伴发SCH的结论。
综上所述,HT和SCH是SLE常见甲状腺并发症,年龄是SLE伴发HT独立的危险因素,抗Ds-DNA抗体阳性是SLE伴发SCH独立的危险因素。同时,需要更规范地设计更大规模的随机对照实验来阐释该结论。
[参考文献]
[1] 金玲.中国不同发病年龄段系统性红斑狼疮患者临床表现和免疫学指标的差异性研究[D].合肥:安徽医科大学,2019.
[2] Thiyagarajan S,Saini AMR,Alruwaili J. Helicobacter pylori-induced autoimmune thyroiditis:is the pathogenic link concluded or still a hypothesis?[J]. Rev Med Microbiol,2018,29(2):64-72.
[3] 魏军平,郑慧娟,魏皤.从亚临床甲状腺功能减退症的早期干预看甲状腺功能减退症的预防策略[J].医学研究杂志,2018,47(9):1-4.
[4] 高辉,李春,陈丽君,等.系统性红斑狼疮患者伴发甲状腺疾病的患病率及临床分析[J].中华风湿病学杂志,2014, 18(7):449-454.
[5] Hamza RT,Awwad KS,Temsah KA,et al. R620W polymorphism of protein tyrosine phosphatase PTPN22 in Egyptian children and adolescents with systemic lupus erythematosus:relation to thyroid autoimmunity[J]. Int J Adolesc Med Health,2013,25(2):143-149.
[6] Yun J,Bae JM,Kim K,et al. Increased risk of thyroid diseases in patients with systemic lupus erythematosus:A nationwide population-based Study in Korea[J]. PLoS One,2017,12(6):e01790886.
[7] Ong SG,Choy CH. Autoimmune thyroid disease in a cohort of Malaysian SLE patients:frequency,clinical and immunological associations [J]. Lupus,2016,25(1):67-74.
[8] 杨金玲,刘曙艳.系统性红斑狼疮与自身免疫性甲状腺疾病相关性分析[J].社区医学杂志,2018,16(14):1166-1168,1172.
[9] Wei S,Yang Z,Xie S,et al. Autoimmune Thyroid Disease in Patients with Systemic Lupus Erythematosus:A 7-year Retrospective Study in China[J]. Am J Med Sci,2018, 356(4):344-349.
[10] Mena-Vázquez N,Nebro AF,Rúa-Figueroa I,et al. Poly autoimmunity in systemic lupus erythematosus. data from a large spanish cohort:Spanish society of rheumatology registry of patients with systemic lupus erythematosus(Relesser)[J]. Lupus Sci Med,2019,6:A61-A62.
[11] Mabrook A,Abd EMI,Rayan MM. Thyroid dysfunction in systemic lupus erythematosus:Its impact as a cardiovascular risk factor[J]. Ann Rheum Dis,2017,76:1216-1217.
[12] 溫大蔚,王吉波,赵磊,等.系统性红斑狼疮并发低T3综合征的影响因素分析[J].现代生物医学进展,2014, 14(5):826-829.
[13] Quintanilla-Flores DL,Hernandez-Coria MI,Elizondo-Riojas G,et al. Thyroid nodules in Hispanic patients with systemic lupus erythematosus[J]. Lupus,2013,22(14):1509-1513.
[14] Tamez PHE,Quintanilla-Flores DL,Elizondo-Riojas G,et al. Prevalence of thyroid nodules in Mexican patients with systemic lupus erythematosus[J]. Thyroid,2011,21:A39-A40.
[15] 丁源,王吉波,尉世同,等.系统性红斑狼疮伴甲状腺疾病247例临床分析[J].青岛大学医学院学报,2017,53(4):488-490.
[16] 任洁,周毅,吴会霞,等.系统性红斑狼疮患者亚临床甲状腺功能减退症与狼疮肾炎的关系[J].广东医学,2014(9):1387-1389.
[17] 中华中医药医学会.系统性红斑狼疮诊疗指南[J].中国中医药现代远程教育,2011,9(11):146-148.
[18] Elnady BM,Kamal NM,Shaker RH,et al. Prevalence and clinical significance of nonorgan specific antibodies in patients with autoimmune thyroiditis as predictor markers for rheumatic diseases [J]. Medicine(Baltimore),2016, 95(38):e4336.
[19] 董建华,陈樱花,陈独群,等.狼疮性肾炎合并自身免疫性甲状腺疾病的临床分析[J].肾脏病与透析肾移植杂志,2016,25(6):526-532.
[20] 王金晶,肖露露,孙文,等.甲状腺相关抗体与缺血性脑血管病的临床研究进展[J].中国脑血管病杂志,2017, 14(8):445-448.
[21] 鲍晓,黄向阳.系统性红斑狼疮患者亚临床甲状腺功能减退症发病的影响因素研究[J].西部医学,2015,27(9):1315-1317.
(收稿日期:2019-09-23 本文编辑:王晓晔)
