血清同型半胱氨酸、叶酸、维生素B12水平及MTHFR基因C677T多态性与妊娠期糖尿病的相关性研究
2020-07-04倪菲菲郑加永徐晓敏
倪菲菲 郑加永 徐晓敏


[摘要] 目的 探讨和分析血清同型半胱氨酸(Hcy)、叶酸(FA)、维生素(Vit)B12水平及亚甲基四氢叶酸还原酶(MTHFR)基因C677T多态性与妊娠期糖尿病(GDM)的相关性。 方法 选择2016年5月~2017年10月在温州市人民医院产前门诊就诊的中孕期确诊的97例GDM孕妇为观察组,同期产检正常的102例孕妇作为对照组,采用荧光定量PCR技术检测MTHFR基因C677T多态性,并采用循环酶法检测血清Hcy水平,化学发光免疫法检测血清FA、VitB12水平,比较两组上述指标的差异。 结果 GDM组MTHFR C677T等位基因T频率显著高于对照组。观察组血清Hcy水平高于对照组,差异有统计学意义(P<0.05)。观察组血清FA、VitB12水平均低于对照组,差异均有统计学意义(P<0.05)。采用多变量Logistic回归分析发现Hcy是GDM发病的独立危险因素。 结论 Hcy是GDM发病的独立危险因素,暂未发现MTHFR C667T基因多态性、VitB12和FA是GDM发病的独立危险因素。孕期对GDM患者监测血Hcy具有重要意义,可指导其補充VitB12和FA降低血Hcy水平。
[关键词] 妊娠期糖尿病;亚甲基四氢叶酸还原酶(MTHFR);同型半胱氨酸;叶酸;维生素B12
[中图分类号] R714.256 [文献标识码] B [文章编号] 1673-9701(2020)12-0068-04
[Abstract] Objective To investigate and analyze the relevance of serum homocysteine (Hcy), folic acid (FA), vitamin(Vit) B12 levels and methylenetetrahydrofolate reductase(MTHFR) gene C677T polymorphism and gestational diabetes mellitus(GDM). Methods 97 cases of GDM pregnant women diagnosed in the second trimester of pregnancy in the prenatal clinic of Wenzhou People's Hospital from May 2016 to October 2017 were selected as observation group. 102 pregnant women with normal checkups were used as control group. The C677T polymorphism of MTHFR gene was detected by real-time PCR. And the level of serum Hcy was detected by circulating enzyme method. The levels of serum FA and VitB12 were detected by chemiluminescence immunoassay. The differences of the above indexes were compared. Results The frequency of MTHFR C677T allele T in the GDM group was significantly higher than that in the control group. The serum Hcy level of the observation group was higher than that of the control group, and the difference was statistically significant(P<0.05). The serum levels of FA and VitB12 in the observation group were lower than those in the control group, and the difference was statistically significant(P<0.05). Multivariate Logistic regression analysis found that Hcy was an independent risk factor for GDM. Conclusion Hcy is an independent risk factor for the pathogenesis of GDM. The MTHFR C667T gene polymorphism, VitB12 and FA are not considered as independent risk factors for GDM. It is important to monitor blood Hcy in patients with GDM during pregnancy, which can guide them to supplement VitB12 and FA to reduce blood Hcy levels.
[Key words] Gestational diabetes mellitus; Methylenetetrahydrofolate reductase (MTHFR); Homocysteine; Folic acid; Vitamin B12
妊娠期糖尿病(Gestational diabetes mellitus,GDM)是指妊娠前糖代谢正常或有潜在糖耐量减退,妊娠期才出现或发现的糖尿病[1],是一种常见的妊娠期疾病,随着2013年WHO制定出GDM的诊断新标准,其发生率也呈逐年升高的趋势[2],国外报道为1%~14%,我国发生率为17.5%[3]。GDM的病理生理过程与2型糖尿病相似,胰岛素抵抗(IR)是其主要的发病机制[4],IR可引起血同型半胱氨酸(Homocysteine,Hcy)增高,高Hcy血症可加重糖尿病血管病变。维生素(Vitamin,Vit)B12和叶酸(Folic acid,FA)缺乏是2型糖尿病尿病患者Hcy增高的重要因素[5]。而亚甲基四氢叶酸还原酶(Methylenetetrahydrofolate reductase,MTHFR)是调控体内叶酸代谢和Hcy甲基化水平的关键酶,MTHFR基因突变能提高Hcy水平。本文通过研究妊娠期糖尿病患者MTHFR基因多态性与血清FA、VitB12及Hcy水平的关系,探讨MTHFR基因是否参与GDM的发生、发展,为GDM的病因探索提供依据,从而为GDM的预防和治疗提供新的途径,现报道如下。
1 资料与方法
1.1 一般资料
选择2016年5月~2017年10月在我院门诊产检的中孕期孕妇。妊娠期糖尿病诊断標准参照2014年中华妇产科杂志的妊娠合并糖尿病诊治指南[6]:75 g OGTT服糖前及服糖后1 h、2 h,3项血糖值应分别低于5.1 mmol/L、10.0 mmol/L和8.5 mmol/L。任何一项血糖值达到或超过上述标准即诊断为GDM。选择同期OGTT结果正常的孕妇作为对照组。排除标准:孕前糖尿病、肝病、肾病、高血压、冠心病、自身免疫性疾病、甲状腺疾病、多囊卵巢综合征及近期服用维生素史。所有受试者签署知情同意书。GDM组与对照组受试者一般资料见表1,两组间年龄、孕产次无显著差异(P>0.05),具有可比性。
1.2 方法
1.2.1 MTHFR基因多态性分析 采用荧光定量PCR技术分析MTHFR C667T基因位点突变:10 μL:1 μL DNA模板(20 ng/μL)5 μL Taqman Universal Master Mix,0.5 μL Taqman-MGB探针,3.5 μL去离子水。反应条件:95℃预变性10 min,92℃变性15 s,60℃延伸1 min,20个循环;89℃变性15 s,60℃延伸90 s,30个循环。反应完成后在ABI7500型荧光定量PCR仪上读取样品孔中的终点荧光,利用分析软件确定各个样本的基因分型结果。相关仪器与试剂均购自美国ABI公司。
1.2.2 Hcy浓度测定 采用循环酶法检测,抽取空腹静脉血液3 mL,高速离心取血清;全自动生化分析仪双试剂循环酶法检测Hcy水平。
1.2.3 FA及VitB12水平测定 采用化学发光免疫法检测;使用配套试剂盒(美国雅培I2000),严格按说明书操作。
1.3 统计学方法
应用SPSS21.0统计学软件进行分析,正态性检验采用单样本K-S检验。正态分布以均数±标准差(x±s)表示,非正态分布以中位数及百分位数[M(P25~P75)]表示。正态分布资料采用独立样本t检验。非正态分布且方差不齐资料采用多个独立样本比较的秩和检验(Mann-Whitney U)。计数资料以[n(%)]表示,组间比较采用χ2检验。多变量统计分析采用Logistic多元回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组MTHFR C677T基因型及等位基因频率分布
根据两组受试者MTHFR C677T基因型分布可知,GDM组与对照组的MTHFR C677T基因分布不同(P<0.05),GDM组T等位基因频率显著高于对照组(P<0.05)。见表2。
2.2 两组血浆VitB12、Hcy、FA水平比较
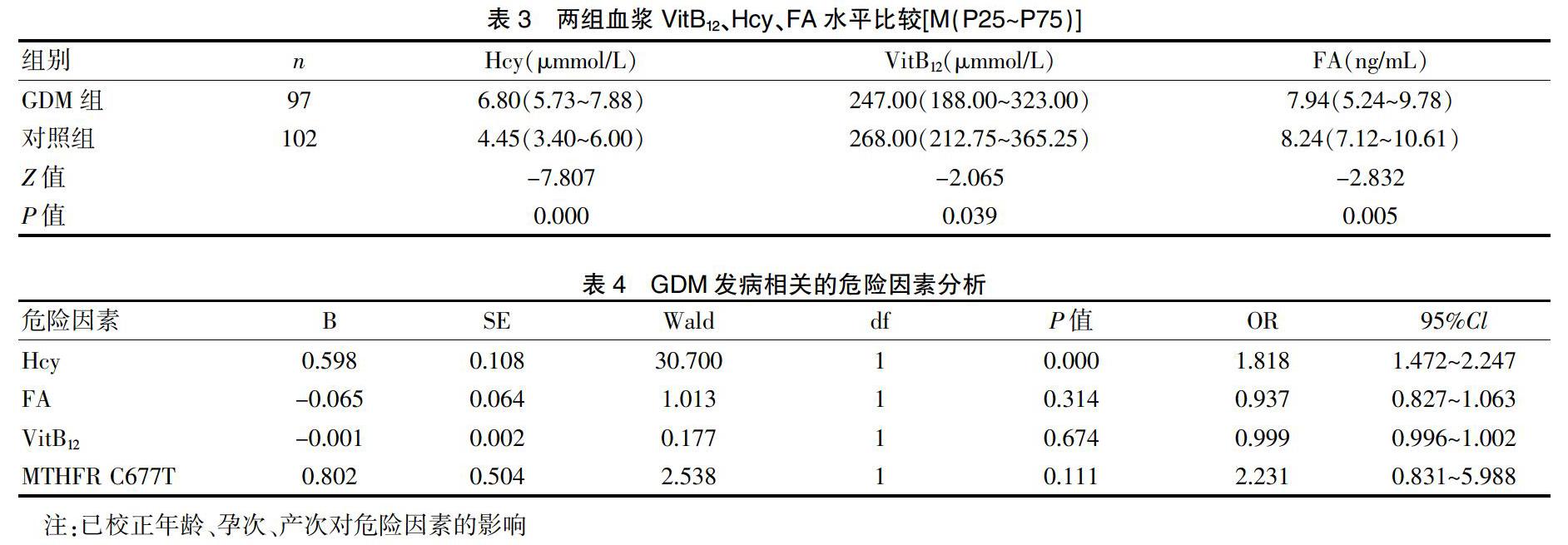
GDM组血浆Hcy水平显著高于对照组(P<0.05),而VitB12与FA水平低于对照组(P<0.05)。见表3。
2.3 GDM发病相关的危险因素分析
采用多变量Logistic回归分析与GDM发病相关的危险因素,包括:血浆Hcy、VitB12、FA和MTHFR C677T基因型。在排除其他因素影响后,发现血Hcy是GDM发生的独立危险因素(OR=1.818,95%CI:1.472~2.247,P<0.05),暂未发现MTHFR C677T基因、FA和VitB12是GDM的独立危险因素。见表4。
3 讨论
GDM对孕妇的影响主要有:易并发妊娠期高血压疾病、羊水过多、巨大儿、增加难产、产道损伤及剖宫产术的机率;对胎儿及新生儿的影响主要有:胎儿生长受限、死胎、胎儿畸形、新生儿低血糖以及新生儿呼吸窘迫综合征等;GDM孕妇分娩的儿童远期发生肥胖、高血压及T2DM的风险也明显增加。GDM是环境因素与遗传因素共同作用导致的代谢性疾病,病因至今尚未完全明确。随着GDM的发生率在世界范围内日益升高,如何预防GDM的发生,降低孕产妇并发症和围生儿患病率已引起广泛的重视。
Hcy是一种含硫氨基酸,是蛋氨酸代谢途径中的中间产物,在FA和VitB12的辅助下可重新合成蛋氨酸。目前关于妊娠期糖尿病与Hcy的关系仍存在争议,Mascarenhas M等[7]研究发现妊娠期糖尿病患者孕早期Hcy水平与OGTT正常孕妇无明显差异。本研究测定孕中期的Hcy水平,发现GDM组的Hcy水平明显高于对照组,VitB12和FA水平低于对照组,表明GDM孕妇存在Hcy代谢问题以及VitB12、FA的缺乏,与杨梅[8]的研究结果一致,这可能与GDM发生相关,华肖杭[9]报道GDM患者孕晚期出现高Hcy血症,可能与糖尿病胰岛素抵抗和患者VitB12和FA水平降低相关,GDM患者宜增加FA和VitB12的摄入,降低Hcy水平,减轻其对 GDM孕妇大血管和微血管的损害以及对胎儿的不良影响。本研究采用多元回归分析发现Hcy是GDM发病的独立危险因素,而并未发现VitB12和FA是GDM发病的独立危险因素,但是VitB12和FA可以通过叶酸代谢通路影响血Hcy水平[10]。Huang Y等[11]动物实验研究发现妊娠期及哺乳期给予母鼠高叶酸饮食可显著降低仔鼠的糖耐量受损及胰岛素抵抗的风险。Yajnik CS等[12]发现,缺乏VitB12的孕妇补充FA,可增加子代发生胰岛素抵抗的风险。个体化补充可有效降低血Hcy水平[13]。然而补充FA和VitB12对GDM影响的作用机制,还需要进一步研究证实。
叶酸参与一碳单位的转移及利用,是重要的甲基供体,而VitB12是DNA甲基化过程中的重要辅酶,两者对蛋白质、核酸的合成、各种氨基酸的代谢以及胚胎的发育均具有重要作用。而MTHFR则是叶酸代谢通路中的关键酶,将5,10-亚甲基四氢叶酸转化为具有生物学活性的5-甲基四氢叶酸,然后进一步进入甲基传递通路,为Hcy提供甲基且降低血浆中的Hcy水平。梅庆步等[14]研究发现MTHFR基因多态性与2型糖尿病的相关性。Benrahma H等[15]研究摩洛哥人群中患2型糖尿病的MTHFR基因易感性。MHTFR基因多态性与糖尿病的关系研究主要集中于2型糖尿病,与GDM关系的研究较少。目前在MTHFR基因上发现有上百个单核苷酸多态性[16]。其中C677T与人类疾病的关系更密切[17],即MTHFR基因上的677位点C碱基(胞嘧啶)被T碱基(胸腺嘧啶)取代,引起编码的丙氨酸突变为缬氨酸。MTHFR基因经C677T方式突变后,可产生三种基因型,即野生型(CC型)、杂合子型(CT型)、纯合子型(TT型)。MTHFR基因突变对Hcy代谢的影响导致血Hcy水平升高的因素有饮食和遗传两方面,饮食因素主要是由于膳食中FA和VitB12的缺乏,而遗传因素与MTHFR基因突变导致酶活性降低有关[18,19]。研究表明MTHFR CT型基因使其酶活性降至CC型的75%左右,而TT基因型使其活性下降更显著,可至50%左右或更低[20,21]。MTHFR活性降低,使其在高半胱氨酸向蛋氨酸转化过程中的催化作用降低,Hcy在体内蓄积,血浆中Hcy水平升高[22]。程立子等[23]发现MTHFR C667T基因可能是GDM的遗传危险因素,本研究发现GDM组中MTHFR C677T基因突变高于对照组,但通过多变量Logistic回归分析发现MTHFR 基因多态性不是GDM的危险因素,研究结果与预想结果不一致的原因可能是:(1)Hcy受多种因素影响,MTHFR C667T基因突变可能对Hcy水平影响较小;(2)本研究对象为孕中期患者,不同孕期患者的Hcy水平可能存在差异,且MTHFR通过肾脏代谢,不同孕期的患者肾小球滤过率不同,可能使结果产生偏差;(3)本研究样本量少,有待扩大样本量进一步明确。
综上所述,Hcy是GDM发病的独立危险因素,暂未发现MTHFR C667T基因多态性、VitB12和FA是GDM发病的独立危险因素。孕期对GDM患者监测血Hcy具有重要意义,可指导其补充VitB12和FA降低血Hcy水平。
[参考文献]
[1] 丰有吉,沈铿. 妇产科学[M]. 第2版.北京:人民卫生出版社,2010:140-143.
[2] 王爽,杨慧霞. 妊娠期糖尿病发病的危险因素分析[J]. 中华妇产科杂志,2014,49:321-324.
[3] 关怀,尚丽新. 妊娠期糖尿病流行现状[J]. 中国实用妇科与产科杂志,2015,(1):91-94.
[4] Catalano,PM. Trying to understand gestational diabetes[J].Diabetic Medicine,2014,31(3):273-281.
[5] 张巧云,龙宪连,欧红玲,等. 2型糖尿病中同型半胱氨酸、VitB12、葉酸检测的意义[J].中国实验诊断学,2012, 16(3):497.
[6] 中华医学会妇产科学分会产科学组. 妊娠合并糖尿病诊治指南(2014)[J]. 中华妇产科杂志,2014,49(8):561-569.
[7] Mascarenhas M,Habeebullah S,Sridhar MG. Revisiting the role of first trimester homocysteine as an index of maternal and fetal outcome[J]. Pregnancy,2014,2014:123024.
[8] 杨梅. 血浆同型半胱氨酸、瘦素水平及相关基因多态性与妊娠期糖尿病的关联性研究[D].武汉:华中科技大学,2016.
[9] 华肖杭. 血清同型半胱氨酸、VitB12、叶酸与妊娠期糖尿病的临诊研究[J]. 浙江中医药大学学报,2013,37(11):1322-1323.
[10] Fotiou P,Raptis AE,Apergis G,et al. Vitamin status as a determinant of serum homocysteine concentration in type 2 diabetic retinopathy[J]. Journal of Diabetes Research,2015,2014(16):807209.
[11] Huang Y,He Y,Sun X,et a1. Maternal high folic Acidsupplement promotes glucose intolerance and insulin resistance in male mouse offspring fed a high-fat diet[J]. Int J Mol Sci,2014,15(4):6298-6313.
[12] Yajnik CS,Deshpande SS,Jackson AA,et al. Vitamin B12 and folate concentrations during pregnancy and insulin resistance in the offspring:The Pune Maternal Nutrition Study[J]. Diabetologia,2008,51(1):29-38.
[13] Li X,Jiang J,Xu M,et al. Individualized supplementation of folic acid according to polymorphisms of methylenetetrahydrofolate reductase(MTHFR), methionine synthase reductase(MTRR) reduced pregnant complications[J]. Gynecologic and Obstetric Investigation,2015, 79(2):107-112.
[14] 梅庆步,陈萍,郑立红. 亚甲基四氢叶酸还原酶基因多态性与2型糖尿病相关性研究[J].中国医药导报,2012, 9(22):162-163.
[15] Benrahma H,Abidi O,Melouk L,et al. Association of the C677T polymorphism in the human methylenetetrahydrofolate reductase(MTHFR) gene with the genetic predisposition for type 2 diabetes mellitus in a Moroccan population[J]. Genetic Testing & Molecular Biomarkers,2012, 16(5):383.
[16] 周佳菁,袁箐,韩峻松,等. 亚甲基四氢叶酸还原酶基因多态性的临床应用研究进展[J].医学综述,2018,24(7):1266-1272.
[17] Liew SC,Gupta ED. Methylenetetrahydrofolate reductase(MTHFR) C677T polymorphism:Epidemiology,metabolism and the associated diseases[J]. European Journal of Medical Genetics, 2015,58(1):1-10.
[18] Al-Achkar W,Wafa A,Ammar S,et al. Association of methylenetetrahydrofolate reductase C677T and A1298C gene polymorphisms with recurrent pregnancy loss in syrian women[J]. Reproductive Sciences(Thousand Oaks,Calif),2017,24(9):1275.
[19] 張巧慧,柳洁. 2型糖尿病患者腔隙性脑梗死与亚甲基四氢叶酸基因C677T多态性的关系[J]. 实用医技杂志,2016,23(3):272-274.
[20] 罗淑静,杨慧霞. 晚期糖基化终末产物及其受体在妊娠期糖尿病孕鼠的子鼠脑损伤中的作用[J]. 中华妇产科杂志,2012,47(5):364-367.
[21] 邹宇洁,常硕,庞湘力,等. 亚甲基四氢叶酸还原酶基因C677T多态性与男性不育的相关性及机制研究[J]. 生殖医学杂志,2017,26(12):1177-1181.
[22] 张良峰,王新,李海燕,等. N5,N10-亚甲基四氢叶酸还原酶基因多态性及血浆同型半胱氨酸与冠心病的关系[J]. 中国动脉硬化杂志,2016,24(10):1023-1026.
[23] 程立子,王冬娥,叶贵诚,等. 同型半胱氨酸及C667T基因多态性与妊娠期糖尿病关系分析[J]. 国际检验医学杂志,2016,37(6):736-737.
(收稿日期:2019-07-12)
