前瞻性护理对蛛网膜下腔出血患者脑血管痉挛、神经功能及康复的影响
2020-07-01石蕾吴培
石蕾 吴培
在我国动脉瘤性蛛网膜下腔出血(SAH)是临床治疗常见的一种异常出血的疾病,SAH病情复杂,易导致迟发性缺血性神经功能障碍(DIND),严重者可使患者致残甚至致亡[1]。根据临床数据显示:出现DIND的SAH患者约35%,其中患者的病死率高达12%[2]。在患者的常规治疗基础上,引入护理干预措施可降低SAH患者的致残率及病死率[3]。护理质量对于提动脉瘤性蛛网膜下腔出血患者治疗效果及预防各种并发症具有直接的影响,甚至会影响到患者的生命安全,所以科学、合理的护理策略对动脉瘤性蛛网膜下腔出血患者具有重要的临床意义[4,5]。本研究分析了前瞻性护理对2018年1~12月我院神经外科收治的84例蛛网膜下腔出血患者脑血管痉挛、神经功能及康复的影响,以期通过合理有效的护理方法提高蛛网膜下腔出血的疗效、生活质量,降低术后并发症的发生。
1 资料与方法
1.1 一般资料 选取84例蛛网膜下腔出血患者,其中男45例,女39例;年龄32~73岁,平均年龄(51.43±8.51)岁。所有患者及家属签署研究知情同意书。本研究经医院医学伦理委员会批准。采用随机数字表法将患者随机分为研究组和对照组,每组42例患者,2组患者、性别比、年龄、体重指数、病程、文化程度比较差异无统计学意义(P>0.05),具有可比性。见表1。
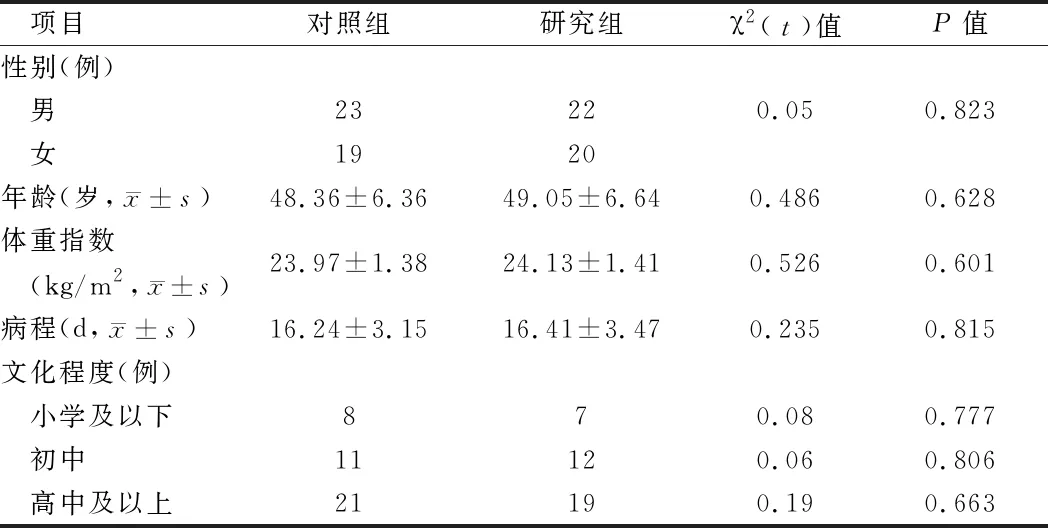
表1 患者基本情况 n=42
1.2 纳入与排除标准
1.2.1 纳入标准:年龄32~73岁;无精神疾病者;无免疫性疾病者;无心理疾病者;无感染性疾病者。
1.2.2 排除标准:并发艾滋病等严重疾病者;合并心脑血管、肝、肾等严重疾病者;处于妊娠期或哺乳期者;凝血功能障碍者;神经功能缺损者;中途不能坚持进行治疗者;资料不完整者。
1.3 方法 患者给予吸氧、营养支持、抗感染、降低颅内压、防水肿、调节电解质平衡等常规治疗。
1.3.1 对照组:患者采用常规护理,包括心理护理、康复指导、饮食护理、卧床护理等常规护理内容。
1.3.2 研究组:患者采用前瞻性护理。①头痛:患者出现剧烈头痛时,可进行缓解措施(冷敷、按摩、用镇痛药等),指导患者学会放松身心、转移注意力等,并鼓励患者加强治疗信心,以此提升患者疼痛耐受阈值,减少药物依赖[6]。②预防血管痉挛:护理人员为诊查患者出现血管痉挛症状,需及时关注患者的一切生命体征,包括患者的意识、血氧饱和度、血容量等,如发现出现这一症状,应按照医嘱进行药物(尼莫地平)治疗,以此达到抗血管痉挛作用[7]。③预防动脉瘤破裂:术前将患者安置于光线柔和、静谧的病房内,尽可能避免外界刺激,并告知患者卧床疗养;并且患者的日常生活中,切勿用力过大,勿用力打喷嚏、咳嗽及排便等,同时进行严密的血压监测,避免颅内压力及血压上升,防止动脉瘤破裂[8]。④预防患者再出血:术后应按照患者实际情况进行体位调整,调整患者头高脚底位,固定好其头部,卧床疗养,患者居住环境应保持安静;术后为患者制定低糖、低脂、多食蔬菜、豆类等科学营养的饮食方案;加强防寒保暖措施,严禁受寒感冒,以防剧烈的打喷嚏、咳嗽而导致颅内压升高,甚至引起患者再次出血[9]。⑤预防并发症:若患者术中应用过肝素等抗凝剂,术后一旦拔出鞘管,护理人员需及时对穿刺部位按压约30 min,且进行止血加压包扎持续24 h,以降低穿刺部位血肿发生概率;护理人员应对患者的生命体征及运动神经进行密切监测,患者于术后6~18 h内一旦出现头晕、头痛甚至意识障碍等症状,必须提高警惕,预防患者出现血管痉挛,且经静脉泵入纤维宁[10]。⑥患者长期卧床护理:护理人员应为患者定期清洁皮肤,避免压疮,保持其床位洁净;仰卧时患者头部应偏向一侧,及时清理患者口腔、气道分泌物、呕吐物等;定期为患者翻身、拍背、吸痰等,指导患者正确体位,护理人员应注意动作轻柔到位,痰液黏稠不易排出者应先进行雾化,以此稀释痰液。⑦心理护理:通过随访、微信等方式对患者出院后心理状态进行评估,根据患者每个阶段的具体心理状况,提前开展心理护理,全面掌握患者心理状况,避免负面情绪的出现,若出现不良情绪,则应了解产生的原因,从而保障患者出院后的心理健康[11]。⑧饮食护理:根据患者具体情况制定各个阶段相应的饮食计划,患者在根治术后需进食低脂肪、清淡的食物,食物应以高纤维素易消化饮食为主,忌食辛辣生冷的刺激性食物[12]。
1.4 评价指标 (1)对2组患者护理前后Glasgow评分[13]情况进行统计,主要从睁眼、语言及运动反应方面对患者进行评价。Glasgow评分满分为15分,评分分值越低则显示患者意识障碍程度越严重。(2)测定2组患者护理前后大脑中动脉平均血流速度(VMCA),评价脑血管痉挛的发生情况。(3)根据Hunt-Hess评级法[14]对患者护理前后蛛网膜下腔出血的临床疗效情况,共分为Ⅳ级,评价等级越高,显示患者临床状况越严重。(4)并采用神经系统评分标准[15]对患者护理后疗效进行评价,患者意识恢复正常,头痛消失,检测肌力可以达到Ⅳ~Ⅴ级,生活可以自理,评价为痊愈;患者意识恢复明显,头痛消失,检测肌力达到Ⅲ级以上,生活基本自理,评价为显效;患者意识存在一定的恢复,临床症状有所好转,头痛有所减轻,检测肌力达到Ⅰ~Ⅱ级,但生活无法自理,评价为好转;患者意识、临床症状、头痛及肌力均无改善则评价为无效。(5)比较患者护理期间出现的头痛、压疮、再出血、泌尿系统感染等并发症情况。
2 结果
2.1 2组患者Glasgow评分比较 2组患者护理前Glasgow评分比较差异无统计学意义(P>0.05);2组患者护理后Glasgow评分均较护理前明显升高(P<0.05),研究组患者护理后Glasgow评分明显高于对照组,差异有统计学意义(P<0.05)。见表2。

表2 2组患者Glasgow评分比较 n=42,分,
2.2 2组患者脑动脉平均血流速度比较 2组患者护理前脑动脉平均血流速度比较差异无统计学意义(P>0.05);2组患者护理后脑动脉平均血流速度均较护理前明显升高(P<0.05),研究组患者护理后脑动脉平均血流速度明显高于对照组,差异有统计学意义(P<0.05)。见表3。
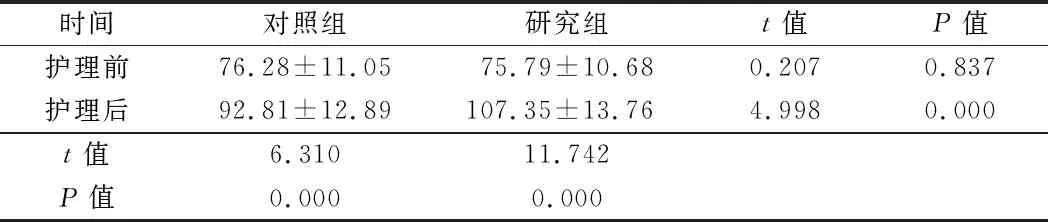
时间对照组研究组t值P值护理前76.28±11.0575.79±10.680.2070.837护理后92.81±12.89107.35±13.764.9980.000t值6.31011.742P值0.0000.000
2.3 2组患者Hunt-Hess评分比较 2组患者护理前Hunt-Hess评分Ⅰ~Ⅳ级的比例比较差异均无统计学意义(P>0.05);研究组患者护理后Ⅰ~Ⅲ级的比例高于对照组,Ⅱ~Ⅳ级的比例低于对照组,其中Ⅳ级2组比较差异有统计学意义(P<0.05)。见表4。
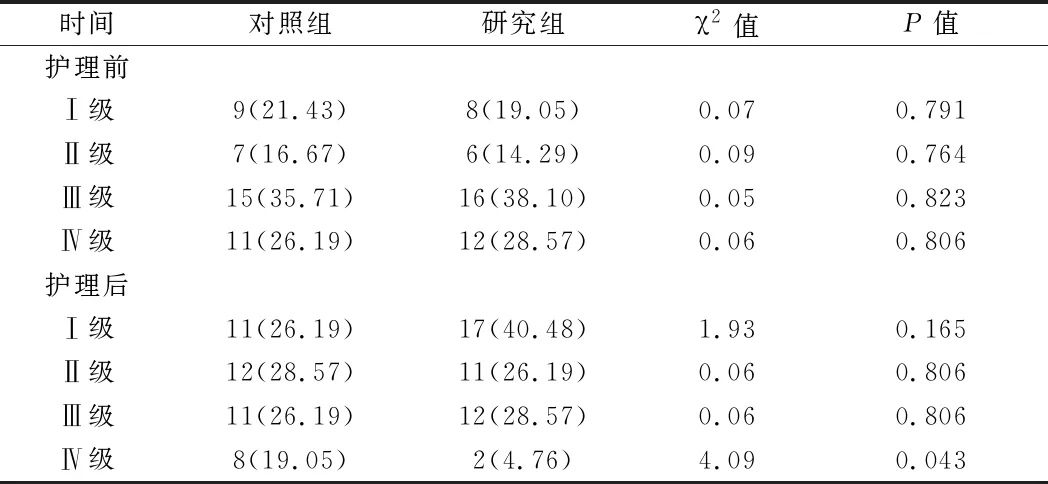
表4 2组患者Hunt-Hess评分比较 n=42,例(%)
2.4 2组患者疗效比较 研究组患者痊愈及好转的比例高于对照组,而显效和无效的比例低于对照组,其中无效的比例与对照组比较差异有统计学意义(P<0.05)。见表5。
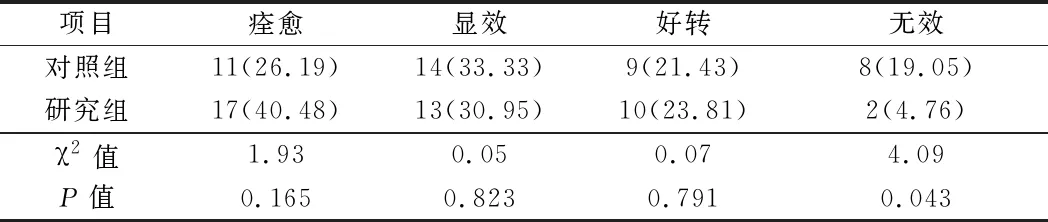
表5 2组患者疗效情况 n=42,例(%)
2.5 2组患者并发症情况比较 研究组患者头痛、压疮、再出血及泌尿系统感染的发生率及总并发症发生率均低于对照组,其中头痛和并发症总发生率与对照组比较差异有统计学意义(P<0.05)。见表6。
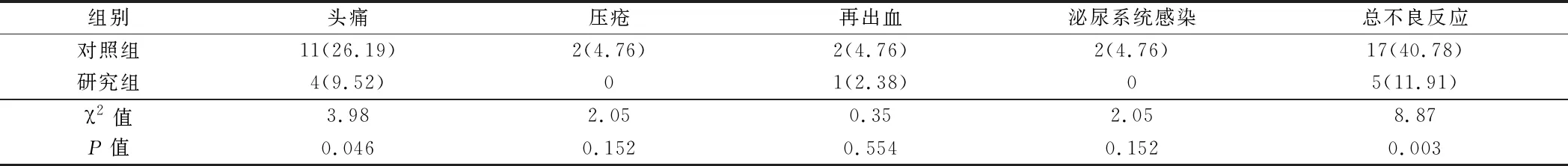
表6 2组患者并发症情况比较 n=42,例(%)
3 讨论
蛛网膜下腔出血后会出现脑血管痉挛,是指颈内动脉或锥-基底动脉系统的动脉出现硬化斑块,严重的可导致血管腔血流涡流,若涡流加速可直接刺激血管痉挛,使患者出现短暂性脑缺血,为降低患者的致残率和病死率,提升治疗效果,我院在临床治疗时实施前瞻性护理模式[16,17]。研究表明,医学者高度重视患者视神经保护剂的应用,以防患者蛛网膜下腔出血后造成的神经缺陷(细胞正常的环境受到破坏,信号转导系统紊乱,导致神经细胞死亡)[18]。
在患者治疗过程中,多采用术前及术后护理服务。术前护理:在诊查患者病情时预防患者出现血管痉挛等症状;术后护理:预防出现相关并发症,若发生并发症时,对其及时进行处理,减轻患者生命危险;不仅提高患者治愈和恢复程度,而且可发现患者的心理问题,继而实施相应的心理疏导措施,调节患者心理不适程度,有利于手术安全顺利进行[19,20]。前瞻性护理即在出现各种临床症状及护理状况前开展护理,以期将患者可能会出现的不良状况降低到最低,对蛛网膜下腔出血患者脑血管痉挛、再出血及其他并发症开展前瞻性护理,以期避免这些并发症的出现。
本研究中对蛛网膜下腔出血患者采用前瞻性护理,以期为蛛网膜下腔出血患者康复提供科学、合理、有效的护理策略。本研究显示前瞻性护理不但可以提高蛛网膜下腔出血患者疗效,还可以降低蛛网膜下腔出血患者脑血管痉挛及各种并发症的发生率,促进患者神经功能康复。我们认为前瞻性护理策略可以为蛛网膜下腔出血患者治疗和康复提供良好的护理效果,可以作为蛛网膜下腔出血患者有效的护理手段进行临床应用推广。
