妊娠期糖尿病孕妇血脂特点及对分娩结局的影响
2020-07-01杨旭郭丽魁齐俊巧范春燕
杨旭 郭丽魁 齐俊巧 范春燕
妊娠期糖尿病是妊娠期特有的一种常见并发症。近年来,发病率逐年升高,与人民生活水平不断提高,尤其是孕妇日常生活、饮食、 运动等多方面有关[1,2]。妊娠期糖尿病对母儿产生的近期及远期不良结局,如增加流产率、死胎率、感染率、巨大儿率及新生儿低血糖率,增加远期母儿患2型糖尿病及心血管疾病的几率。有研究发现妊娠期糖尿病孕妇即使血糖控制良好,仍不能避免巨大儿的发生[3,4]。本研究通过回顾性分析妊娠期糖尿病孕妇血清中血脂水平,研究妊娠期糖尿病的血脂特点及对分娩结局的影响,从而为进一步改善围生期母儿结局提供理论依据。
1 资料与方法
1.1 一般资料 抽取2018年1月至2019年1月在我院分娩且无合并症健康孕妇300例为对照组(A组),同时选取孕24~28周确诊为妊娠期糖尿病,且通过控制饮食血糖控制良好的孕妇280例为试验组。试验组又分为糖耐量结果一项异常组(B组)、糖耐量结果两项以上异常组(C组)。纳入条件:年龄20~40周岁,单胎妊娠,既往无糖尿病、高脂血症、高血压、心脏病、多囊卵巢综合征、免疫系统疾病、甲状腺功能亢进、甲状腺功能减退等合并症,同时妊娠期糖尿病孕妇定期血糖监测,餐前血糖≤5.3 mmol/L,餐后2 h 血糖≤6.7 mmol/L,为控制达标。3组孕妇年龄、胎次、孕周及孕期增重情况差异无统计学意义(P>0.05)。本研究经医院医学伦理委员会批准。见表1。

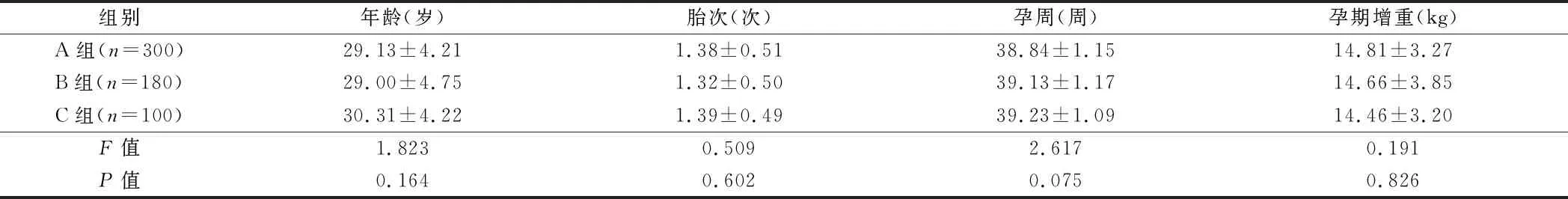
组别年龄(岁)胎次(次)孕周(周)孕期增重(kg)A组(n=300)29.13±4.211.38±0.5138.84±1.1514.81±3.27B组(n=180)29.00±4.751.32±0.5039.13±1.1714.66±3.85C组(n=100)30.31±4.221.39±0.4939.23±1.0914.46±3.20F值1.8230.5092.6170.191P值0.1640.6020.0750.826
1.2 妊娠期糖尿病诊断标准 口服葡萄糖耐量试验(OGTT)。所有尚未被诊断孕前糖尿病或妊娠期糖尿病的孕妇,于妊娠24~28周就诊时行OGTT,空腹及服糖后1 h、2 h的血糖分别<5.1、10.0、8.5 mmol/L,任何一点血糖值达到或超过上述标准即诊断为妊娠期糖尿病。
1.3 孕晚期体重指数及孕期增重 体重指数(BMI)及孕期增重,BMI =体重(kg)/身高(m)2,孕期增重(kg)=现在实测体重(kg)-孕前体重(kg)。
1.4 血脂水平检测 3组孕妇于妊娠24~28周以及孕晚期入院待产时抽取清晨空腹肘静脉血,采用日立7600-120全自动生化分析仪(仪器厂家:株式会社日立制作所)测定血清总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白(HDL)、低密度脂蛋白(LDL)、载脂蛋白A1(APOA1)、载脂蛋白B(APOB)水平以及糖化血红蛋白(HbA1c)水平。记录3组新生儿出生体重、巨大儿率、新生儿低血糖率、剖宫产率、新生儿出生时窒息率以及侧切率。其中出生体重≥4 000 g即为巨大儿。
1.5 新生儿血糖检测 新生儿出生后立即及出生1 h均采足跟血一滴,血糖仪检测血糖,若任何一项低于2.2 mmol/L,即诊断为新生儿低血糖。血糖仪厂家:Bayer Consumer Care AG,型号:7600P,SN 3407604。
2 结果
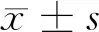
2.1 3组孕中期血脂水平比较 3组孕中期孕妇血清TG、LDL、APOB水平差异有统计学意义(P<0.01),而TC、HDL、APOA1水平差异无统计学意义(P>0.05);B、C组TG、LDL、APOB水平均明显高于A组,但B组与C组比较差异无统计学意义(P>0.05)。见表2。


组别TG(mmol/L)TC(mmol/L)HDL(mmol/L)LDL(mmol/L)APOA1(g/L)APOB(g/L)A组(n=300)1.46±0.414.50±0.751.57±0.232.23±0.551.76±0.430.80±0.18B组(n=180)1.60±0.27*4.47±0.601.29±0.272.47±0.32*1.77±0.260.87±0.13*C组(n=100)1.71±0.39*4.63±0.841.28±0.342.38±0.47*1.85±0.340.92±0.20*F值9.6320.9270.0776.1501.37410.132P值0.0000.3970.9260.0020.2550.000
注:与A组比较,*P<0.05
2.2 3组孕妇孕晚期血脂、BMI及HbA1c水平比较 3组孕妇BMI、TG、LDL、APOB、HbA1c水平差异均有统计学意义(P<0.05),而TC、HDL、APOA1水平差异无统计学意义(P>0.05);B、C组BMI、TG、LDL、APOB、HbA1c水平均明显高于A组,且C组BMI、TG、LDL、APOB水平明显高于B组,而B组与C组HbA1c水平差异无统计学意义(P>0.05)。见表3。

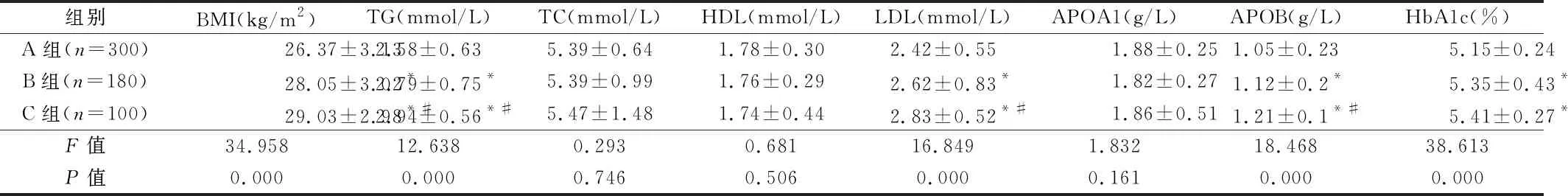
组别BMI(kg/m2)TG(mmol/L)TC(mmol/L)HDL(mmol/L)LDL(mmol/L)APOA1(g/L)APOB(g/L)HbA1c(%)A组(n=300)26.37±3.132.58±0.635.39±0.641.78±0.302.42±0.551.88±0.251.05±0.235.15±0.24B组(n=180)28.05±3.02*2.79±0.75*5.39±0.991.76±0.292.62±0.83*1.82±0.271.12±0.2*5.35±0.43*C组(n=100)29.03±2.98*#2.94±0.56*#5.47±1.481.74±0.442.83±0.52*#1.86±0.511.21±0.1*#5.41±0.27*F值34.95812.6380.2930.68116.8491.83218.46838.613P值0.0000.0000.7460.5060.0000.1610.0000.000
注:与A组比较,*P<0.05;与B组比较,#P<0.05
2.3 3组孕妇分娩结局及新生儿体重比较 3组孕妇巨大儿率、新生儿低血糖率、剖宫产率、会阴侧切率差异有统计学意义(P<0.05),而新生儿窒息率差异无统计学意义(P>0.05);3组孕妇新生儿体重差异有统计学意义(P<0.05);B组、C组新生儿体重均明显高于A组,且C组明显高于B组(P<0.05)。见表4。
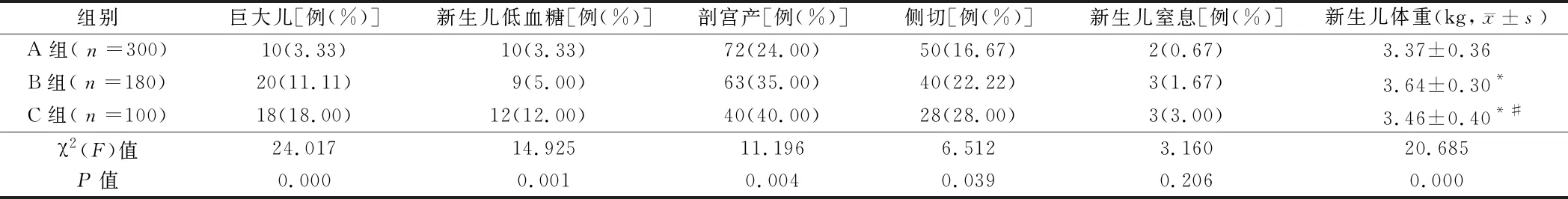
表4 3组孕妇分娩结局及新生儿体重比较
注:与A组比较,*P<0.05;与B组比较,#P<0.05
2.4 影响GDM孕妇新生儿体重相关因素分析 多元线性回归方程显示:TG、LDL、HbA1c、BMI、孕期增重与新生儿体重成正相关(F=28.695,P=0.000,R2=0.410,P<0.05),且影响顺序由大到小依次为TG、HbA1c、BMI、LDL、孕期增重。见表5。
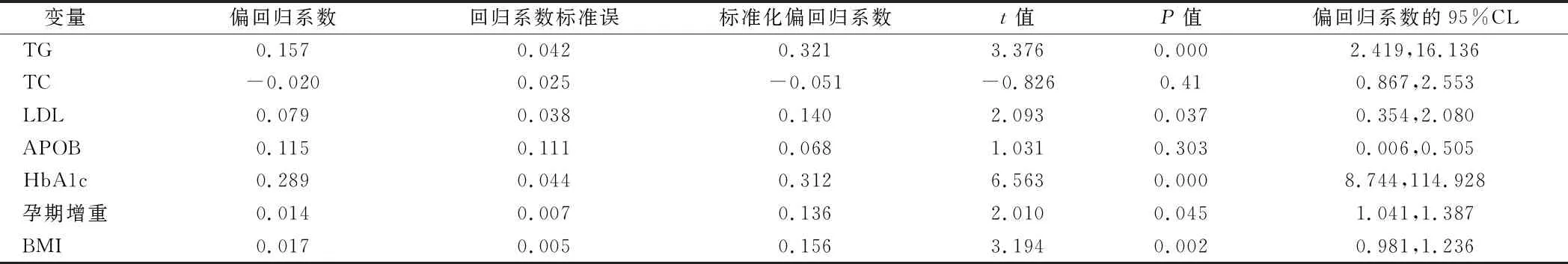
表5 影响GDM孕妇新生儿体重的多元线性回归分析
3 讨论
3.1 妊娠期糖尿病孕妇的血脂特点 妊娠期间,内分泌系统会发生一系列变化,比如妊娠期期血脂水平较非孕期升高,但孕早期变化不显著,有报道孕晚期三酰甘油水平较非孕期可增加2~3倍,即为生理性高脂血症[5-8],脂质生理性增加能够为胎儿提供能量、帮助胎儿构建细胞膜结构等[9]。但并非孕期血脂水平无限增高,如果血脂水平过高,常伴发病理现象,如肥胖症、糖尿病、自发性流产、妊娠期高血压等疾病。相关研究显示,患有妊娠期糖尿病的产妇常伴有血脂异常,主要体现为TG、TC升高[10]。韩肖燕等[11]研究结果显示:妊娠期糖尿病孕妇血清TC、TG 及 LDL-C浓度均显著高于健康孕妇。也有研究显示妊娠期糖尿病孕妇TG水平较健康孕妇高,且与糖代谢异常程度程正相关[12]。周文等[13]研究显示在整个孕期,TG与GDM存在正相关性。本研究显示孕中、晚期妊娠期糖尿病孕妇的TG、LDL、APOB水平明显高于健康孕妇,而TC、HDL、APOA1水平无明显差异,且孕晚期糖耐量两项以上异常的TG、LDL、APOB水平明显高于糖耐量一项异常,说明随着孕周的增加,孕妇糖耐量筛查血糖异常项越多,血脂水平异常越显著,说明脂代谢紊乱是妊娠期糖尿病的病理改变之一。与赵文卓等[9,14]结论相一致。因此孕早期及中期通过对孕妇饮食及生活方式的指导及干预,改善其糖代谢的异常,可能有助于降低血脂水平。
3.2 妊娠期糖尿病孕妇的妊娠结局 众所周知,控制不佳的妊娠期糖尿病可增加产后2型糖尿病、流产、死胎、巨大儿、新生儿低血糖等疾病的发生风险[15]。本研究显示GDM孕妇在发生巨大儿、新生儿低血糖、会阴侧切方面高于健康组;GDM孕妇新生儿出生体重明显高于健康组,且随着糖耐量异常项越多,新生儿出生体质越高。GDM孕妇易发生新生儿低血糖是由于母亲的血糖增高可通过胎盘进入胎儿,刺激胎儿处于持续高胰岛素状态,出生后脱离母亲高血糖环境,继而导致发生低血糖[16]。本研究还显示GDM孕妇会阴侧切率高于健康组,可能与GDM孕妇易发生阴道炎,导致会阴弹性差、会阴红肿以及发生巨大儿几率高有关[17]。然而,并非血糖控制理想的妊娠期糖尿病都显著改善了分娩结局,我们推测影响分娩不良结局的应该是多因素共同作用的结果。
3.3 血脂与新生儿体重关系 妊娠中晚期是胎儿生长发育的关键期,若此期间摄入过量的碳水化合物、脂肪等,容易产生巨大儿。 一般认为,孕妇持续的高血糖,是发生巨大儿的主要原因。Cok等[18]研究表明FPG值越高的孕妇分娩的胎儿体质量越高。实际上,除了高血糖,母体环境的高胰岛素血症,可促进孕妇高三酰甘油血症,从而促进胎儿脂类堆积,使出生体重增加。本研究中GDM孕妇均为血糖控制良好者,然而其新生儿体重仍高于健康组,说明影响新生儿体重的不仅仅是血糖。孟彤等[19]研究证实TG增高是发生巨大儿的独立危险因素。相关文献报道,孕期血脂水平、BMI增长等均与巨大儿分娩率存在相关性[20]。本研究显示GDM孕妇的新生儿体重与HbA1c、TG、LDL、孕期增重及BMI呈正相关,出生时新生儿体重越大,HbA1c、TG、BMI、LDL、孕期增重数值越高。与沈立勇等[21]研究的结论相似。因此对于GDM伴有血脂异常者需及早进行孕期饮食指导,改善血脂水平,从而降低新生儿出生体重,减少巨大儿的发生。
综上所述,结合本研究妊娠期糖尿病脂代谢特点,本研究认为妊娠期糖尿病存在血脂紊乱,且直接影响分娩结局。因此孕期我们产科医务工作者尤其是对妊娠期糖尿病孕妇,做好监督及指导工作,督促其合理控制饮食,科学配餐,密切监测其血糖及血脂水平,最大限度的改善其妊娠结局,减少巨大儿率、侧切率及新生儿低血糖率等并发症的发生。
