新型冠状病毒肺炎患者近期危重事件相关因素研究
2020-06-30王斌,袁旭,韩枫,唐宁
王 斌, 袁 旭, 韩 枫, 唐 宁
(1.华中科技大学同济医学院附属同济医院检验科,湖北 武汉 430030;2.华中科技大学同济医学院医药卫生管理学院,湖北 武汉 430030)
目前,新型冠状病毒肺炎(corona virus disease 2019,COVID-19)的治疗方法除支持疗法外,能有效抑制疾病进展的特效药和疫苗还在研发中。武汉市是本次疫情防控的重点城市,从既有经验来看,及时、有效地救治重症患者是降低死亡率的关键[1]。完整的凝血指标数据目前国内外报道尚不多见[2-3]。本研究通过分析COVID-19患者的凝血指标、血液学指标和生化指标等实验室数据,探讨这些指标与COVID-19近期危重事件发生的关系,旨在为COVID-19重症患者的早防早治提供实验室依据。
1 材料和方法
1.1 研究对象
选取2020年1月13日—2月15日华中科技大学同济医学院附属同济医院的73例COVID-19患者,临床结局(出院时间、病死率、住院时间)观察至2020年3月6日。入选标准:(1)严重急性呼吸综合征冠状病毒2(severe acute respiratory syndrome coronavirus 2,SARS-CoV-2)核酸检测阳性;(2)符合国家卫生健康委员会《新型冠状病毒肺炎诊疗方案》(试行第七版)标准[4]。本研究通过华中科技大学同济医学院附属同济医院医学伦理委员会审核批准。
1.2 方法
1.2.1 数据收集 通过电子病历系统收集患者性别、年龄、冠心病史、高血压史、糖尿病史和结核病史等临床资料,分别记录入院当日(第1阶段)、>1~≤4 d(第2阶段)和>4~≤8 d(第3阶段)3个阶段14项实验室常规指标[凝血酶原时间(prothrombin time,PT)、活化部分凝血活酶时间(activated partial thromboplastin time,APTT)、纤维蛋白原(fibrinogen,Fg)、凝血酶时间(thrombin time,TT)、D-二聚体(D-dimer,DD)、抗凝血酶活性(antithrombin activity,AT)、白细胞(white blood cell,WBC)计数、淋巴细胞(lymphocyte,Ly)计数、血小板(platelet,PLT)计数、C反应蛋白(C-reactive protein,CRP)、丙氨酸氨基转移酶(alanine aminotransferase,ALT)、天门冬氨酸氨基转移酶(aspartate aminotransferase,AST)、血尿素氮(blood urea nitrogen,BUN)和血肌酐(creatinine,Cr)]及转归资料(观察至2020年3月6日)。将患者分为非危重组(未使用高流量鼻导管氧疗、无创和有创辅助呼吸)和危重组(使用上述任一辅助呼吸),将使用高流量鼻导管氧疗、无创或有创辅助呼吸设备治疗事件定义为危重事件。
1.2.2 样本采集及检测 采集所有研究对象静脉血,分装到0.109 mmol/L(3.2%)枸橼酸钠抗凝管、乙二胺四乙酸二钾抗凝管和肝素锂抗凝管,采集后轻轻颠倒混匀,避免溶血,1 912×g离心10 min上机检测。
采用凝固法检测PT、APTT、Fg和TT,采用比浊法检测DD,采用发色底物法检测AT,检测仪器为STA-R MAX型凝血分析仪及配套试剂(法国Stago公司)。采用流式细胞计数法检测WBC、Ly和PLT,检测仪器为XN-9000全自动血液分析仪及配套试剂[希森美康医用电子(上海)有限公司]。采用免疫透射比浊法检测CRP,采用速率法检测ALT和AST,采用比色法检测BUN和Cr,检测仪器为cobas 8000全自动生化分析仪和配套试剂(瑞士罗氏公司)。所有检测项目均严格按照仪器和试剂说明书要求进行操作,且质控均在控。
1.3 统计学方法
采用SPSS 22.0软件进行统计分析。计量资料采用SK检验进行正态性检验。呈非正态分布的数据以中位数(M)[四分位数(P25~P75)]表示,组间比较采用Mann-WhitneyU检验。计数资料以率表示,组间比较采用χ2检验。危重事件发生的相关因素分析采用二元Logistic回归分析。相关因素的诊断价值采用受试者工作特征(receiver operating characteristic,ROC)曲线进行评估。以P<0.05为差异有统计学意义。
2 结果
2.1 COVID-19患者基线临床资料和转归情况
73例COVID-19患者中位年龄为65岁,其中男性37例(50.68%)。非危重组49例(67.12%)、危重组24例(32.88%)。2个组之间冠心病、高血压、结核病史差异均无统计学意义(P>0.05);危重组男、女比例高于非危重组,但差异无统计学意义(P>0.05);危重组年龄、糖尿病史例数和死亡率均高于非危重组(P<0.05)。见表1。
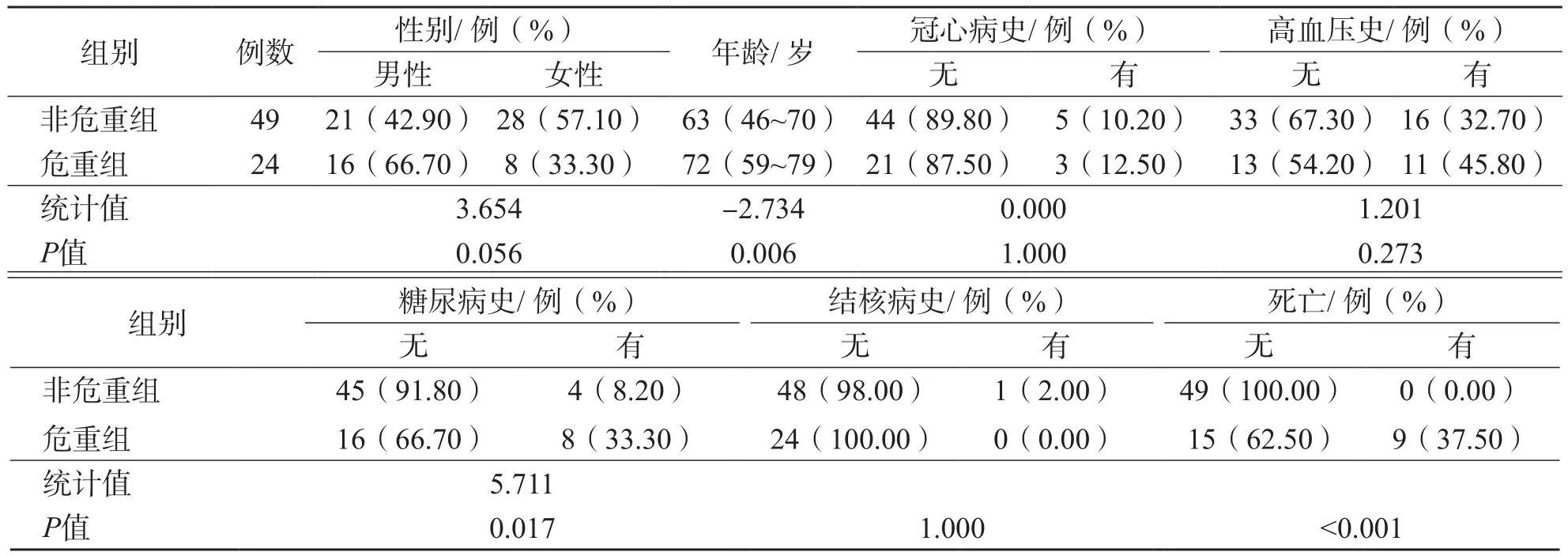
表1 2组患者基线临床资料和转归情况比较
2.2 2组患者住院期间实验室数据比较
危重组PT、DD、WBC计数、CRP、AST和BUN水平在3个阶段均高于非危重组(P<0.05);危重组与非危重组APTT、Fg、TT、AT、Ly计数、PLT计数和Cr在不同阶段的差异均有统计学意义(P<0.05);ALT水平3个阶段2个组之间差异均无统计学意义(P>0.05)。见表2~表4。
2.3 近期危重事件多变量Logistic回归分析
危重组24例患者中,第1阶段18例;第1阶段~第2阶段新增6例,死亡2例;第2阶段~第3阶段无新增病例,死亡1例;入院8 d后至观察日结束死亡6例(其中2例为第1阶段的非危重组患者)。将差异有统计学意义的项目纳入危重事件的多变量Logistic回归分析,结果显示:DD和PLT计数是近期发生危重事件的独立影响因素,其中DD是独立危险因素,PLT计数是独立保护因素。见表5。
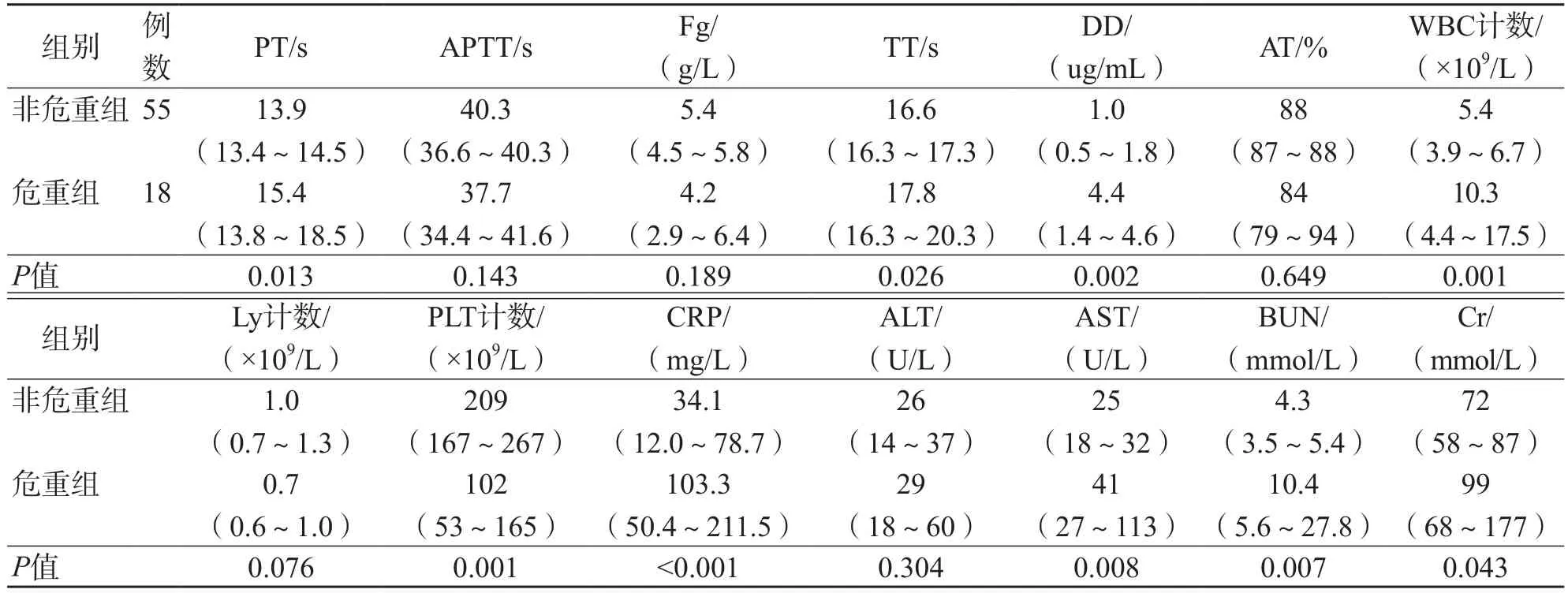
表2 2组患者第1阶段的实验室数据比较 M(P25~P75)
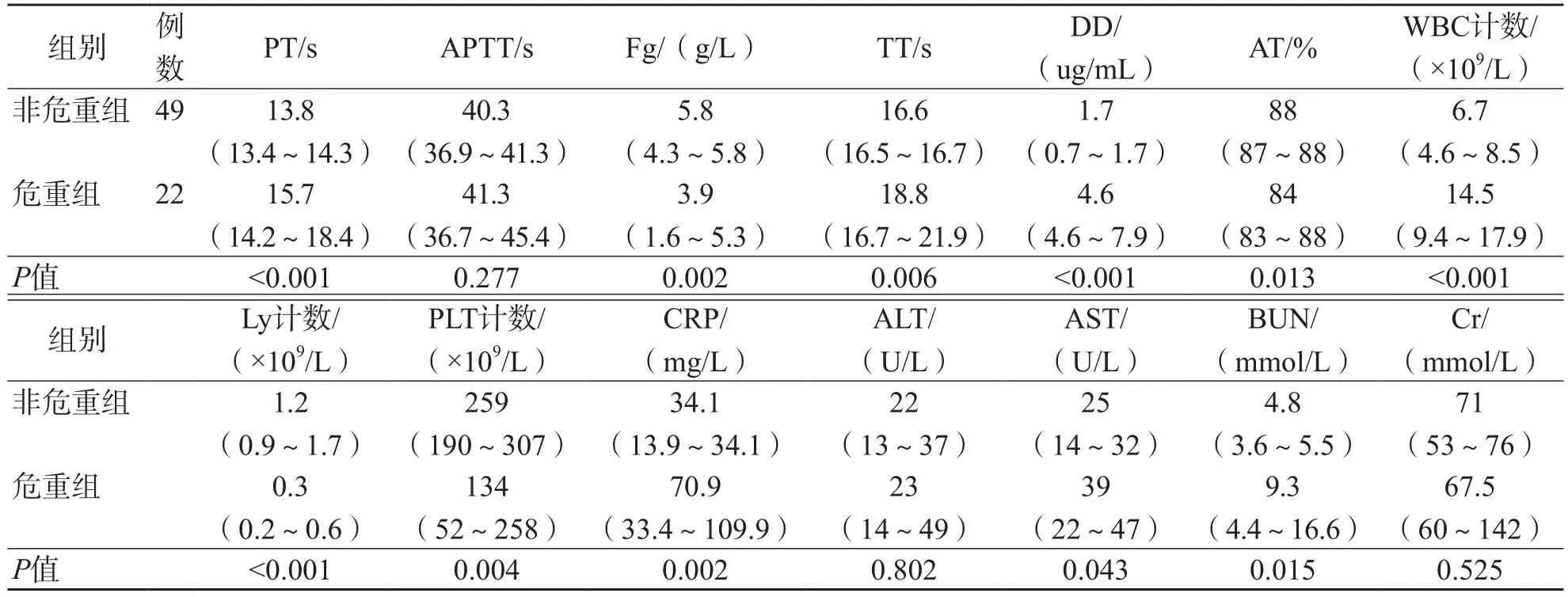
表3 2组患者第2阶段的实验室数据比较 M(P25~P75)
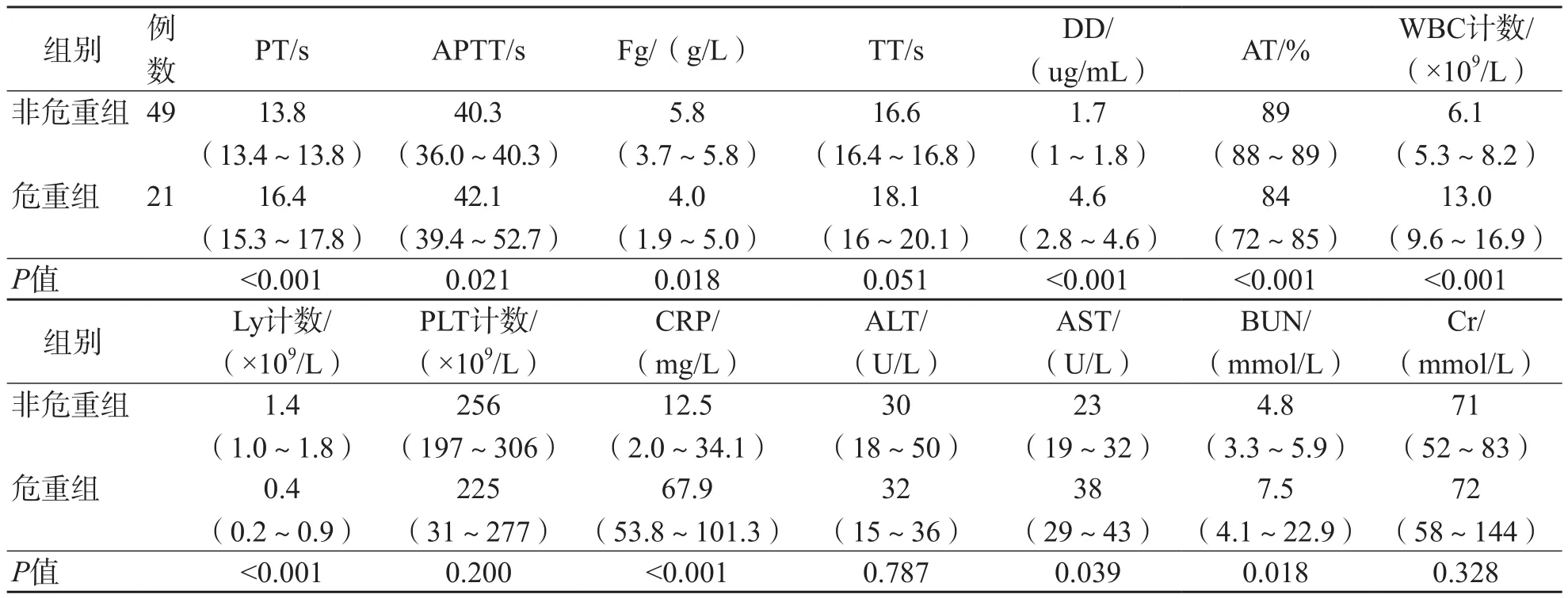
表4 2组患者第3阶段的实验室数据比较
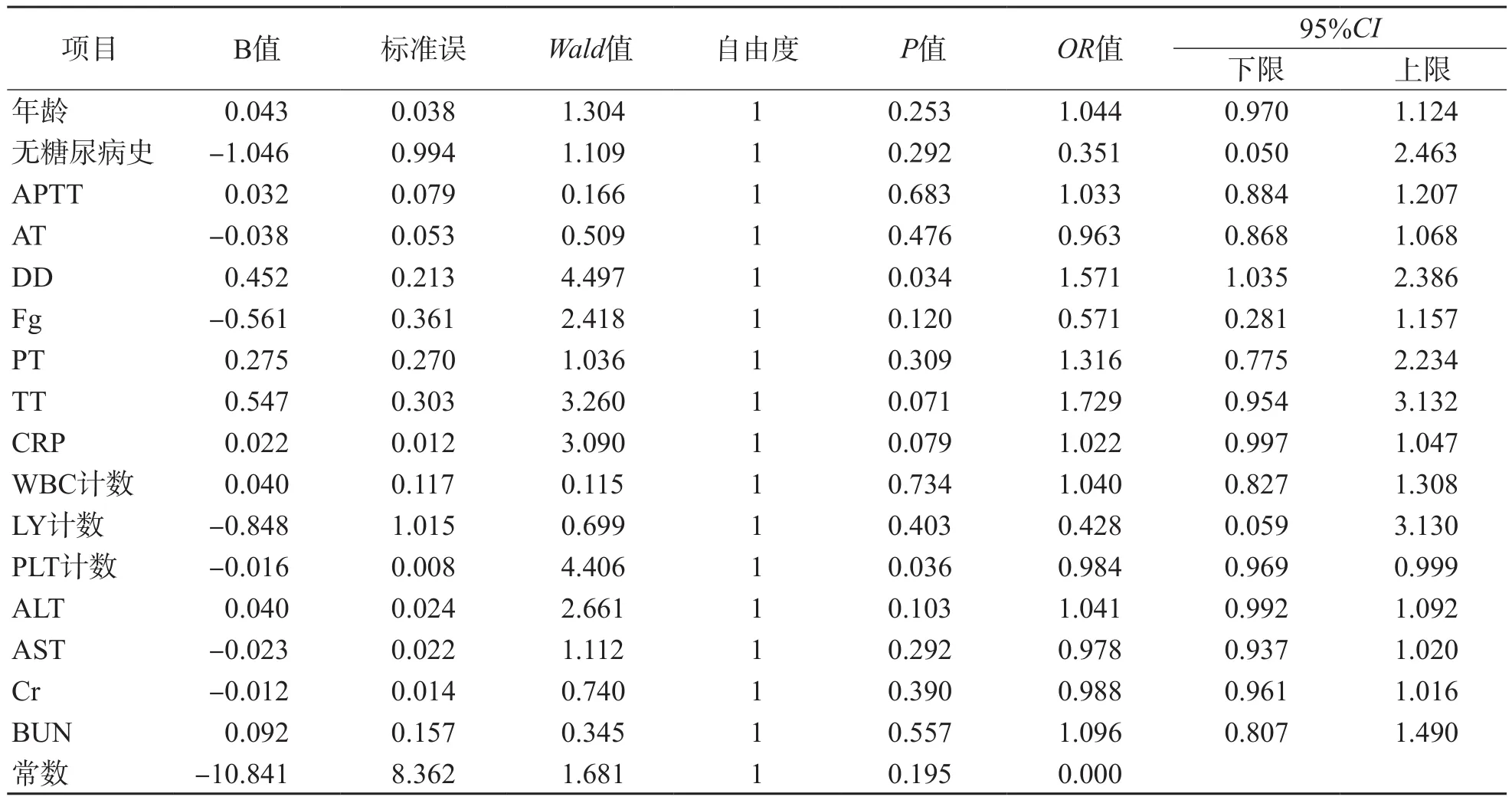
表5 近期危重事件多变量Logistic回归分析
2.4 DD、PLT计数、DD+PLT计数对近期危重事件发生的预测价值
DD、PLT计数、DD+PLT计数预测近期危重事件发生的ROC曲线下面积(area under curve,AUC)分别为0.820(95%CI为0.739~0.902,P<0.001)、0.764(95%CI为0.652~0.876,P<0.001)、0.809(95%CI为0.704~0.915,P<0.001),三者两两比较,AUC差异无统计学意义(Z值分别为0.797、0.163、-0.576,P>0.05)。见表6、图1。

表6 DD、PLT计数、DD+PLT计数近期危重事件发生的ROC曲线分析
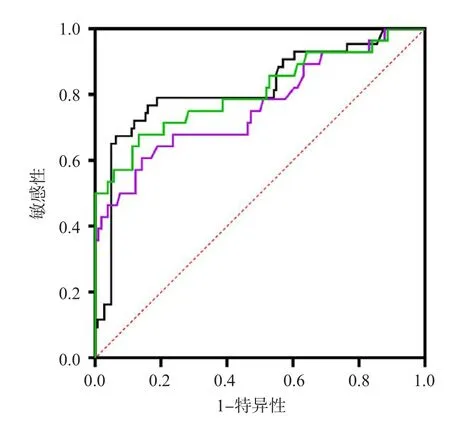
图1 DD、PLT计数、DD+PLT计数预测危重事件的ROC曲线
3 讨论
截至2020年3月6日,本研究纳入的73例患者,中位年龄为65(26~95)岁,有基础疾病的33例(45.2%),出院26例(35.6%),死亡9例(12.3%),38例(52.1%)仍在院治疗。
有文献报道,COVID-19多见于高龄、男性、有基础疾病的患者[5]。本研究73例患者中男性37例(50.7%),危重组中16例(66.7%),危重组与非危重组男性比例差异无统计学意义(P=0.056),与WANG等[2]和方丹等[6]的报道一致。可能与前期报道中纳入的患者多为华南海鲜市场工作的男性患者有关。在年龄和糖尿病史方面,危重组与非危重组虽然差异有统计学意义(P值分别为0.006、0.017),但多因素Logistic回归分析结果显示,这2项不是危重事件近期发生的独立影响因素(P=0.292)。此结果还有待更大样本量的研究结果加以证实。
有文献报道,COVID-19患者从发病至出现气促、急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)和需要机械辅助通气治疗的中位时间分别为8、9和10.5 d[3],为了解患者入院后的病情变化,本研究分3个阶段记录相应的实验室常规指标结果,24例危重患者中,第1阶段18例(75.0%);第2阶段新增6例,累计24例,占100%;第3阶段无新增病例,在观察日内危重组死亡率[9例(37.5%)]明显高于非危重组[0例(0.0%)](P<0.001),提示SARS-CoV-2感染后短时间内病情发展迅速。引起ARDS和多脏器衰竭的重要原因是细胞因子风暴[7],其与疾病严重程度可能相关[3,8],但细胞因子检测需要特殊仪器设备、操作复杂、检测周期长,检验人员需要具备相关的专业知识,故实验室无法常规开展。
本研究14项实验室常规筛查指标中,除ALT外,其他指标危重组与非危重组在病程的不同阶段(8 d内)差异均有统计学意义(P<0.05),提示COVID-19危重患者会出现多脏器损伤和多系统功能紊乱。
本研究大多数患者Ly计数降低,尤其危重组患者的Ly计数中位数均低于参考区间下限,提示SARS-CoV-2可能作用于Ly。LIU等[9]报道,Ly计数显著降低表明严重急性呼吸综合征冠状病毒(severe acute respiratory syndrome coronavirus,SARS-CoV)消耗了大量免疫细胞,抑制了机体细胞免疫功能,T淋巴细胞受损可能是患者病情加重的重要因素。但多因素Logistic回归分析结果显示,Ly计数不是此次危重事件近期发生的独立影响因素(P=0.403)。
DD来源于纤溶酶溶解的交联纤维蛋白凝块,是最简单的纤维蛋白降解产物,其水平升高说明体内存在高凝状态和继发性的纤维蛋白溶解亢进,是COVID-19近期危重事件发生的独立危险因素,临界值为3.99 μg/mL。本研究中多数COVID-19患者DD水平升高,危重组比非危重组升高更为明显(P<0.05),提示COVID-19危重患者有较高的血栓形成风险[10]。GRALINSKI等[11]在SARS-CoV诱导的急性肺损伤机制研究中发现,利用SARS-CoV作为模型病原体感染尿激酶通路中纤溶酶原激活物抑制剂1基因缺失小鼠,该小鼠的肺部感染速度更快,有更广泛的出血,表明SARS-CoV感染后尿激酶通路的调节异常会导致纤溶酶生成过度,降解产物水平升高,最终表现为更为严重的肺部病理损伤,而纤溶酶原激活物抑制剂1则起到保护作用。BERRI等[12]报道,甲型流感病毒感染期间,纤溶酶原通过促纤溶作用引起降解产物水平升高,导致患者肺部炎症。由此推测SARSCoV-2感染人体后也可能诱发纤溶。因此,建议动态监测COVID-19患者的DD水平,结合其他出凝血指标综合判断患者凝血功能状态。
本研究结果表明,危重组PLT计数随着病程进展逐渐升高,到监测的第3个阶段,与非危重组的差异无统计学意义(P>0.05),提示COVID-19患者从发病到出现危重症状的时间较短。有研究结果显示小鼠肺也是PLT生成的场所[13],COVID-19患者肺部损伤明显[14]。有研究结果表明,由于严重急性呼吸综合征患者肺泡有广泛损伤,肺部有效毛细血管床减少,导致PLT生成减少,同时因炎症损伤促进了肺部PLT聚集和血栓形成,可引发PLT消耗性减少及破坏增加[15]。
综上所述,与实验室其他常规指标相比,DD和PLT计数与COVID-19患者近期危重事件发生的相关性更高,因此临床应高度重视COVID-19患者DD和PLT计数的变化,随时关注患者病情发展,做到早防、早治。
本研究尚有不足之处,作为单中心的回顾性研究,存在观察例数较少的问题,并且截至投稿时,还有部分患者仍在院治疗。因此,需加大样本量,并延长监测时间,以获得更加全面的数据支持。
