圆窗龛在内耳给药方面的临床意义及其解剖分析
2020-06-23何武辉司瑜张志钢
何武辉 司瑜 张志钢
中山大学孙逸仙纪念医院耳鼻咽喉头颈外科(广州510120)
中山大学听力与言语研究所(广州510120)
圆窗龛是由中耳鼓室内壁偏下方鼓岬的圆窗凹及周围骨壁组成的龛状结构;由前壁、后壁、上壁围成,龛底为圆窗膜;后者是位于鼓阶壁上的膜性通道,连通中耳及内耳,具有重要的解剖及生理意义。随着听觉植入手术的广泛开展以及经圆窗龛-圆窗膜途径的内耳给药在治疗内耳相关疾病的日渐发展,圆窗区,特别是圆窗龛的解剖结构越来越得到关注。其中,随着听觉植入手术,特别是人工耳蜗及振动声桥植入手术的大量进行,圆窗龛在听觉置入方面的解剖研究取得了大量资料及进展。相对而言,经内耳给药治疗内耳疾病虽然在全世界范围亦较早开始,但进展相对缓慢,圆窗龛在此方面的解剖研究始终缺乏系统全面的解剖资料。所以,本篇文章对圆窗龛在此方面的临床意义及其解剖分析进行综述。
1 经圆窗龛-圆窗膜途径的内耳给药治疗
在临床上,如突发性耳聋、梅尼埃病、耳鸣等某些内耳疾病仍病因不明,治疗上缺乏针对性的病因治疗,目前仍以药物治疗,特别是激素药物治疗为主。然而,由于血-迷路屏障的存在,经全身静脉给药后到达内耳结构的药物浓度常常较低,代谢较快。因此为了能达到满意的内耳药物浓度,常常需要更大剂量、更长时间的全身药物使用,伴随而来的则是不可忽视的副作用。
而圆窗膜作为内耳鼓阶连通中耳鼓室的膜性结构,具有渗透性,药物可经圆窗龛-圆窗膜途径由鼓室内进入内耳外淋巴液中,达到药物疗效浓度。内耳局部给药的治疗方式早在19世纪50年代就开始用于梅尼埃病的治疗,当时Schuknecht尝试通过鼓室内灌注链霉素来治疗梅尼埃病患者,但是当时没有获得积极的治疗效果,反而出现了听力下降等副作用[1]。后来,随着用庆大霉素代替链霉素来治疗梅尼埃病、鼓室内灌注激素来治疗突发性耳聋等治疗方法的相继发展,经圆窗龛-圆窗膜途径的内耳给药已经成为了治疗内耳疾病的重要手段。
苏纪平及Bachmannn G等人[2]在豚鼠上分别经圆窗龛局部给药、全身给药后分析了泼尼松龙在内耳外淋巴液中的浓度,发现前者可以使内耳获得更长时间、更高浓度的药物水平。另外,Zhang Ping等人[3]同样在豚鼠上通过高效液相色谱分析法分析比较了通过心内注射、鼓室内灌注、明胶海绵贴附圆窗这三种给药方式后,甲泼尼龙在内耳外淋巴液中的药物浓度及血液中的浓度,发现心内注射给药后任何时候血浆中的药物浓度均高于内耳外淋巴液的;而且无论是鼓室内灌注还是明胶海绵贴附圆窗给药,在外淋巴液中检测到的药物浓度均明显高于同时段的心内注射给药的。所以经圆窗龛-圆窗膜途径的内耳给药方式能够显著提高药物在内耳中的药物浓度而降低全身利用度,从而提高药物的有效利用率并能减轻不良反应,在内耳疾病的治疗中具有重要临床意义。
2 既往经验总结及新方向
目前临床上经圆窗龛-圆窗膜途径的内耳给药在治疗内耳疾病方面,各位医师依然是以各自的经验性给药为主,尚没有标准的指南指导,并且各研究报道之间的疗效、剂量也存在差异。[4]刘翔、张志钢等人[5]对难治性突聋患者行鼓室注射激素治疗后发现,有效率仅为29.4%。这是因为药物进入内耳及其在内耳的药物代谢动力学依然难以准确测量,并且存在圆窗膜厚度、前庭小管、耳蜗小管、咽鼓管分流等干扰因素。其中,圆窗龛解剖上的差异,被认为是个体治疗间药物剂量及疗效差异的主要因素。Si Yu、Zhang Zhigang等[6]认为,圆窗龛如果存在龛口狭窄、堵塞、龛深度较大、圆窗龛口与圆窗膜所在平面角度较大等解剖变异时,将影响激素到达圆窗膜的剂量及浸泡时间,从而影响疗效。其团队将20例难治性突聋患者随机分成实验组及对照组进行随机对照临床研究,实验组接受了圆窗龛钻孔开放手术及鼓室内激素灌注给药处理,对照组接受规律的鼓室内注射激素治疗。结果发现:实验组40%的患者术后听力明显提高,另有50%的患者术后听力有轻微提高,而对照组患者的听力没有改变。其中实验组中患者之间的疗效差异,考虑与病程不同、圆窗龛存在其他解剖变异等因素有关。总的而言,圆窗龛的解剖学特点及变异,对经圆窗龛-圆窗膜途径的给药方式的有效性具有重要意义;而且,能够早期发现圆窗龛的解剖异常及尽快干预同样至关重要。故而进一步总结文献资料,对圆窗龛的解剖变异进行如下综述。
3 圆窗龛的解剖变异及测量
Miklo´s To´th等人[7]对大量颞骨标本(783份,年龄分布从第8周胎儿到老年人)进行解剖及组织切片观察后,阐述了圆窗龛的发育过程,并发现:圆窗龛各壁的发育过程并不同时且不均衡,从而形成了不同类型的圆窗龛。在出生前,圆窗龛及圆窗膜各结构已近发育成形,因为新生儿和成年相比,上述结构均无明显改变,出生后的改变主要是病理改变。Plontke等人[8]认为,圆窗及周围结构的变异可高达33%。进一步综合文献资料,可将圆窗龛相关的解剖变异归为以下方面:
3.1 位置、形态
圆窗龛一般位于鼓岬的偏下方,上方即是卵圆窗及岬下脚。但其具体的位置及形态却有所变异。Takeshi Fujita等人[9]通过对50例头颅的双侧颞骨进行解剖及测量总结:圆窗龛的位置可分为三种:位于鼓岬后壁(13%);位于鼓岬下壁(39%),位于鼓岬后下壁(48%)。陈兆和[10]解剖观察了100耳,发现圆窗龛位于鼓岬中央者2耳(2%),位于鼓岬后下者22耳(22%),位于中下鼓室交界处70耳(70%),位于下鼓室者6耳(6%)。虽然位置的描述不尽相同,但圆窗龛几乎分布在鼓岬下方,前后高低稍有偏差。
而圆窗龛的形态在不同资料中的解剖描述不一,且均认为存在变异。最详尽的形态分型是Miklo´s To´th等人[7]提出的,将其分为8种不同形态:极度狭窄型、龛壁下降型、假膜型、骨性瓣膜型、基底开放型、外生骨疣型、颈静脉顶拱型、骨小梁型。此外,Francesca Atturo及Maurizio Barbara[11]通过对30例大体标本的解剖发现,圆窗龛很少是圆形,且可分为椭圆形、直角状、弯曲状及非平面状四种类型;而从外耳道方向的角度看,部分圆窗呈椅状形态。
位置和形态的变异,影响了鼓室给药时药物到达圆窗龛的难易程度及充盈程度。此外,充分认知圆窗龛位置及形态的变异对术中辨认圆窗龛亦有指导作用。
3.2 圆窗龛的三维数据及圆窗膜大小
在胎儿期,圆窗龛壁的不均匀发育不仅使得圆窗龛形态多样,其龛口的大小、龛深度及各龛壁的尺寸、圆窗大小在个体间亦有较大的差异。目前文献资料中,对以上结构的测量方法以解剖测量、影像学测量及组织切片测量这三种方法最为常用。
Suzan Saylisoy等人[12]通过CT重建了圆窗结构,并测量了正常人的圆窗龛宽度为2.28 mm±0.36 mm(1.3mm~2.7 mm);圆窗膜的宽度为1.92 mm± 0.23 mm(1.6 mm ~2.3 mm)。
Takeshi Fujita等人[9]通过CT三维重建圆窗龛后,以圆窗龛开口到圆窗膜中心的距离为圆窗龛的深度,测量其为1.39 mm-2.12 mm,中位数为1.77mm。
国内侯开渝、王振常[13]同样通过CT测量发现,圆窗膜最大径为1.52 mm±0.24 mm(1.05 mm~2.69 mm);圆窗龛最大径为1.03 mm±0.29 mm(0.46 mm~1.60 mm);圆窗龛深为 1.04 mm±0.20 mm(0.65 mm~1.43 mm);圆窗龛内壁径长为(以冠状位上圆窗最内上为上顶点与内壁骨质最低点连线)2.76 mm±0.51 mm(1.76 mm~3.76 mm);圆窗龛外壁径长为(以冠状位上圆窗膜最外上为上顶点与鼓岬最突出点下缘为界连线)为1.43 mm±0.27 mm(0.94 mm~1.96 mm);圆窗龛口径长为1.72 mm±0.56 mm(0.62 mm~2.82 mm)。
A.SINGLA等人[14]通过对50例颞骨标本的解剖测量发现:圆窗龛的最高距离及最宽距离分别为:1.62mm±0.77 mm,1.15 mm±0.39mm;在 1 mm-2mm之间的比例分别为:58%、66%,距离小于1mm的比例分别为:12%、28%。并且其高与宽之间存在明显联系(r=0.6,P<0.001)。
国内植庆兰、李哲生等人[15]通过对22例颞骨标本进行解剖测量得出:圆窗龛口横径1.0mm~2.5 mm,平均1.26 mm;垂直径1.5mm~3.0 mm,平均2.02mm;圆窗龛外缘至圆窗膜距离0.5mm~2.0mm,平均1.42mm。圆窗膜横径2.0 mm~3.5 mm,垂直径2.5mm~3.2 mm。
韩群颖等人[16]测量70例颞骨标本得:圆窗龛后壁2.2mm±0.5mm,前壁0.9mm±0.6mm,上壁0.9mm±0.2mm;龛深度和宽度分别是1.5mm±0.4mm、1.1mm±0.3mm。
Srewart T J和Belal A[17]通过68例颞骨组织切片的测量得:龛的后壁最长(均值为2.8mm),上壁最短(均值为1.1mm),前壁长度的均值为1.4mm;圆窗龛口的水平直径均值为1.5 mm,垂直径为1.2mm。
段菊如、罗红强等人[18]通过30例标本行CT定位后予颞骨组织切片测量得:圆窗横径1.08mm±0.45mm;圆窗龛深度1.89mm±0.29mm;龛口宽度1.59mm±0.67mm;龛内径2.27mm±1.28mm。
此外,Shakeel.M等人[19]通过圆窗龛倒模的方法测量其深度(龛壁的突出端到圆窗龛底的距离)、高度(龛壁的突出端到圆窗龛的底板)及前后壁之间的宽度,分别为:2.1 mm(1.9 mm ~2.4 mm)、2.0 mm(1.8 mm ~2.15 mm)、4.0 mm(3.3 mm ~4.95mm)。
所有文献资料数据总结如表1,可以发现各组资料的测量目标、方法不全相同,同类数据的不同文献报道之间差异较大,同时不同测量方法的结果之间亦差别明显。然而圆窗龛的三维尺寸、各壁长度、龛口直径及圆窗膜直径均是圆窗龛的重要解剖特点,直接影响经圆窗龛到达圆窗膜的路径及药物浸泡时间。
3.3 圆窗龛通畅程度
圆窗龛堵塞物的种类包括:纤维组织、脂肪组织等物质,圆窗龛膜,圆窗龛口骨性狭窄等。在国内外文献中均有报道。
Harukazu Hiraumi等人[20]通过特制的显微内镜经外耳道-鼓室径路观察10例颞骨的圆窗龛结构,发现有3例圆窗龛被假膜覆盖。
KHALID S.ALZAMIL等人[21]通过202例颞骨标本的解剖总结:33%标本的圆窗龛是不通畅的,其中21%的圆窗龛覆有假膜,11%的被纤维组织或者脂肪组织堵塞;同时通过组织切片观察,这些堵塞物可有1mm厚(圆窗膜厚度仅有0.06mm-0.68mm)。
Takeshi Fujita等人[9]对50例颞骨标本解剖发现,有17%的圆窗龛被假膜完全堵塞,46%被部分覆盖,还有28%没有观察到假膜的。
Srewart T J和Belal A[17]发现:68个颞骨标本的圆窗龛内可见到龛膜的占55%。
韩群颖等人[16]观察了122例圆窗龛标本后发现,其中的56.6%存在龛膜,可分为闭合型、穿孔型及网状型。
陈兆和[10]统计了100耳,其中27%存在圆窗龛膜。此外,植庆兰、李哲生[15]通过解剖观察亦发现22例颞骨标本中有12例(54.5%)可以看到圆窗龛膜的存在。
虽然不同文献中的圆窗龛堵塞的比例有所差异,但可以确定的是:圆窗龛存在不同程度堵塞的比例并不低。堵塞物的存在,使得药物难以到达圆窗膜,是造成无效灌注的主要因素。
3.4 与圆窗膜、外耳道的关系
圆窗龛覆盖于圆窗膜表面,形成一道保护屏障,但也可能影响了圆窗膜的穿透性及术中的易暴露程度。根据The StThomas’Hospital(STH)标准,不同类型的圆窗龛与圆窗膜的关系可以区分为以下四种:经过磨除圆窗龛边缘突出的骨质后,可分为1)能完全暴露圆窗膜,类型I;2)能暴露大于50%的圆窗膜,类型IIa;3)能暴露小于50%的圆窗膜,类型IIb;4)完全不能窥及,类型IV。Annabelle C.Leong等人[22]回顾性分析了50例人工耳蜗植入术后的患者,发现大多数患者的圆窗暴露情况属于类型I、IIa;并且儿童、成年人在不同类型的分布比例中存在明显差异。同时,他们认为术前的CT或者MR检查对于评估圆窗膜的易暴露程度没有很大的帮助。
圆窗龛与圆窗膜的关系,可能影响了药物进入龛内后与圆窗膜的接触面积及龛内气体排空的难易程度,从而影响了药物进入内耳的效率。
此外,圆窗龛的方向与外耳道的方向形成一定角度,所以经外耳道并不能直接观察到圆窗龛的情况。Takeshi Fujita等人[9]的研究测量出圆窗膜的方向与外耳道之间的角度在100°-127°之间。段菊如、罗红强等人[18]在颞骨CT上测量得:道龛角为105.9°±10.8°。韩群颖等人[16]通过对70例颞骨标本的测量得:外耳道后壁与圆窗龛所成的道龛角平均为92°(84°~ 125°),圆窗膜与外耳道之间的角度为:110°~127°,中位数为115°。
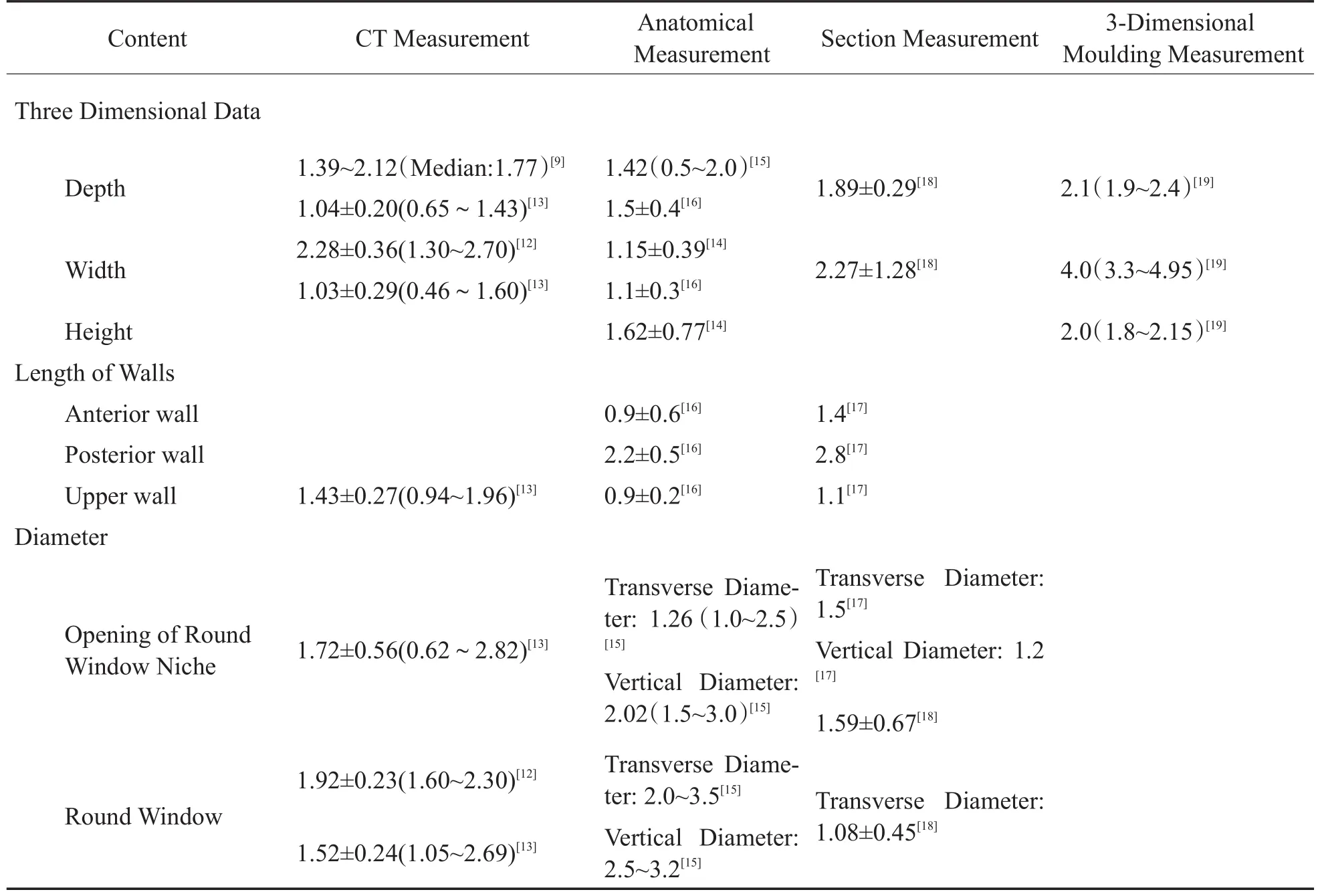
表1 圆窗龛结构测量结果汇总(单位:毫米)Table 1 Measurement’s Summary of Round Window Niche(Unit:mm)
总的看来,外耳道与圆窗龛之间夹角多呈钝角,且个体间的差异可达30°~50°。在经外耳道到达圆窗龛方向的器械设计及治疗方式等方面需要考虑到此变异。临床上,无论是内镜下检查圆窗龛,还是经鼓室-圆窗龛给药,或是术中探查圆窗龛及圆窗膜,圆窗龛与外耳道、圆窗膜的关系均是关键的解剖因素。
4 总结与展望
目前,通过圆窗龛-圆窗膜途径进行内耳给药的疗效已经被广泛认可。但是由于临床上该治疗方式的剂量及疗效存在明显的个体差异,同时缺乏持续稳定、可准确定量的给药方法,使其存在很多不确定性,难以制定可以广泛推广的指导意见。而圆窗龛的解剖特点直接影响了药物到达圆窗龛的难易程度、药物与圆窗膜的接触面积及浸泡时间等,而且目前在这方面的临床研究及文献报道尚少,在圆窗龛的解剖及变异因素如何影响内耳给药的药物动力学及代谢学方面缺乏具体研究及资料。这些不足可能是因为患者中的圆窗龛解剖变异没有得到重视,临床医师没有对此进一步分析及干预研究。随着高分辨CT及三维重建技术的进步、耳内镜手术的发展等,术前及术中对圆窗龛的解剖特点及变异进行精确判断,从而进行早期、有效的干预将是提高内耳疾患,特别是难治性突聋的疗效的重要方法。所以,圆窗龛解剖上的变异是不可忽略的关键因素。针对这些解剖特点,张志钢团队[6]提出了圆窗龛钻孔开放手术的治疗方案。此外,还有很多新的技术方法用以提高经圆窗龛-圆窗膜途径的内耳给药方式的有效率及稳定性。如:(1)显微耳内镜:具有管径小、显像清晰、可操作等特点。经鼓膜穿刺等操作后或经原本鼓膜穿孔,由外耳道进入鼓室内可直接观察圆窗龛结构并行简单操作,包括剔除圆窗龛堵塞物。Harukazu Hiraumi[20]在文献中介绍了一显微内镜:直径为0.9mm,长50mm,镜子末端呈15°弯曲,视野呈70°;同时配有直径约0.3mm的操作管道。通过对比研究后发现,经外耳道-鼓室径路,显微内镜下能很好暴露圆窗膜。Stefan K.Plontke[23]设计了一款直径为0.9mm,镜长50mm,镜子末端呈45°弯曲,配备了0°凸透镜头的显微内镜,其视野为0°~100°,可以与光纤、显示器相连接,还可去除圆窗龛的堵塞物。经过该操作后,无需将圆窗脊磨除,亦可清晰地观察到圆窗结构。显微耳内镜的运用能够提高对不利于药物进入内耳的圆窗龛变异的检出率,并可进行简单操作改善其透过性,拥有良好的运用前景。(2)圆窗龛给药装置:为了提高经圆窗膜给药的稳定性及可控性,Silverstein显微内芯[24]、圆窗微导管、以及新近兴起的纳米载体、凝胶载体、病毒载体、蛋白载体[25]等新型给药装置被尝试运用于临床。另外有研究表明[26],在耳蜗植入电极同时植入内耳的药物释放装置,同样可以有效地提高内耳的药物浓度,甚至较其他装置更加明显。然而这些给药装置在治疗方面的疗效缺乏全面完整的临床证据,大多数尚未真正进入临床运用。无论是哪种装置及方式给药,均希望能够将药物放置在一个合适的位置,在提高内耳中药物浓度及可能的风险之间取得平衡,而圆窗龛的解剖是关键因素。
然而,目前国内外对圆窗龛此方面的解剖方法、测量目标不统一,数据也存在较大差异。另外,解剖测量、影像学测量及组织切片测量三种方法大多是单方面进行,测量方法间缺乏匹配对照,无法确定吻合程度,在临床运用方面受限。所以全面、系统、标准化、大数据的解剖学资料,将有助于我们更好地理解圆窗龛的解剖特点及提高测量方法的有效性,从而完善临床上对圆窗龛的解剖评估,进而推动圆窗龛在内耳给药方面的临床应用,这些是未来需要面临的挑战和机遇。
