中国疾控往事
2020-06-19季敏华莫杨
季敏华 莫杨


坐落在京郊昌平的国家疾控中心是一个平时不引人关注,而一旦关注就必有惊天动地大事发生的机构。2003年,在它成立仅几个月时,中国发生了非典疫情;2020年,在它成立的第18年,中国又发生了新冠肺炎疫情。
在过去一个月内,失责、只顾发论文、传言掌门人高福被调查……国家疾控中心(CDC)经历了成立18年以来公众最激烈的质疑和信任危机。不过,在质疑声最激烈时,一些有公信力的经济学家和专家却站出来为国家疾控中心及高福发声。
2020年2月27日,钟南山在一个新闻发布会上表示,此次疫情蔓延,是因为“我国CDC地位太低,只是卫健委领导下的技术部门。在美国,CDC可以直通中央,不需要逐级申报,甚至在特殊情况下可以直接向社会公报。这是需要改变的,CDC的地位要提高,要有一定的行政权。”
钟南山说出了一个对于国家疾控中心角色日渐清晰的认知——尽管受“国家疾控中心”这一名称的影响,公众一度认定它是重大疫情的吹哨人和第一责任人,但实际上,国家疾控中心名实不副,无论从机制还是從实权上都难堪重责。国家疾控中心更像是一个研究中心,成立18年中也曾有机会拓展边界,却因长于研究而不善政策执行错过了转型机遇。
疫情仍在胶着。然而追寻中国疾控往事,筹划未来,已经开始。
“后来者”国家疾控中心
2002年1月,当国家疾控中心设立时,外界更习惯叫它的英文简称——CCDC(Chinese Center for Disease Control and Prevention),或称为“中国CDC”。在很多熟识中国疾控往事的人士看来,当年之所以取英文名CCDC,正是为了效法美国CDC,希望构建一个强大的中央公共卫生体系。然而,除了名称完全一致,二者实质上的相同之处极少。
与美国CDC不同,中国CDC从来就不具备一套真正的全国一体化组织。作为中央一级的事业单位,国家疾控中心只是中国疾控体系中的一支。换言之,它只是一个中心,如今拥有2000余名人员。与之相应的,则是省、市、县三级的疾控中心,总计3500余个之多,在全国拥有19万人之众。中央的这一级疾控中心,与地方上的三级总计3500个疾控中心,虽然都叫疾控中心,却有着截然不同的缘起。整个疾控体系并非一个自上而下一贯到底的四级结构。
国家疾控中心设立于2002年1月23日,是在中国预防医学科学院的基础上整合而来的。中国预防医学科学院成立于1986年,它的前身是1983年卫生部报国务院批准设立的中国预防医学中心。
国家疾控中心成立之初就是卫生部下属的“全额事业单位”,因为是脱胎于预防医学科学院,底子里仍是个研究机构,其业务强项主要是围绕重大疾病的研究、预防和控制。如今中国疾控中心下属的几个大所和中心就是围绕几大类型的疾病布局设置的,如传染病所(针对细菌性传染)、病毒病所、寄生虫病所、性病艾滋病中心、结核病中心、职业病所等等。
2003年非典爆发,刚成立不到11个月的国家疾控中心备受关注,在病原体识别、疫情预警方面鲜有建树,因设立不久并未受到过多指责。非典之后,各级财政给予全国疾控体系巨额的预算投入。2003年之后的数年间,中央财政对国家疾控中心投入很大,至2008年左右,中国疾控中心已具备如今的建制与规模,功能完备,水平已与2002年初建时完全不在一个级别上了。
3500个地方疾控中心可溯至1953年
与1983年方有雏形、2002年才正式设立、定位从预防医学科研逐步扩大到疾控的国家疾控中心不同,省、市、县三级疾控中心的历史悠久,定位向来清晰,经验十分丰富,最早可溯及1953年。
1953年1月26日,中央政府批准在全国范围内建立卫生防疫站。从省一级到每个县,两千余卫生防疫站很快建成。同期,爱国卫生运动发起,“灭四害”如火如荼,其大部分工作都由各地防疫站承担落实。
从上世纪50年代至60年代,举国上下的传染病大战此起彼伏,从鼠疫、霍乱到天花,再从寄生虫病、出血热到麻疹,一个个传染病都被控制乃至根除。在这些波澜壮阔的群众战争中,各地防疫站冲锋在前,出力最多。至上世纪70年代末,中国境内绝大多数重大传染病已得到控制。
70年代末80年代初的防疫站,防控传染病的工作虽仍是主要职责,但因疫苗普及,各类传染病已大幅得到控制,这一工作虽重要但已不紧要。和医院不同,防疫站没有诊疗收入,从哪里创收?
各级防疫站不约而同地把疫苗注射作为重要财源。在计划免疫免费疫苗还未开展的年代,民众需要接种的各种疫苗都经防疫站之手。这一滥觞绵延不断,直到今天各级疾控仍在“经营”各种(计划免疫之外的)收费疫苗接种。
另一方面,当年卫生监督检查职能也在防疫站麾下。卫生监督检查的范围主要包含食品卫生、环境卫生、职业卫生和学校卫生等。有了监督、检查职责,也就有了执法权。在那个年代,尚未明确“收支两条线”,有了执法权,自然也就有了收入,这些收入即被称为“自收自支”。
至上世纪90年代中后期,防疫站创收之风愈演愈烈,疫苗接种、卫生监督检查成了主业。至2000年前后,社会上已屡有质疑声浪,认为长此以往,防疫站已无存在必要。
艰难整合:从卫生防疫站到疾控中心
2000年,时任中国预防医学科学院院长李立明提出发起设立中国CDC的构想。在李立明牵头之下,国家疾控中心于当年筹建,立意高远、目光远大:疾控事业要向“大卫生”迈进,中国CDC要涵盖疾病预防控制、健康保护和健康促进三大领域。
2002年,国家疾控中心崭新亮相,李立明出任首任主任。在地方层面,省、市、县三级数千个卫生防疫站也开始改制。改制步骤是陆续将卫生监督职能剥离,转而在各地卫生厅(局)之下设置卫生监督所。其后,各地防疫站更名疾控中心,仍是卫生局下属的事业单位,在传统的“五大卫生”(传染病、职业卫生、食品卫生、环境卫生、学校卫生)之外也逐步增设“大卫生”的新职能,比如慢性病(高血压、糖尿病和结核病等)调查和社区管理、妇幼保健、营养健康、老龄健康和健康教育等。相较国家疾控中心,地方各级疾控中心更重执行和实操。
2003年至2008年前后,从中央至地方,“1+3”的疾控体系已经初步建立,绝大多数地方的防疫站已改为疾控中心,极少数未改的也在2010年左右改制完毕。在行政上,地方三级超过3500个疾控中心,分别归属各地卫生厅(局)管辖,人员薪酬、运营经费也由其负担。在业务上,这3500余个疾控中心接受国家疾控中心的指导,然而——也仅是“业务指导”而已。
同样在2003年至2008年期间,“1+3”疾控体系也在不断演进。整体上,中央层面的“1”动作较大,而地方上的“3”改变不大。在国家疾控中心,至少在形式上,已有将全部重大疾病预防控制纳入彀中的气象。中心虽仍以疾病科研见长,但亦积极建立各类重大疾病的防控实践能力,并进一步夯实覆盖环境卫生、职业卫生、营养健康、妇幼保健、老年保健、少儿及学校卫生、控烟、卫生应急等领域。
重金打造的“合作”:疫情直报系统
这期间,在传染病防控主业上,国家疾控中心与各地疾控合力,逐步建立起疫情直报系统。直报系统全称为“中国传染病与突发公共卫生事件监测信息系统”,始建于2003年下半年,2004年4月1日起正式运行。
这是一个“纵向到底,横向到边”的网络直报系统。“纵向到底”是指,全国包括基层每个卫生机构在发现法定传染病疫情后,由诊断医生填传染病报告卡,然后直接通过该网络上报个案信息。该个案信息将直达国家疾控中心及国家卫健委,也同时到达该卫生机构所在的县、地市及省卫健委相关部门与疾控中心。“横向到边”是指,它覆盖全国各级卫生行政机构、疾控机构及所有的医疗卫生机构,从而使得各级卫生行政机构、疾控机构均能在第一时间得到辖区内的传染病发生情况。
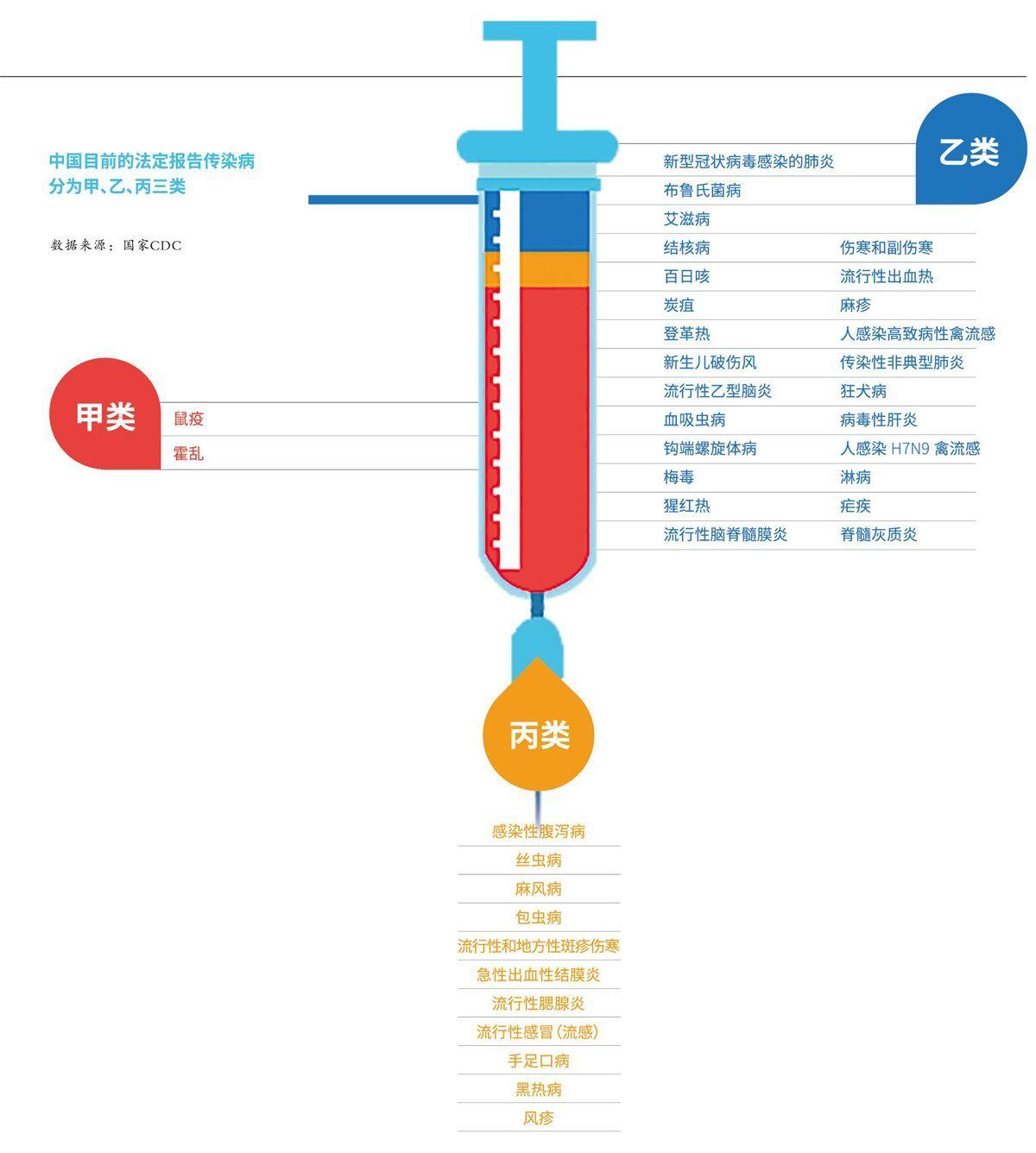
直报系统建成时,是为应对国家确定的甲、乙、丙三类近40种传染病的上报工作。所谓“直报”,即任何一家联网医疗机构,由省及市,由县至乡,无论是大三甲医院,还是乡镇卫生院,一旦发现三类传染病中的任何一种,即可由所在医疗机构专人输入计算机,所有计算机经由专网连接。理论上,乡镇医疗机构发现的个体传染病例无需百分百确诊(只需疑似)、无需申请批准、无需任何中间环节,即可通过这个24小时开放的直报系统第一时间直达上级疾控中心,且即时直达国家疾控中心。数年来,这套直报系统通过不断升级改造,已不断增强智能处理信息的功能。譬如,一旦某种传染病在系统中有时间或者空间上的聚集,系统即会自动触发预警信号,第一时间转人工进行核实和分析。
2003年至2008年,包括疫情直报系统在内的中国疾控体系已基本完成布局:从中央到地方,四级疾控中心数年来已使用了大量财政预算。从人员编制到运营经费,从硬件设施到科研软实力,从传染病防控定位拓展至大卫生,“3+1”疾控体系看似羽翼丰满。
2009年新医改,中国CDC错失转型机遇
2009年发生了影响中国疾控的一件大事,而这本是国家疾控中心穿透基层的一次绝佳机遇。2009年3月17日,中共中央、国务院发布《关于深化医药卫生体制改革的意见》,是中国新一轮医改的纲领。在《意见》框架性地提出医药卫生四大体系中,公共卫生服务体系排名四大体系之首。
公共卫生服务有两大领域:一是涉及公共卫生的日常工作,包括疾病预防控制、健康教育、妇幼保健、精神卫生、应急救治、采供血、卫生监督、计划生育等;一是重点工作,包括重大疾病防控体系以及突发公共卫生事件应急机制。重大疾病中,既包括传染病,也包括严重威胁人民健康的慢性非传染疾病、地方病、职业病和出生缺陷等。
当时,卫生部曾有意让疾控系统来承担基本公共卫生服务。然而,疾控囿于科研机构基因,长于研究而不善政策执行,最终未能承担基本公共卫生服务的职能。一来,自身强项在于传染病防控,更愿集中精力于优势领域;二来,妇幼保健、健康教育两项,当时看来边缘化而繁琐,疾控缺乏新增管理职能的动力。最终,基本公共卫生服务的管理职能被委派给卫生部基层司。在基层司接手后,工作重点主要是部署城乡居民健康建档,重点涵盖高血压、糖尿病等慢性病以及精神类疾病。
逾十年之后的今天,老龄化、慢性非传染疾病已成为中国大健康医疗领域的头号挑战,公共卫生服务而今已与“健康中国”战略紧密连接。而国家疾控中心也错过了一次拓展边界、直透基层的机遇。由此,它未能借势发展与美國CDC“疾病防控”类似的行政职权,尽管还保有一定的编制和经费,在职能定位上更加偏向技术服务与咨询功能,然而下无支脚,地位尴尬。
新冠肺炎疫情后,中国疾控向何处去?
此次新冠肺炎疫情中,中国疾控重点突破是在技术层面。病毒基因测序、病原溯源、病例检测、疫苗研制一早即已铺开。国家疾控中心更是分派数批人员驰援湖北,尤其是在病毒检测方面着力,加速了病例确诊。
而疾控所受指摘,在于掌门人高福引以为傲的耗资数亿、历经数年建成的直报系统在疫情早期近一个月未发挥作用。武汉当地医疗机构在发现早期疑似病例时,并未通过直报系统上报,而仍旧采取口头、邮件方式向卫健系统上级报告。由此暴露,在遇到不明传染病例时,一线医疗机构既无意识、亦无动力和技能使用直报系统,而这恰恰是最需直报“吹哨”之时。
大疫当前,包括疾控界在内的社会各界已在筹谋下一步。
社会舆情之一,是指出中国疾控体系长期投入不足,人才流失严重,致使遭遇此番大疫各方面均猝不及防,初期失守。中国疾控界内部对此多有呼应,有关人才流失问题已是数年来从中央到地方各级疾控中心不争的事实。
人才流失,首要原因是预算不足,待遇低下。但是,从公开的各级财政公共卫生投入资金来看,“预算不足论”似乎并不成立。无论是从“基本公共卫生投入”的“大疾控”经费来看,还是从各级疾控人员办公科研经费保障的“小疾控”经费来看,财政投入都远远高于GDP增速和财政支出平均增速。作为一个全额事业机构,疾控中心的人员待遇受到法定约束,自然无法和自收自支裁量权更大的公立医院相比,更无法与市场化的研究院所相比。
有观点认为,疾控中心与其抱怨资源不足,不如积极选择向公共卫生的大领域靠拢,承担更多职责,争取更多资源。如今,公共卫生地位上升,应紧随“健康中国”战略,将地方疾控与中央整合。如此,中国疾控可能发展为一个覆盖一切重大疾病防控、将健康防线整体前移至广阔的公卫领域、兼具科研实力与行政能力的全新疾控体系。
社会舆情之二,在于疾控的职能内在冲突。塔尖的国家疾控中心更像一个研究中心,重科研而非公共卫生紧急处置。而它的对标美国CDC,恰恰是联邦机构中极为强势的吹哨者,是全国重大疾病的应急处置中心。由此可以看出,在中国的政府架构中,对应急公共卫生的处置存在一定的职能冲突:部门立法的《传染病防治法》赋予国家卫健委官方吹哨者地位,卫健委依赖于国家疾控实现这一职能,而后者是一个科研主导的机构。
因此,疾控中心的职能配备和日常激励如何协调,是彻底导入应急事务管理体系,疾控退位成为专业咨询机构?还是成长为美国CDC那样公共卫生领域的“应急事务部”有待观察。
社会舆情之三,是主张给予中国疾控中心更大权力,令其在行政、技术两方面均能贯穿到底,对其之下的三级疾控中心实施真正的管理。与之对应,直接将疾控体系升级,从卫健委体系中剥离出来,设立独立的疾控局,实现垂直管理,在卫健委之外自成一套行政体系。
然而,中国疾控的“3+1”体系有其历史成因。此外,简单地以单一垂直的组织管理架构作为解决一切难题、推动改革前行的处方,也忽略了政府组织管理的复杂性。即便在一个垂直的行政管理体系之中,依然存在各级间的上下沟通、部门间的平行协调问题。而且这个垂直的行政管理体系亦须与其他政府体系沟通协调。尤其是当遭遇新冠肺炎疫情这样的突发重大事件,必须动员全社会来应对,任何部门,哪怕是重中之重的疾控部门,亦无力单独应对。
疫情过后,中国疾控体系将往何处去?决策层将以何种思维主导改革?改革又将如何具体实施?公众拭目以待。
无论如何,改革势在必行。
摘自微信公众号“八点健闻”
