腺样体切除联合鼓膜置管术治疗儿童分泌性中耳炎有效性及安全性的meta分析
2020-06-18陈英张海利
陈英 张海利
分泌性中耳炎(secretory otitis mediasom,SOM)是指以中耳积液(包括浆液,黏液,浆-黏液,而非血液或脑脊液)及听力下降为主要特征的中耳非化脓性炎性疾病[1],小儿的发病率较高,是引起小儿听力下降的常见原因之一。其病因及发病机制复杂,如与咽鼓管功能不良(腺样体肥大),感染,免疫反应,还有神经炎性机制学说,胃食管反流学说等有关[1]。临床表现有听力下降、耳痛、耳闭塞感、耳鸣等。目前,治疗分泌性中耳炎主要方法有非手术治疗(期待疗法,抗生素或其他抗菌药物,糖皮质激素,咽鼓管吹张);手术治疗(鼓膜穿刺、鼓膜切开、置管术);病因治疗(腺样体切除术、扁桃体切除术、鼓室探查术等)及以上方式的联合治疗[2]。多项临床研究表明,SOM采取的治疗方式不同,其有效性、不良反应、治愈后复发率、中耳积液消失时间的对比也存在不确定性[2],对于病程较长而未作治疗的小儿患者,有可能影响言语发育、学习以及他人交流的能力,使鼓室硬化且并发鼓室胆脂瘤,有些患儿还有再次复发的可能。本研究通过检索随机对照文献系统评价腺样体切除联合鼓膜置管术治疗分泌性中耳炎的有效性和安全性作为评价指标,为医生和患者合理选择临床方案提供参考依据。
1 资料与方法
1.1 文献检索
1.1.1 检索策略 检索PubMed、EMBASE、MEDLINE、Cochrane、CBM、万方知识库,中国知网,维普信息资源系统,收集2019年9月~2000年1月公开发表的相关文献,关于腺样体切除联合鼓膜置管术治疗分泌性中耳炎的随机对照研究,中文检索词包括:分泌性中耳炎、腺样体切除、鼓膜置管术、随机。英文检索词包括:secretory otitis media; adenoidectomy;tympanopla sty;randomized controlled trial。
1.1.2 纳入标准 ①研究对象:经公认、权威诊断标准诊断的分泌性中耳炎患儿,年龄2~14岁,性别、病程不限;②干预措施:试验组(腺样体切除联合鼓膜置管术),对照组(单用鼓膜置管术);③主要结局指标:总有效率,治愈后的复发率,不良反应发生率等;④疗效评价指标;治愈:患儿耳部症状消失,鼓膜和听力恢复正常;有效:患儿耳部症状明显减轻,捏鼻鼓气耳内有胀痛感,鼓膜和听力功能部分恢复,但未能恢复正常水平;无效:患儿仍存在不适症状,鼓膜和听力未得到改善或再次下降。⑤必须为病例对照的临床研究,发表时间为建库至2019年9月。
1.1.3 排除标准 ①重复发表;②综述、meta分析、动物试验、体外研究、病例报道等;③干预措施不是腺样体切除联合鼓膜置管术与单用鼓膜置管术治疗对比的研究;④无法获得主要或次要结局指标。
1.2 文献质量评价与数据提取
1.2.1 文献质量评价 由2位研究者独立评价纳入研究的偏倚风险,并交叉核对结果。偏倚风险评价采用Cochrane手册5.1.0推荐的RCT偏倚风险评估工具[3]。
1.2.2 数据提取 本研究由2名以上人员进行文献筛选,当出现意见不一致时进行讨论或由第三方介入。提取内容包括:①基本信息:研究题目、作者姓名、发表年份等;②研究对象的基本特征:各组的例数;③干预措施:腺样体切除联合鼓膜置管术;④结局指标:所关注的结局指标和结果测量数据(如有效性的主要结局指标:有效率,安全性指标:治愈后复发率,不良反应发生率)。
1.3 统计学分析
1.3.1 效用量选择及异质性检验 采用RevMan 5.3软件进行统计学处理。计量资料采用均数差(mean difference,MD)为效应分析统计量,二分类变量(如总有效率、治愈后的复发率以及不良反应的发生率)采用风险比(risk ratio,RR)为效应分析统计量,各效应量均提供其95%可信区间(95%CI)表示。纳入研究结果间的异质性采用χ2检验进行分析(检验水准为α=0.1),同时结合异质性的定量分析(I2)判断异质性大小。若各研究结果间无统计学异质性,则采用固定效应模型进行Meta分析;若各研究结果间存在统计学异质性,则进一步分析异质性来源,在排除明显临床异质性的影响后,采用随机效应模型进行Meta分析。Meta分析的水准设为α=0.05。明显的临床异质性采用亚组分析或敏感性分析等方法进行处理,或只行描述性分析。
1.3.2 敏感性分析及发表偏倚 通过比较换用统计模型或逐一排除纳入文献后的结果的差异,研究结果如果一致,说明结论稳定性可靠,否则不可靠。采用RevMan 5.3软件中的漏斗图评估文献发表偏移,通过观察分布在中线两侧研究的个数是否平衡,如果平衡,则本研究为低风险,如果不平衡,则为高风险。如果试验出现在95%CI线以外,则可信度相对较低。
2 结果
2.1 检索结果
按照拟定的检索策略,初步检索到1109篇相关文献,排除重复研究、综述病例报道等不符合要求的文献后得到382篇文献,排除动物试验79篇,meta分析35篇,阅读题目、摘要,根据纳入、排除标准后排除251篇,得到17篇文献,仔细阅读全文后复筛最终纳入11项研究[4~14],研究对象1240例。此11篇文献试验研究设计方案均为随机对照试验(randomized controlled trial,RCT)。
2.2 纳入文献基本特征
纳入的10篇[4~13]文献为中文文献,1篇[14]为英文文献,共有1240例患者,其中腺样体切除联合鼓膜置管术组(试验组)有686例,单纯鼓膜置管术组(对照组)有554例。其中9篇[5~13]文献报道了总有效率为主要结局指标,7篇[6~8,10,12~14]文献报道了治愈后复发率,7篇[4~6,8,10,12,13]文献报道了不良反应,具体见表1。

表1 纳入文献基本特征
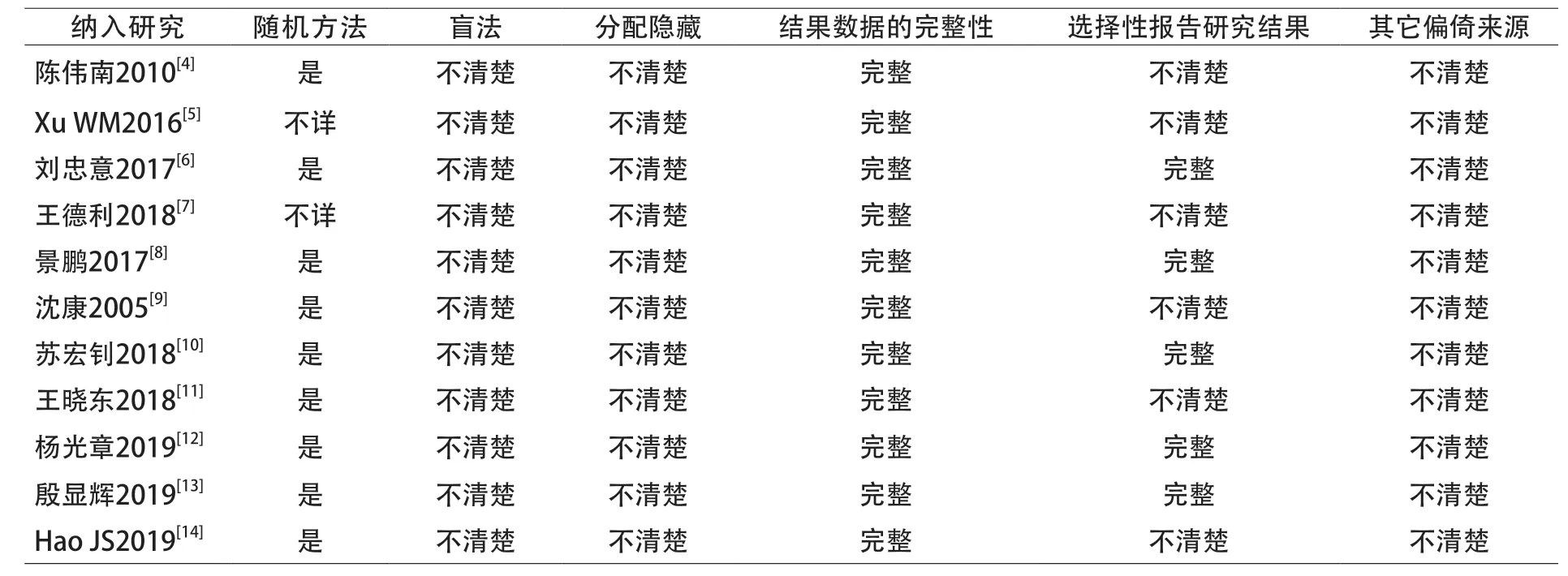
表2 纳入文献偏移风险评估
2.3 纳入文献偏移风险评估
采用Cochrane偏倚风险评估工具,结果见表2。
2.4 meta分析结果
2.4.1 总有效率的meta分析 共有9篇[5~13]文献报道了总有效率,共纳入1042例患者(试验组540例,对照组502例)。各研究之间无异质性(P=0.54,I2=0%),故采用固定效应模型。结果显示:RR=1.23,95%CI=(1.17,1.29),Z=7.97,两组间差异有统计学意义(P<0.05),说明腺样体切除联合鼓膜置管术比单纯鼓膜置管术治疗分泌性中耳炎更有效,见图1。
对纳入文献进行发表偏倚分析及敏感性分析,纳入的9篇文献绘制漏斗图,图形呈现倒“V”字型分布,对称性稍差,但均在可接受范围内,符合此次研究的要求,提示无发表偏倚;敏感性分析:改变统计模型或逐一排除纳入文献后,研究结果一致,说明纳入的研究稳定可靠。漏斗图如图2。
2.4.2 治愈后复发率的分析 7篇[6~8,10~14]文献报道了治愈后复发率,共纳入808例患者(试验组428例,对照组380例)。各研究之间无异质性(P=0.93,I2=0%),故采用固定效应模型。结果显示:RR=4.67,95%CI=(2.69,8.12),Z=5.46,两组间差异有统计学意义(P<0.05),说明腺样体切除联合鼓膜置管术比单纯鼓膜置管术治疗分泌性中耳炎更有效,见图3。
对所纳入文献进行发表偏倚分析及敏感性分析。偏倚分析:对报告治愈后复发率的7篇文献制作漏斗图可见,图形呈现倒“V”字型分布,对称性稍差,但均在可接受范围之内,符合此次研究的要求,提示无发表偏倚;敏感性分析:改变统计模型或逐一排除纳入文献后,研究结果一致,说明纳入的研究稳定可靠。漏斗图如图4。
2.4.3 不良反应发生率的分析 有7篇[4~6,8,10,12,13]文献报道了不良反应,主要不良反应有中耳炎复发、鼓膜穿孔、鼓室硬化、听力下降、中耳感染等。共纳入806例患者(试验组408例,对照组398例)。各研究之间无异质性(P=0.87,I2=0%),故采用固定效应模型。结果显示:RR=3.54,95%CI=(2.38,5.27),Z=6.24,两组间差异有统计学意义(P<0.05),说明腺样体切除联合鼓膜置管术比单纯鼓膜置管术治疗分泌性中耳炎不良反应发生率更低,见图5。
对所纳入文献进行发表偏倚分析及敏感性分析,对不良反应发生率的7篇文献制作漏斗图可见,图形呈现倒“V”字型分布,对称性稍差,但均在可接受范围之内,符合此次研究的要求,提示无发表偏倚;敏感性分析:改变统计模型或逐一排除纳入文献后,研究结果一致,说明纳入的研究稳定可靠。漏斗图如图6。
3 讨论
分泌性中耳炎(SOM)是一种常见的儿童疾病,定义为中耳有液体存在,没有急性耳感染的迹象或症状。近年来,腺样体肥大、腺样体炎与本病的关系密切,一方面,极度增生肥大的腺样体可压迫、堵塞咽鼓管咽口;另一方面,已遭感染的腺样体可以作为致病微生物的储藏池,它们可经咽鼓管感染中耳,而导致本病的反复发作。有些学者认为,腺样体也可释放某些炎性介质,如前列腺素、组胺、白细胞三烯、血小板激活因子等而增加血管的通透性,引起黏膜水肿[2]。腺样体与咽鼓管在解剖与生理上的紧密联系,可致咽鼓管功能状态改变,且中耳感染及腺样体自身所释放的一些介质进一步致中耳炎症加重,而使粘膜毛细血管通透性增加,大量炎性细胞及介质释放,提供炎症生存的微环境,进而使中耳积液及感染更重。治疗中耳炎方法是行腺样体切除术将感染病灶清除,并将炎症存储池(积液)引流。目前,鼓膜置管术作为一种引流措施,主要是清除中耳积液,得以改善中耳负压以及缺氧状态,改善中耳通气引流。研究表明,鼓膜置管术利于鼓室积液引流,术后可显著改善听力,减少复发性渗液性耳聋的发生[15]。但是单独使用也有其弊端,如复发中耳感染、听力下降、胆脂瘤、中耳炎复发、耳漏等[15]。研究表明,对于4岁以上的儿童,以及有明显鼻塞或感染的儿童,应考虑行辅助腺样体切除术[16]。但相关指南提及无论年龄大于或者小于4岁的儿童,在保守治疗3月时相关症状未见改善及加重后,均应进行腺样体切除术[2]。所以本文不仅针对腺样体肥大患儿,也针对腺样体炎的患儿。尽管已经发布了许多荟萃分析和国家指南,但分泌性中耳炎的管理仍然难以标准化,手术和治疗的方案仍各不相同[2]。大量临床随机研究表明,腺样体切除联合鼓膜置管术治疗分泌性中耳炎在有效率及减少中耳炎发作次数上优于单纯鼓膜置管术[17,18],亦有研究表明,腺样体切除在防止鼓膜置管再次插入中起到保护作用,特别是对4岁以上且首次使用置管的儿童,能显著改善病情、减少治愈后的复发率及不良反应的发生率[19]。邹宇等[20]研究表明在患儿听力提高程度上腺样体切除联合鼓膜置管术要优于单纯鼓膜置管。虽然腺样体切除术联合鼓膜置管术是复发性急性中耳炎预防复发的常见手术,但其有效性及安全性仍存在争议[21]。
本文旨在分析腺样体切除联合鼓膜置管术与单纯鼓膜置管术的治疗分泌性中耳炎有效性及安全性。采用系统分析方法,全面系统地收集了国内外关于腺样体切除联合鼓膜置管术与单纯鼓膜置管术治疗分泌性中耳炎的文献,并对此进行meta分析,评价两种治疗方案的有效率、治愈后的复发率和不良反应的发生率。本研究结果显示:①腺样体切除联合鼓膜置管术比单纯鼓膜置管术的疗效更明显[RR=1.23,95%CI=(1.17,1.29),Z=7.97,P<0.05];②腺样体切除联合鼓膜置管术比单纯鼓膜置管术的治愈后复发率更低[RR=4.67,95%CI=(2.69,8.12),Z=5.46,P<0.05];③腺样体切除联合鼓膜置管术比鼓膜置管术不良反应的发生率更低[RR=3.54,95%CI=(2.38,5.27),Z=6.24,P<0.05]。 因此,笔者认为鼓膜置管联合腺样体切除在治疗儿童SOM中可考虑为首选方案。
本研究的优点:①与以往研究相比,虽然邹宇等[20]系统综述了联合治疗对分泌性中耳炎听力的改善,但并未对其治愈后复发率作比较,本研究发现腺样体切除联合鼓膜置管术与鼓膜置管术比较,两组间治愈后复发率有明显差异。②与鼓膜置管术比较,结果发现腺样体切除术联合鼓膜置管术在降低分泌性中耳炎不良反应的发生率方面均优于鼓膜置管术,与以往结果相比更具有临床意义,对于SOM患者可推荐使用腺样体切除术联合鼓膜置管术。腺样体切除术联合鼓膜置管术在治疗分泌性中耳炎有效率、降低不良反应的发生率及减少其治愈后复发率等方面均优于鼓膜置管术。
由于本研究为二次研究,还存在一定的局限性:①纳入的文献大多为中文文献,只有一篇英文文献,所得到的结果可能不适用于国外及其他地区人群患者;②虽然纳入的文献由两名研究人员在各大数据库中系统地选出,但不排除有一些灰色文献无法纳入,可能出现漏选文章的情况;③只有9篇文献明确说明了随机方法,可能出现选择偏移;如所有文献均未说明盲法、报告的情况,有可能影响研究偏移。因此,还需要更多大样本、高质量、多中心的研究来证实腺样体切除联合鼓膜置管术治疗SOM的有效性及安全性。
综上所述,与单纯鼓膜置管术相比,腺样体切除联合鼓膜置管术治疗分泌性中耳炎可明显提高治疗有效率,减少治愈后的复发率,对SOM患者治疗更有价值。并且与单纯鼓膜置管术相比,明显降低其不良反应发生率,安全性良好。
