22 例新型冠状病毒肺炎患者的流行病学和临床特征分析*
2020-06-16曾亚,田燕,徐
曾 亚,田 燕,徐
(四川大学华西医院药剂科,四川 成都 610041)
目前,国内新型冠状病毒肺炎(COVID-19)疫情防控工作已取得巨大进展,截至2020 年3 月22 日24 时,国内(包括港澳台地区)累计确诊病例81 600 例,累计治愈出院病例72 841 例(89.27% ),现有确诊病例5 483 例(6.72%),已实现负增长[1-2]。COVID-19 患者以发热、干咳、乏力为主要表现,多数患者经过积极治疗后预后良好,少数患者病情危重,严重者甚至可导致死亡[3]。本研究中回顾性分析了医院收治的155 例COVID-19 疑似患者的流行病学、临床表现、实验室检查及影像学等资料,并对比分析了确诊病例和排除病例的情况,为进一步完善COVID-19 的防治提供参考。现报道如下。
1 资料与方法
1.1 资料来源
收集医院2020 年1 月1 日至3 月20 日收治的COVID-19 疑似患者的住院病历资料,包括患者的年龄与性别、流行病学分类、临床表现、实验室检查、影像学检查等。经新型冠状病毒(SARS-CoV-2)核酸检查和相关专家确证后,确诊22 例,纳入A 组,其中危重型1 例,普通型20 例,轻型1 例;排除COVID-19 的患者133 例,纳入B 组。
1.2 相关标准或参考依据
诊断标准:参考国家卫生健康委员会《新型冠状病毒肺炎诊疗方案(试行第七版)》的规定,并结合临床实际。疑似病例,若SARS-CoV-2 核酸检测结果阳性,即可确诊COVID-19;普通患者连续2 次(间隔 >24h)、临床表现和/ 或胸部CT 高度可疑患者连续3 次(每2次间隔>24 h)SARS-CoV-2 核酸检测结果阴性即可排除COVID-19。
流行病学分类:1 类,发病前14 d 内有武汉市及其周边地区,或其他有病例报告社区的旅行史或居住史;2 类,发病前14 d 内与SARS-CoV-2 感染者(核酸检测阳性者)或疑似感染者接触者;3 类,发病前14 d 内接触过来自武汉及周边地区,或其他有病例报告社区发热或有呼吸道症状的患者;4 类,无明确流行病学史。
确诊患者胸部CT 特征及临床表现鉴别诊断:详见表1 和表2。

表1 COVID-19 患者胸部CT 表现的出现频率

表2 COVID-19 临床表现的鉴别诊断
1.3 统计学处理
应用Excel 软件统计数据,采用SPSS 25.0 统计学软件进行分析。计数资料以率(%)表示,采用 χ2检验。当1≤理论数(T)<5 且n≥40 时,采用连续性修正 χ2检验;当T <1 或n <40 时,使用费歇尔检验值。P <0.05 为差异有统计学意义。
2 结果
2.1 患者性别与年龄
A 组患者平均年龄(46.32±17.11)岁,B 组患者平均年龄(36.05±13.27)岁,两组比较,差异有统计学意义(P <0.05);两组患者性别差异无统计学意义(P >0.05)。详见表3。COVID -19 危重型患者1 例,为81 岁老年男性。
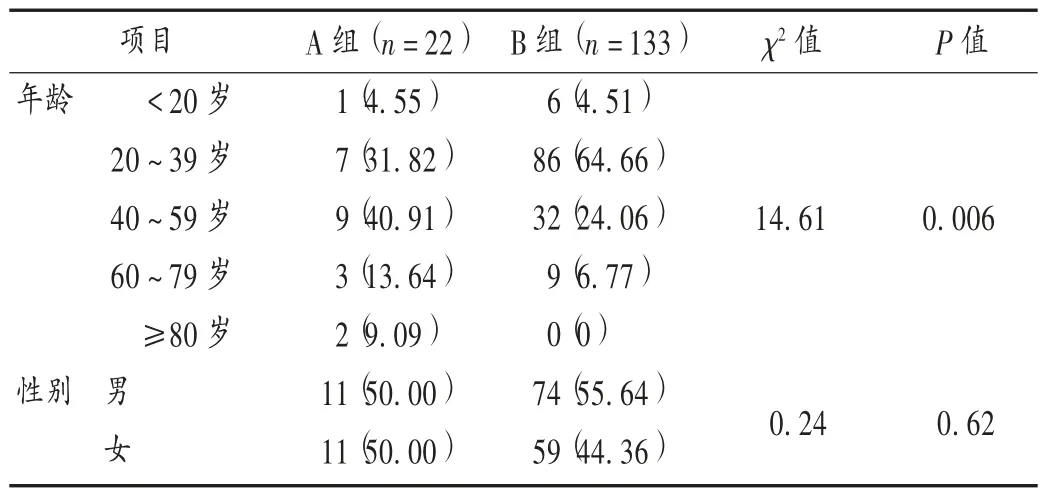
表3 两组患者的年龄与性别特征比较[例(%)]
2.2 患者流行病学分类
结果见表4。确诊患者均呈聚集性发病特征,其中14 例患者有至少1 名家人确诊(包括父母、子女、夫妻、姐妹),1 例患者乘坐火车时邻座一家三口均确诊。两组患者流行病学分类比较,差异有统计学意义(P <0.05)。
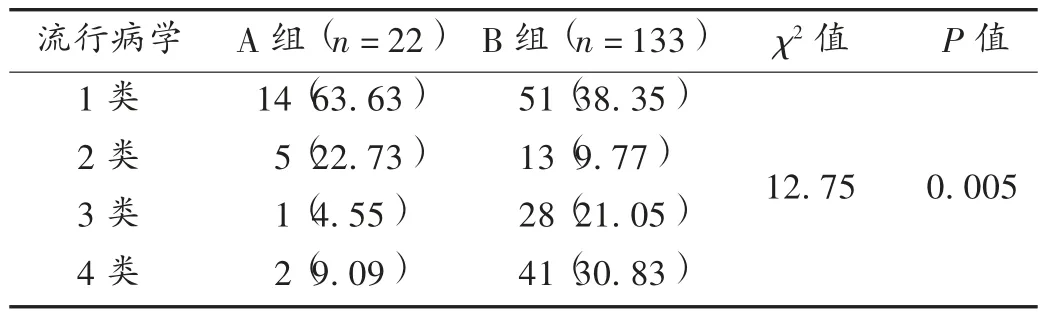
表4 两组患者流行病学分类比较[例(%)]
2.3 临床表现
两组患者均有呼吸道表现,A 组中占比较高的为发热、咳嗽、畏寒、乏力、咽痛,B 组为发热、咳嗽、咽痛、头晕头痛、胸闷。两组患者各症状发生率比较,仅畏寒、乏力的差异有统计学意义(P <0.05)。详见表5。两组患者最常见的临床表现均为发热,A 组患者平均体温明显大于B 组(P <0.05)。详见表6。
2.4 实验室检查
两组患者血沉升高、淋巴细胞下降、白细胞介素6 升高、乳酸升高的发生率比较,差异有统计学意义(P<0.05)。详见表7。
2.5 影像学检查
A 组患者表现为肺部磨玻璃样改变的比例大于B 组(P <0.05)。详见表8。A 组2 例呈小结节影患者中1 例6 d 后进展为磨玻璃样影,1 例呈条索影患者3 d 后进展为磨玻璃样影,平均进展天数为4.5 d。
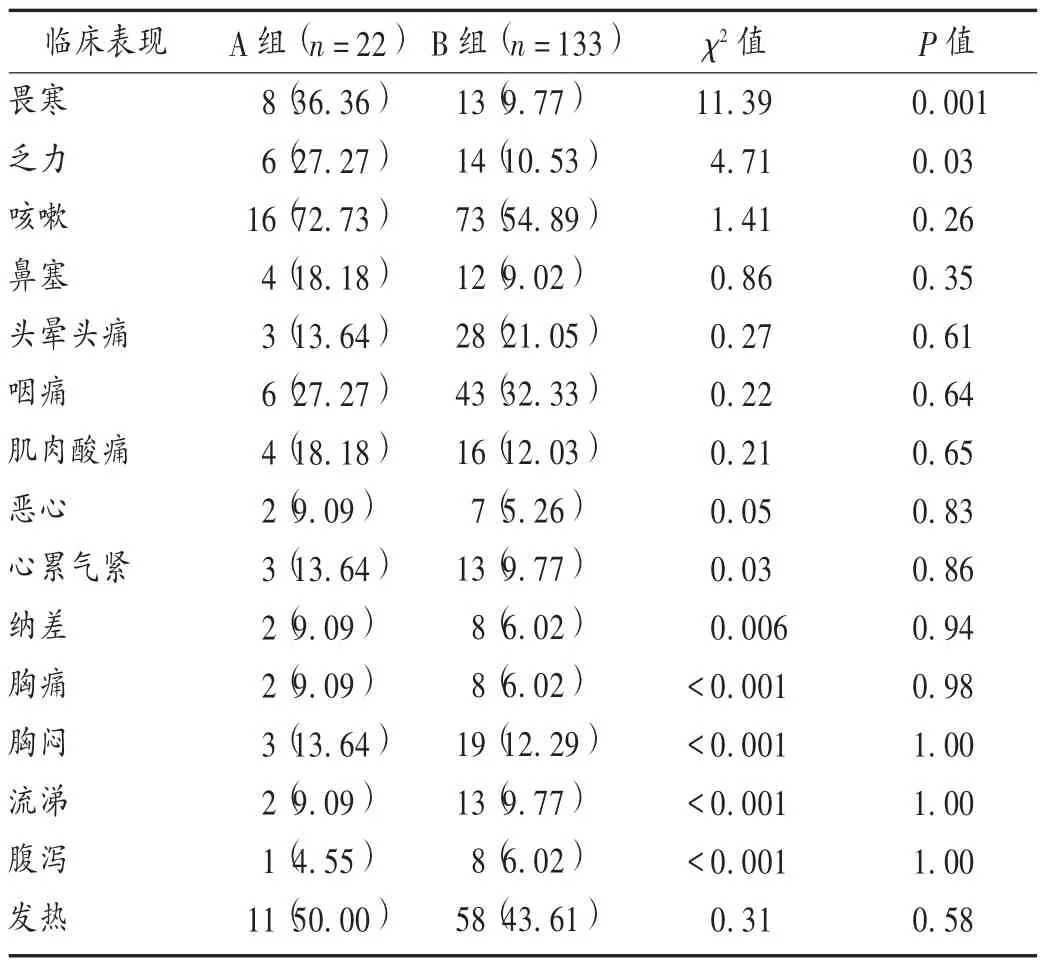
表5 两组患者临床表现分布比较[例(%)]
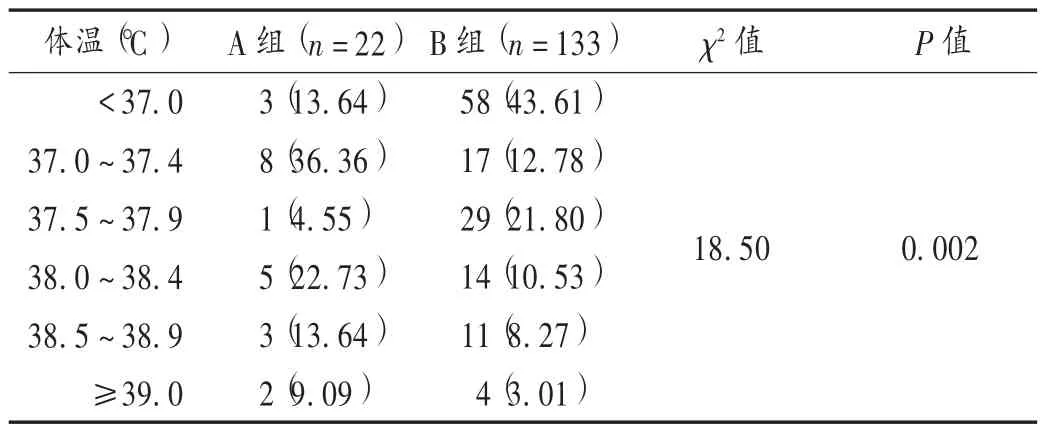
表6 两组患者体温分布比较[例(%)]
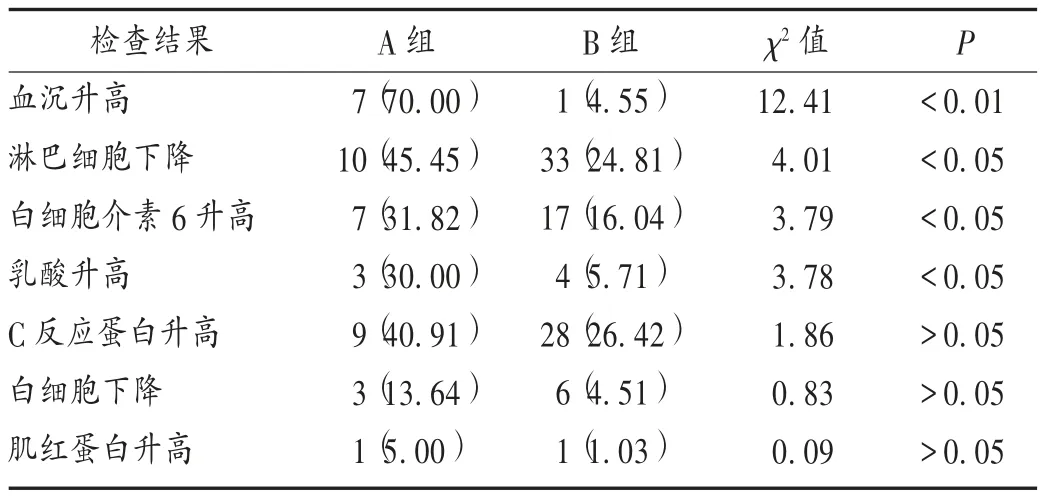
表7 两组患者实验室检查结果比较[例(%)]
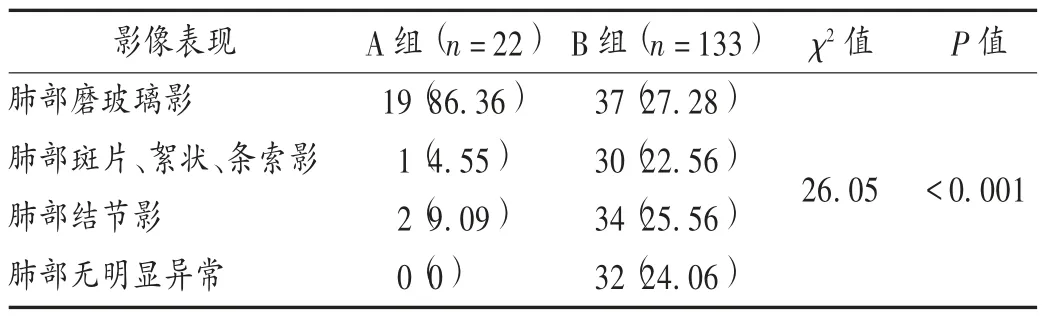
表8 两组患者初诊胸部CT 影像表现[例(%)]
3 讨论
3.1 患者的年龄与性别特征
根据中国疾病预防控制中心发布的截至2020 年2月11 日的数据[9],全国44 672 例COVID-19 确诊患者年龄集中在30 ~79 岁,本研究结果[(46.32±17.11)岁]与之相符。A 组患者的平均年龄明显大于B 组,且两组患者年龄分布差异有统计学意义。除年龄低于14 岁的未成年患者外(本院无儿童内科),各年龄段的患者均有,有2 例患者超过80 岁,可见人群普遍易感。确诊患者以40 ~59 岁年龄段最多,疑似排除患者以20 ~39 岁年龄段最多,与之前的报道[10]结果相同。根据WANG等[11]的统计,COVID-19 死亡患者主要是老年人,超过70 岁的患者从出现症状到死亡的中位时长为11.5 d,比70 岁以下患者的20 d 更短,这与严重急性呼吸综合征(SARS)[10]和中东呼吸综合征(MERS)[12]中发现的结果一致。以上可见,尽管无法进行确切的比较,但老年人可能比年轻人具有更快的疾病发展速度和更多的疾病恶化。
文献[11]还提及,COVID - 19 确诊病例的男女比 例,武汉市为0.99 ∶1,湖北省为1.04 ∶1,全国为1.06 ∶1。本研究中COVID-19 确诊患者的男女比例为1 ∶1,未体现出性别比例的差异。但从最初纳入疑似病例的患者来看,男性的比例高于女性。可能提示男性的患病率高于女性,但还有待进一步研究。
3.2 流行病学特征
两组患者的流行病学分布表现出明显差异(P=0.005),COVID-19 确诊患者大多近期有武汉居住史或与武汉回来的人有密切接触。GUAN 等[13]报道,在非武汉的COVID-19 确诊患者中,最近去过武汉的患者占31.3%,与武汉回来的人有接触的患者占72.3%。同时,SARS-CoV-2 的传播表现出了聚集性特点,大部分传播都发生在家庭成员之间,包括患者或携带者的亲人和朋友。这表明流行病学史对于早期诊断筛查具有重要意义,应对发病人数暴增区域加强管理,并做好防护工作。对于发病人数暴增区域回来的人群,如出现发热、咳嗽、淋巴细胞下降、C 反应蛋白升高等表现,应尽快作为疑似患者进行隔离筛查。
3.3 临床表现
A 组患者畏寒、乏力的发生率虽明显高于B 组,但两组发生率都较低,对临床诊断的意义不大。A 组患者发热的平均体温相对B 组明显更高(P=0.002)。COVID-19 的常见表现包括发热、咳嗽、畏寒、乏力、咽痛等。个别患者在出现发热前几天先出现腹泻和恶心,可能提示发热是主要但非首发的感染症状。除发热和呼吸道症状外,消化道症状也值得关注,尤其是幼儿患者[14]。虽然本研究中COVID-19 确诊患者的临床表现几乎都是非特异的,但可能与纳入样本量过少、数据结果不够准确有关。了解其临床表现对于确诊仍很重要,JIANG 等[8]3 月4 日报道的783 例患者统计结果显示,发热(98% )和咳嗽(76% )是主要临床表现,而头痛(9%)等神经系统反应和腹泻(3%)等胃肠道症状较少见,这体现了COVID-19 与SARS-CoV[6]及MERSCoV[7]、流感[5]的差异性。根据临床表现结合流行病学特征,可首先筛选出部分COVID-19 疑似患者。
3.4 实验室检查
A 组患者淋巴细胞减少,血沉、C 反应蛋白及白细胞介素6 增加的发生率明显高于B 组(P <0.05)。但除淋巴细胞检查外,其他3 项检查总样本量过少,数据结果存在局限性。WANG 等[15]纳入82 632 例患者的统计结果显示,COVID-19 常见的实验室检查特征有:淋巴细胞减少、凝血酶原时间延长、乳酸脱氢酶升高、D-二聚体升高、丙氨酸氨基转移酶升高、C 反应蛋白升高、肌酸激酶升高。提示可对COVID-19 疑似患者加强以上几种项目的检查。
3.5 影像学检查
A 组2 例患者分别在初检3 d 和6 d 后进展为磨玻璃样改变,与PAN 等[16]报道的COVID-19 患者由普通肺炎进展到磨玻璃样等典型改变的中位时长(4 d)基本一致。与B 组相比,A 组肺部磨玻璃样改变的发生率更高(P <0.001),表明胸部CT 检查对疾病早期诊断有意义。FANG 等[17]报道,首次CT 的患者检出率(98%)高于首次SARS -CoV -2 核酸检测的检出率(71%),P <0.001。XIE 等[18]评估的167 例患者中,有5 名患者最初SARS-CoV-2 核酸检测阴性,但胸部CT 阳性,核酸检测和胸部CT 结果一致的比例为92.8%。《新型冠状病毒感染的肺炎诊疗方案(试行第五版)》[19]建议,将胸部CT 作为湖北省COVID-19 疑似患者临床诊断的主要证据。胸部CT 易于操作,快速并且能够以高灵敏度检测早期的COVID-19,可为进一步诊断和控制COVID-19 提供有价值的信息。
3.6 其他
COVID-19 疫情之前,全球也暴发过SARS 和MERS 2 次冠状病毒严重疫情,MERS-CoV 和SARSCoV 的致死率(34.4%和9.6%)虽高于SARS-CoV-2(4.38 %)[1-2],但截至2020 年3 月22 日,COVID-19的确诊人数远超过前两次疫情,且还在不断蔓延,说明疫情传播更迅速。COVID-19 的潜伏期为0 ~24 d,平均约6.4 d[15]。
通过本研究发现,患者年龄、流行病学史、畏寒乏力等临床表现,淋巴细胞降低等检查结果,胸部CT 磨玻璃样表现是COVID-19 的特征因素,但由于纳入确诊病例的样本量太少,使本研究结果存在一定局限。为了控制COVID-19 疫情,有效的预防和控制措施必须包括早期发现、诊断、治疗和隔离,以阻止人与人之间的传播,并减少近距离接触者和医护人员之间的继发感染[20]。加强对流行病学史的调查和统计,控制疫情暴发区域的人口输入和输出。有发热、咳嗽等症状或淋巴细胞减少、C 反应蛋白升高等检查结果的患者,也应纳入怀疑病例并进行SARS-CoV-2 核酸测试筛查,特别是来自疫情暴发区域或与之有接触史的患者。即使对于没有流行病学史的患者,如其出现典型的临床表现和影像学表现,也可纳入怀疑病例并筛查。
