腹腔镜巨大子宫肌瘤剔除术前应用米非司酮的疗效评估
2020-06-15丁堪铄熊文雯沈庆君邓庆珊
丁堪铄,熊文雯,沈庆君,邓庆珊
(广东省妇幼保健院,广东 广州 510010)
子宫肌瘤(Uterine fibroids)是女性生殖系统中最常见的良性肿瘤之一,其病因目前尚未明确,国内外研究显示其与性激素水平、平滑肌细胞突变、孕激素受体表达异常等因素相关[1]。近年来米非司酮作为孕激素受体拮抗剂被广泛应用于子宫肌瘤孕激素受体表达异常的治疗上,可改善贫血、抑制肌瘤生长。而随着腹腔镜技术的成熟,目前对于年轻患者主要的治疗方法仍是腹腔镜子宫肌瘤剔除术,但临床上针对巨大子宫肌瘤(肌瘤直径≧7.0cm)患者,其腹腔镜剔除术难度大,术中术后并发症多、风险高,术后恢复欠佳。而关于米非司酮在腹腔镜剔除术中对巨大子宫肌瘤患者疗效影响的报道较少[2]。对此,本研究通过对巨大子宫肌瘤患者行腹腔镜剔除术前使用米非司酮,进一步了解其对手术疗效及并发症的影响。
1 资料与方法
1.1 一般资料
选择我院2018年1月至2019年6月收治的巨大子宫肌瘤患者共70例,其肌瘤至少有1个最大直径≧7.0 cm。根据患者意愿分为研究组(30例)、常规组(40例),均为未绝经患者,其年龄22~48岁。两组患者年龄、肌瘤位置、FIGO分类及数量等基本情况如表1,组间比较,差异均无统计学意义(P>0.05)。
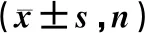
表1 两组患者基本情况比较
1.2 纳入及排除标准
1.2.1纳入标准 (1)所有患者均未绝经患者;(2)经影像学检查证实存在子宫肌瘤,且直径≧7.0 cm,符合我国巨大子宫肌瘤的诊断标准;(3)术前血红蛋白≧80 g/l;(4)自愿参与此次研究,签署知情同意书。
1.2.2排除标准 (1)妊娠期、哺乳期及高度怀疑肌瘤恶变;(2)有可疑妇科恶性肿瘤;(3)有严重心、肝、肾疾病及凝血功能障碍、出血倾向等;(4)术前3个月内使用过激素、抗凝类药物;(5)米非司酮过敏者。
1.3 服药方法
根据患者意愿及入组情况,研究组自术前1个月开始口服米非司酮,25 mg每晚一次至手术前晚。常规组术前行常规检查,不使用任何药物。
1.4 手术方法
所有患者均由同一手术医生操作,行腹腔镜下子宫肌瘤剔除术,麻醉方式采用气管插管全麻。
取平卧膀胱截石位,麻醉成功后,常规铺巾消毒,上简易举宫器。取脐孔上缘2 cm处做一纵切口,穿刺置入气腹针,建立CO2气腹,维持气腹压力为12~15 mmHg(1 mmHg=0.133 kPa),穿刺10 mm套管针,放置30°腹腔镜,改头低足高位,探查盆腔情况、明确肌瘤数目及位置等,根据肌瘤位置,于术者侧分别穿刺置入10 mm、5 mm套管针为主操作孔,右侧麦氏点处穿刺置入5 mm套管针为辅助操作孔。
于肌瘤包膜与正常肌层之间注射1:1垂体后叶素6 U,待子宫收缩后,采用单极电钩根据肌瘤位置、血管走行及缝合技巧等设计切口,切开子宫肌层至瘤体表面,大抓钳钳夹瘤体牵引,钝性分离瘤体包膜至基底部,电凝基底部血管并离断,使用强生0号可吸收倒刺线分别对瘤腔及浆肌层进行连续缝合,检查无明显出血。用肌瘤旋切器旋切取出肌瘤,并送病理检查。术毕常规冲洗盆腔、缝合穿刺口,术后给予预防感染、缩宫素静滴促进宫缩等处理。
1.5 观察指标
观察比较研究组患者术前1个月与手术前1天的子宫及肌瘤体积。参考子宫及肌瘤体积计算方法:体积=子宫(肌瘤)长度×宽度×厚度×0.52 cm3[3]。比较两组患者术中出血量、手术时间、术后血红蛋白下降情况(术前术后血红蛋白的差值)、下床时间、住院时间、术后并发症的发生率(感染、切口出血、皮下气肿、肠梗阻)等指标。同时观察研究组患者术前服用米非司酮的药物不良反应发生情况。
1.6 统计学方法
2 结果
2.1 研究组患者术前1个月与手术前1天的子宫体积及肌瘤体积的比较
经超声测量,发现研究组手术前1天的子宫体积及肌瘤体积较术前1个月均有缩小,且差异有统计学意义(P<0.05)。见表2。
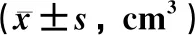
表2 研究组患者子宫及肌瘤体积的比较
2.2 两组患者术中情况的比较
比较两组患者术中出血量、手术时间,差异有统计学意义(P<0.05)。见表3。
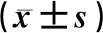
表3 两组患者术中出血量及手术时间的比较
2.3 两组患者术后恢复情况的比较
两组患者术后血红蛋白下降情况及下床时间的比较,差异均有统计学意义(P<0.05),住院时间组间比较差异无统计学意义。见表4。
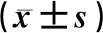
表4 两组患者术后恢复情况的比较
注:与研究组比较,*P>0.05
2.4 两组患者术后并发症发生率的比较
比较两组患者术后感染、切口出血、皮下气肿、肠梗阻等并发症的发生率,结果发现研究组发生率明显下降,差异有统计学意义(P<0.05)。见表5。

表5 两组患者术后并发症发生率的比较(例/%)
2.5 观察研究组患者术前服用米非司酮出现不良反应的情况
服药过程中观察发现2例患者出现轻微纳差、恶心、干呕,症状持续时间分别为3天、5天,未影响研究及手术进程,术前检查无一例出现肝肾功能损害。
3 讨论
子宫肌瘤好发于育龄期女性,近年来其发病率呈现出年轻化趋势[4]。其主要症状以月经量增多、月经周期缩短、贫血等表现,严重者可出现压迫症状、不孕、流产等。目前腹腔镜手术已被广泛应用于子宫肌瘤剔除术中,且获得良好疗效[5],但对于巨大子宫肌瘤患者,仍存在术中出血量多、手术风险高、术后并发症高等弊端,导致其术后恢复缓慢[6]。故如何术前缩小子宫肌瘤体积、减少术中出血量、降低手术风险、加快术后恢复等问题,目前已成为研究热点。国内外研究证实子宫肌瘤组织中雌、孕激素受体呈高表达[7],而米非司酮作为孕激素受体拮抗剂可抑制孕激素作用于子宫肌层,使间质细胞合成减少、诱导子宫肌瘤细胞凋亡、抑制肌瘤血管生成,导致子宫肌瘤萎缩、体积缩小、数目减少,同时可呈现出拮抗雌激素作用,抑制子宫内膜增生,改善贫血症状[8]。且米非司酮具有价格低、疗效好、安全性高等优势,因此,在巨大子宫肌瘤行腹腔镜剔除术前使用米非司酮可有效缩小肌瘤体积、控制子宫血供、降低术中术后并发症、提高患者机体耐受性、加快患者术后恢复、减少医疗费用等临床价值。
本研究中,研究组患者术前1个月口服米非司酮至术日,研究发现其术前1天子宫体积及肌瘤体积较术前1个月明显缩小,差异有统计学意义(P<0.05),说明米非司酮可有效缩小子宫体积及肌瘤体积,与齐国伟及张静等研究结果一致[9-10]。而研究组术中出血量及手术时间与常规组相比较,差异有统计学意义(P<0.05),进一步说明米非司酮在缩小肌瘤体积的同时,可抑制肌瘤周围血管增生及血供,减少术中出血量,降低手术操作的困难度,从而达到缩短手术时间的效果[11]。另一方面手术时间的长短还与术者的熟练程度、手术器械等相关,本研究选取同一手术者、同一单位,尽量排除其因不同术者所引起的差异性。
腹腔镜下子宫肌瘤剔除术最常见的手术并发症在于术中出血、术后切口渗血、感染、皮下气肿等,其术后复查血红蛋白、观察体温、腹胀、下床时间等指标来评估。然而针对巨大子宫肌瘤,腹腔镜仍具有一定的局限性,术中极易损伤输尿管、膀胱等组织,且出血多[12]。本研究显示,研究组患者术后血红蛋白下降情况、下床时间及并发症的发生率均低于常规组,差异有统计学意义(P<0.05),研究组住院时间略低于常规组,但差异无统计学意义(P>0.05)。与国内外相关研究结果相似[13-14],进一步表明巨大子宫肌瘤术前应用米非司酮可进一步降低手术风险,减少术后并发症的发生,更利于患者的恢复。
笔者认为研究组患者子宫体积缩小后其术中切口缩小、缝合难度下降,且减少了子宫的机械性损伤,术后切口渗血的发生率下降,从而导致术后发热、继发感染、腹胀、肠梗阻等并发症下降。且患者下床时间短更利于其术后恢复、缩短住院时间、降低住院费用等。目前有研究发现手术时间长短及手术操作的规范性与皮下气肿的发生率相关,故缩短手术时间及气腹时间,可降低患者术中术后皮下气肿的发生率。
目前国内外研究均以术前3个月小剂量米非司酮口服或术前3天大剂量口服,但其不良反应高,患者依从性低,极有可能影响手术效果[15]。本研究以术前1个月开始口服,缩短服药时间,加大剂量,提高患者依从性,然而手术效果与相关研究相似[10,14]。且本研究患者服药过程中,仅出现2例轻微纳差、恶心、干呕,症状持续时间分别为3 d、5 d,未影响研究及手术进程,术前检查无一例出现肝肾功能损害。说明适当调整米非司酮服药时间及剂量,其安全性更高、疗效更显著。但其不同剂量及疗程对腹腔镜下巨大子宫肌瘤剔除术前应用预处理疗效的研究仍需提高样本量并做随机对照实验研究进一步论证支持。
综上所述,对于巨大子宫肌瘤在行腹腔镜下子宫肌瘤剔除术前应用米非司酮治疗1个月,可有效缩小肌瘤体积、控制子宫血供、降低术中术后并发症、提高患者机体耐受性、加快患者术后恢复、减少医疗费用等临床价值,值得进一步在临床上及基层医疗机构推广。而鉴于本研究存在研究样本量较少,对照组缺乏等不足,有待进一步增加研究病例、增加对照组等方法更好地了解米非司酮对巨大子宫肌瘤行腹腔镜剔除术前应用的益处所在。
