Th1/Th2型细胞因子在HARRT免疫重建炎性综合征中的分析*
2020-06-15景博琼
薛 冰,闫 慧,景博琼
新疆医科大学第五附属医院检验科,新疆乌鲁木齐 830011
高效抗逆转录病毒治疗(HAART)是目前治疗人类免疫缺陷病毒(HIV)慢性感染和获得性免疫缺陷综合征(AIDS)最主要的手段,该疗法在一定程度上能够实现HIV和AIDS的免疫重建,延缓 HIV感染的疾病进程,提高AIDS患者的生活质量,延长其生命。但是有部分患者在HAART治疗过程中,多数在抗病毒治疗后3个月至6个月期间,对感染性致病源或非感染性致病源出现过度的炎性反应,导致临床症状加重,表现为原本已有效治疗的机会性感染恶化、出现新发感染等,称为免疫重建炎性综合征(IRIS)[1],本研究通过对HIV新发现且尚未治疗者和既往感染并已规范启动HARRT者(按有无发生IRIS进行分组)进行血清Th1型细胞因子白细胞介素(IL)-2、γ-干扰素(IFN-γ)和Th2型细胞因子IL-4、IL-10以及外周血中CD4+T细胞数量的测定,分析了Th1和Th2细胞因子在HARRT治疗中和治疗后发生IRIS时的变化特点。
1 资料与方法
1.1一般资料 选择2017年6月至2018年12月在新疆医科大学第五附属医院艾滋病自愿咨询检测(VCT)门诊就诊的HIV携带者或AIDS患者共69例。将其中23例新确诊患者纳入HIV新确诊组,该组中男17例、女6例,年龄30~60岁,平均(45.24±15.31)岁。既往已确诊并启用HARRT治疗46例,选择治疗方案为齐多夫定(AZT)+拉米夫定(3TC)+奈韦拉平(NVP)和AZT+3TC+依非韦伦(EFV)。将其中22例治疗后出现IRIS患者纳入IRIS组,该组中男16例、女6例;年龄27~53岁,平均(39.12±13.35)岁;将24例治疗后未出现IRIS患者纳入非IRIS组,其中男18例、女6例;年龄25~60岁,平均(42.66±17.81)岁。将研究期间来本院进行健康体检的24例健康体检者纳入健康对照组,其中男14例、女10例,年龄23~48岁,平均(35.32±12.81)岁。各组间性别比例及年龄比较,差异无统计学意义,具有可比性。
1.2纳入标准 AIDS 诊断标准均符合中华人民共和国国家标准HIV/AIDS诊断标准及处理原则(2002)。HARRT后IRIS的诊断符合抗逆转录病毒治疗后出现免疫反应,CD4+T细胞计数基线上升,患者出现的症状不能用药物毒性作用、不良反应或耐药性等原因解释。本研究中IRIS组的临床感染类型包括结核杆菌感染12例,单纯疱疹2例,带状疱疹3例,乙型肝炎2例,梅毒3例。
1.3样本采集 每位受试者分别抽取肘静脉采血,乙二胺四乙酸二钾(EDTA-K2)抗凝管采集2 mL,用于外周血CD4+T细胞计数,标本采集后4 h内完成检测;另一管无添加剂,用于细胞因子检测,标本采集后2 h内分离血清,并储存在-70 ℃的低温冰箱中,全部样本收集完成后统一检测。
1.4检测方法
1.4.1细胞因子 使用武汉博士德生物工程有限公司生产的人IL-2、人IL-4、人IL-10、人IFN-γ双抗体夹心酶联免疫试剂盒测定细胞因子,奥地利赛默飞MK-Ⅱ酶标仪比色分析结果。
1.4.2CD4+T细胞计数 采用BD FACS Count流式细胞仪及配套试剂盒检测。
2 结 果
2.1HIV新确诊组和健康对照组血清细胞因子水平和外周血CD4+T细胞数量比较 HIV新确诊组外周血的IL-2、IFN-γ、CD4+T细胞数量明显低于健康对照组,IL-4、IL-10明显高于健康对照组,差异均有统计学意义(P<0.05)。见表1。
2.2IRIS组和非IRIS组血清细胞因子水平和外周血CD4+T细胞数的比较 IRIS组外周血CD4+T细胞数明显低于非IRIS组,差异有统计学意义(P<0.05)。IRIS组IL-2、IFN-γ明显低于非IRIS组,IL-4、IL-10明显高于非IRIS组,差异均有统计学意义(P<0.05)。见表2。
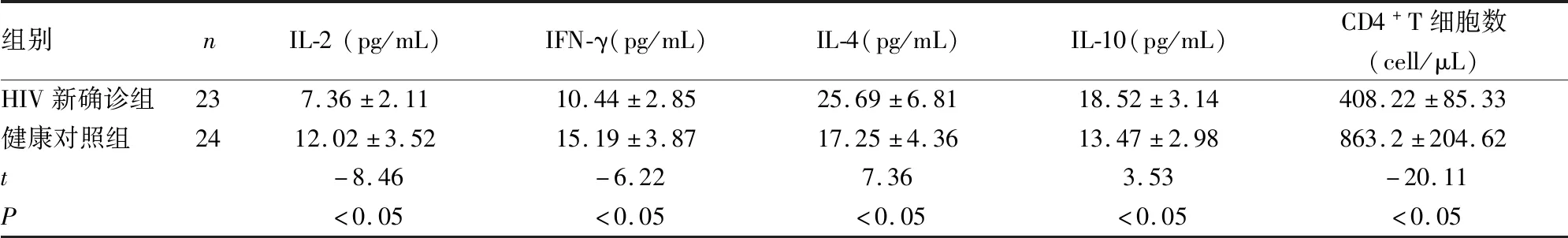
表1 HIV新确诊组和健康对照组血清细胞因子水平和CD4+T细胞数的比较
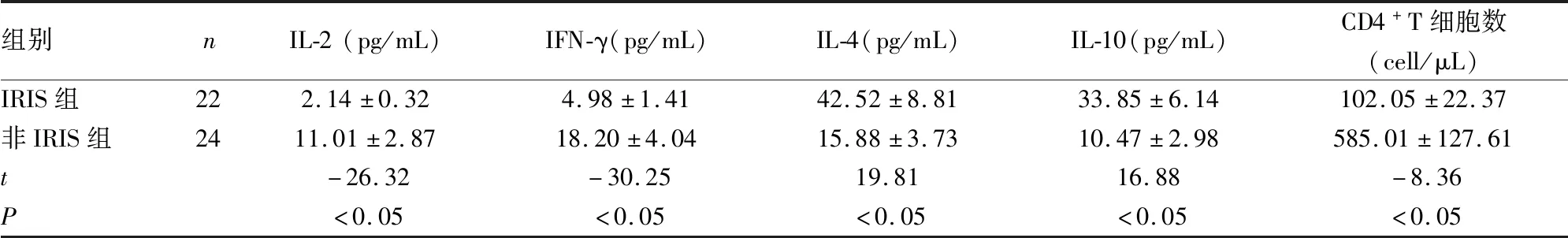
表2 IRIS组和非IRIS组血清细胞因子水平和CD4+T细胞数比较
3 讨 论
CD4是HIV糖蛋白的特异性受体,因此HIV主要感染CD4+T细胞,此外还能感染巨噬细胞,树突细胞、B细胞、脑小胶质细胞及EB病毒转化的B淋巴母细胞等。巨噬细胞及DC细胞可以产生IL-1,IL-12,它们可以促使CD4+T细胞成熟,CD4+T细胞计数能够反映人体的免疫功能,HIV感染人体后,除了会引起外周血CD4+T细胞数量的减少,还会导致细胞功能紊乱和细胞因子分泌异常而进一步影响免疫功能[3]。成熟的CD4+T细胞根据其生成细胞因子的不同,可分为Th1型细胞和Th2型细胞。Th1型细胞分泌的细胞因子IL-2及IFN-γ能够阻止细胞凋亡,而Th2型细胞分泌的细胞因子IL-4及IL-10可促进细胞凋亡[4]。
HARRT通常依据患者CD4+T淋巴细胞计数和病毒载量启动治疗,通常为CD4+T淋巴细胞计数<200/μL ,但越来越多的研究显示,越早开始HARRT,启动治疗时基线的CD4+T淋巴细胞计数越高,越有可能将CD4+T淋巴细胞计数维持在正常水平[5]。根据本文结果分析,即使CD4+T细胞没有降低至需要治疗的数量,Th1型和Th2型细胞因子水平与健康人相比也已开始发生变化,提示一旦机体受到HIV感染,除CD4+T细胞会受到病毒的持续攻击之外,细胞免疫功能也会受到影响,表现为Th1/Th2型细胞因子稳态的变化。2016年美国卫生与人类服务部(DHHS)正式提出只要HIV检测呈阳性,即不论 CD4+T 淋巴细胞计数为多少,都应尽早进行HARRT[6]。经过HARRT治疗,大多数人的免疫功能都会恢复,但是约20%的人可出现IRIS[7],这可能是因为随着抗病毒治疗后免疫功能的恢复,免疫系统功能增强,对先前潜伏感染的反应增加,使原来已被控制的感染加重或恶化。IRIS多出现在抗病毒治疗后3个月至6个月之间,常见的IRIS临床类型有结核及非结核分枝杆菌感染、疱疹病毒及深部真菌如隐球菌感染等[8-9]。
细胞因子通过影响细胞免疫和体液免疫反应的程度,影响HIV的复制,诱导感染者出现症状,其关系复杂,本文也显示在HIV感染早期即可出现细胞因子失衡的情况[10],如促进细胞免疫功能的IL-2、IFN-γ的水平明显低于健康对照组,证明在发生IRIS时机体的细胞免疫功能极度低下,大量参与细胞免疫的细胞因子被耗竭,弱化了其抗感染的能力,正常情况下IFN-γ可诱导Th0型细胞向Th1亚群分化,而低水平的IFN-γ表达也会减少Th1生成,导致CD4+T细胞免疫功能进一步减弱;IL-4则促进Th2活化,活化的Th2细胞分泌IL-4、IL-10等,同时HIV也可刺激外周血单个核细胞产生 IL-10,而IL-10抑制Th1细胞的活化和增殖,而Th1细胞产生的IL-2,可增强活化诱导的细胞死亡(AICD)效应[11-12]。
根据本研究,笔者认为HIV一经确诊,就应该对感染者进行抗病毒治疗,有利于维持CD4+T细胞数量,使其保持在较高水平,保持细胞因子稳态,更好地发挥抗病毒、抗感染的免疫作用,此外,虽然HARRT治疗过程中会发生IRIS或者有耐药现象产生,但是HARRT仍是治疗HIV/AIDS最好的临床方法,本文通过分析新确诊HIV感染者和HARRT治疗后有无发生IRIS患者血清中Th1/Th2型细胞因子水平变化,为今后使用细胞因子治疗HIV提供了理论支持[13]。
