23例脊柱结核并发艾滋病患者的手术疗效观察
2020-06-13何敏蒲育蔡玉郭李邦银何磊环明苍
何敏 蒲育 蔡玉郭 李邦银 何磊 环明苍
人类免疫缺陷病毒(HIV)感染者细胞免疫功能低下,易引起结核分枝杆菌(MTB)感染或复燃,且随着CD4+T淋巴细胞计数下降,结核病灶难以局限而随血液播散,导致骨关节结核发生,其中脊柱结核在骨关节结核中最为常见。随着HIV感染和耐药MTB菌株的不断增多,脊柱结核并发艾滋病(AIDS)的发生率亦逐年升高,需要手术治疗的患者也并不罕见。单纯脊柱结核的治疗主要是在抗结核药物治疗的基础上行开放手术,但脊柱结核并发AIDS如何治疗,疗效怎样,罕有文献报道。笔者搜集成都市公共卫生临床医疗中心经手术治疗的23例脊柱结核并发AIDS患者的临床资料,分析手术治疗效果。
资料和方法
一、研究资料
1.研究对象:搜集2014年1月至2018年1月成都市公共卫生临床医疗中心住院行手术治疗的23例脊柱结核并发AIDS患者的临床资料。其中,男18例(78.3%),女5例(21.7%);年龄范围20~69岁,中位年龄42岁;病程2~9个月,平均病程(4.4±1.2)个月;并发结核性脑膜脑炎3例、肺结核5例、梅毒5例、丙型肝炎3例、乙型肝炎2例;均有病变部位疼痛,术前视觉模拟评分(VAS评分)为(8.2±0.6)分;3例有午后低热、盗汗等全身结核中毒症状;手术节段颈椎1例、胸椎13例、胸腰段2例、腰椎5例、腰骶椎2例;病变累及1个椎体者1例、2个椎体者16例、3个椎体者6例;后凸畸形者6例,后凸角(Cobb角)9°~38°;入院时脊髓神经功能Frankel分级B级1例、C级1例、D级2例、E级 19例。
2.纳入标准[1]:(1)经临床症状及体征、实验室及影像学检查、组织病理学检查确诊为活动期脊柱结核者;(2)按照《中国艾滋病诊疗指南(2018版)》[2]诊断标准确诊为AIDS者;(3)手术方式采取病灶清除+植骨融合+内固定,缺一不可;(4)可以并发肺结核或其他部位结核。
3.排除标准[1]:(1)病情危重者;(2)并发器质性疾病难以耐受麻醉及手术者;(3)精神疾病不能配合手术治疗者。
二、手术方法
1.手术时机:所有患者均请结核内科专家制定个体化抗结核药物治疗方案,期间定期复查血红细胞沉降率(ESR)、C-反应蛋白(CRP)、血常规、肝肾功能等,常规行术前抗结核药物治疗的有效性评价。若术前抗结核药物治疗有效性评价提示有效,则无需等待ESR、CRP等指标降至正常或接近正常,即可安排手术。对并发有血行播散性肺结核、结核性脑膜炎、多部位结核、耐药结核病等的患者,慎重选择手术时机,术前至少行抗结核药物治疗6~8周;对脊髓压迫症状进行性加重的患者,只要抗结核药物治疗后有结核中毒症状减轻,ESR、CRP下降等有效征象,即应尽早手术,以解除脊髓压迫、挽救脊髓功能[3]。
2.围术期管理:采用抗结核药物治疗,同时进行高效抗逆转录病毒疗法(highly active antiretroviral therapy,HAART)治疗。加强营养和全身支持治疗,增强免疫力。术后预防性抗感染治疗1~7 d,当连续3 d引流量少于50 ml/d,复查手术区域无明显积液后可拔除引流管;经胸腔手术患者复查提示肺复张、胸腔无明显积液后拔除胸腔闭式引流管。
3.手术方式及操作:全麻,颈椎结核采用颈前横切口或斜切口入路,胸3~12椎体结核采用前方经胸切除肋骨入路,胸腰段结核采用前后联合入路,腰椎结核采用腹膜外入路,腰骶段结核采用经后入路。前入路患者手术中结扎椎体节段血管,合理清除结核病灶(椎旁冷脓肿、肉芽组织和干酪样物质、游离死骨、病理性增生骨赘、坏死椎间盘),修整植骨槽,大量双氧水、生理盐水、碳酸氢钠液冲冼术区,恢复椎体前柱高度后于骨槽镶嵌打压植入三面皮质髂骨或肋骨,检查植骨块稳定性,安置内固定器械。后入路采用以病椎为中心的后正中切口,置入椎弓根螺钉固定。咬除病变侧椎板、黄韧带、关节突关节。保护好脊髓及神经根,合理清除结核病灶,测量骨缺损高度,将术中切除的椎板或自体髂骨打压植入椎体间。通过交替更换两侧钛棒进行矫形固定,在椎板缺如区域植入自体颗粒骨。前后联合入路患者采用先俯卧位行后路钉棒系统固定,再侧卧位行前路病灶清除+植骨术。术区引流管固定,严密缝合各层。
4.术后处理及随访:下床活动根据术中脊柱稳定性决定,若短节段植骨内固定,鼓励患者术后2~3 d离床活动;跨节段植骨内固定者,若植骨及内固定可靠,也可佩戴支具早期离床活动,无需延长卧床休息。颈椎结核若术中植骨、内固定稳定,也可佩戴头颈胸支具早期下地活动,加快术后快速康复、降低术后并发症发生。术后支具保护一般12~18周。术后根据MTB DNA、GeneXpert MTB/RIF、MTB改良罗氏培养基培养检测及药物敏感性试验(简称“药敏试验”)结果等酌情调整抗结核药物治疗方案。术后继续行抗结核药物治疗,总疗程12~18个月,术后定期随访。
三、观察指标
术中出血量,术后并发症,VAS评分,手术前与末次随访时脊髓神经功能Frankel分级,ESR、CRP、CD4+T淋巴细胞计数量,影像学检查病灶情况,末次随访时植骨融合Bridwell分级。
四、统计学分析
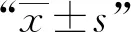
结 果
一、手术情况
23例患者均顺利完成手术,其中,前路手术20例,后路手术2例,前后联合手术1例。手术时间105~460 min,平均手术时间为(268.4±11.3) min;术中出血量200~1200 ml,平均出血量为(490.6±101.5) ml。22例手术切口Ⅰ期愈合,仅1例手术切口脂肪液化,皮下积液,加强换药后手术切口愈合,均无手术切口感染。
二、治疗效果
23例患者全部获得随访,随访时间为12~42个月,平均(18.0±6.4)个月。末次随访时VAS评分为(1.0±0.7)分,明显低于术前的(8.2±0.6)分,差异有统计学意义(t=6.15,P=0.001),患者疼痛较术前明显改善。4例术前有神经功能损伤患者于术后2周至1.5个月内恢复至正常。
经抗结核药物治疗及手术治疗后,患者ESR和CRP均逐渐下降,末次随访时同术前比较,差异均有统计学意义;经围手术期管理及后续以HAART为主的综合治疗,患者CD4+T淋巴细胞计数逐渐上升,末次随访时和术前比较,差异有统计学意义(表1)。
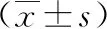
表1 研究对象手术治疗前、末次随访实验室检测指标变化情况
22例植骨融合符合Bridwell Ⅰ级标准,1例植骨融合符合Bridwell Ⅱ级标准,融合时间6.7~11.9个月,中位时间为6个月。有2例患者出现了其他部位的骨结核,1例调整抗结核药物治疗方案后治愈,仅1例行新发部位的二次手术后治愈。其余21例患者影像学检查无新发脓肿及死骨,结核治愈。末次随访时未出现内固定器断裂患者。典型病例见图1~9。
2例患者术后1 d出现癫痫,对症治疗3~5 d后恢复正常;5例术后出现肺不张、高热,经抗感染、肺功能锻炼后肺复张满意,体温降至正常;11例术后出现腹胀,禁食 2~5 d,肠道通畅后逐渐过渡到正常饮食。
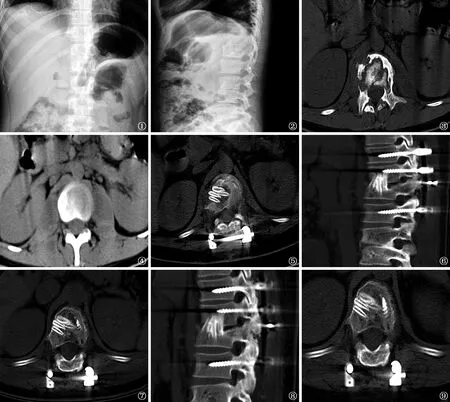
图1~9 患者,男,20岁,胸12、腰1椎体结核并发AIDS。因“胸背部疼痛1年”,于2015年2月26日入院, 3月19日在全麻下行前路胸12、腰1椎体及椎旁病灶清除+取肋骨植骨+钉棒系统内固定术。图1、2为术前腰椎正、侧位X线摄影(2015年2月27日),见胸12、腰1椎间隙狭窄、椎体骨质破坏。图3、4为术前腰椎CT扫描(2015年2月27日),见胸12、腰1骨质破坏,死骨及椎旁脓肿形成。图5为术后4个月CT扫描(2015年6月15日),见植骨在位,脓肿消失。图6、7为术后3年CT扫描(2018年6月21日),见内固定在位,植骨融合。图8、9为术后4年CT扫描(2019年10月2日),见内固定在位,植骨融合
讨 论
抗结核药物治疗是脊柱结核治愈的关键,尤其对于复治或者耐药结核病患者,抗结核药物治疗是手术能否成功的关键[4]。并发AIDS的结核病患者的抗结核药物治疗原则与单纯结核病患者相同,但抗结核药物使用时应注意与抗病毒药物之间的相互作用及配伍禁忌。患者既往用药史、地区耐药情况、医师个人临床经验及用药习惯均会对抗结核药物治疗效果产生影响。如果MTB对一线抗结核药物敏感,则使用异烟肼+利福平(或利福布汀)+乙胺丁醇+吡嗪酰胺进行2个月的强化期治疗,然后使用异烟肼+利福平(利福布汀)进行4个月的巩固期治疗。对抗结核药物治疗反应延迟 (即在抗结核药物治疗2个月后仍有结核中毒症状或者MTB培养仍为阳性)的骨和关节结核患者,抗结核药物治疗疗程应延长至9个月。中枢神经系统结核患者,疗程应延长到9~12个月,对于脊柱结核并发AIDS的患者,抗结核药物治疗的疗程需达12~18个月。所有结核病并发AIDS患者无论CD4+T淋巴细胞计数水平如何均应尽早接受HAART治疗。对CD4+T淋巴细胞计数<50个/μl的严重免疫缺陷患者,建议在抗结核药物治疗2周内开始行HAART治疗;对于CD4+T淋巴细胞计数≥50个/μl的患者,建议在8周内尽快启动HAART治疗;证实为耐药结核病的患者,在使用二线抗结核药物后2~4周内开始行HAART治疗[2];对于中枢神经系统结核患者,早期启动HAART治疗发生免疫重建炎性综合征的风险较高,需注意严密观察,这类患者启动HAART治疗的最佳时机尚未明确[5]。
脊柱结核手术治疗方式有多种,总的原则是清除病灶及治疗因MTB感染所致的功能损害[6]。由于疾病的特殊性,脊柱结核并发AIDS患者具有免疫力低下、营养不良、机会性感染率高等特点,且常并发多种其他疾病,术后发生并发症的几率大大增加。AIDS患者由于手术后创伤应激反应,细胞免疫功能可出现不同程度的下降,当CD4+T淋巴细胞计数<200 个/μl时,出现机会感染的概率明显上升。单纯CD4+T淋巴细胞计数并不是决定脊柱结核并发AIDS患者手术时机选择的唯一因素[7]。本组患者对比术前CD4+T淋巴细胞计数,术后无明显下降,说明只要坚持规范化抗病毒、抗结核治疗,手术对于患者免疫功能的影响和干扰有限;即使出现术后并发症,只要及时处理,一般不会带来严重后果。单纯以ESR和CRP检测水平作为手术时机选择不尽科学,手术时机的选择应该基于术前抗结核药物治疗有效性的评价和术前有效抗病毒治疗基础上进行综合评估。但如果脊髓压迫症状进行性加重,则需尽早手术,以挽救脊髓功能。
本研究中23例患者总体治疗效果良好,术后未出现手术切口感染,末次随访时疼痛消失,植骨融合达到Bridwell Ⅰ~Ⅱ级标准,瘫痪症状得到完全恢复,达到手术预期效果。这与术前抗结核药物治疗有效性评价及强化围手术期管理后选择恰当的手术时机相关。但术后仍有部分患者出现肺部感染、腹胀、癫痫等并发症,考虑系经胸手术对患者心肺功能的干扰,患者免疫力低下,术后疼痛,较易出现肺不张所致的肺部感染。特别值得关注的是2例并发结核性脑膜脑炎患者术后癫痫发作,虽未造成严重后果,但仍值得警惕,术前需行隐匿性机会感染病灶及头颅检查,降低术后并发症的发生。
综上,脊柱结核并发AIDS的患者如进行手术治疗,应在规范、有效抗结核药物和HAART治疗的前提下,严格掌握手术适应证,合理选择手术时机及手术方式;强化围手术期管理,术前行充分的抗结核药物治疗有效性评价,在此前提下实施手术是安全有效的。
