机械吸栓装置在下肢静脉血栓治疗中的应用
2020-06-08张嫚嫚蹇兆成孙燕坤孙顺吉
张嫚嫚 蹇兆成 王 凯 夏 晴 孙燕坤 孙顺吉*
下肢静脉血栓是常见的血管外科疾病,而深静脉血栓形成(deep venous thrombosis,DVT)已经成为美国第3位常见的心血管疾病,栓子脱落容易造成肺动脉栓塞(pulmonary embolism,PE),而DVT患者发生PE的概率高达40%~50%,且一旦发生肺栓塞,1周内存活率仅为71.1%[1]。下肢静脉血栓治疗不及时,将引发血栓后综合征(post-thrombotic syndrome,PTS),包括下肢肿胀、疼痛、静脉迂曲、瘙痒、色素沉着和皮炎,反复发作形成经久不愈的慢性溃疡。目前,公认的清除血栓的方式有系统溶栓、导管接触性溶栓(catheterdirected thrombolysis,CDT)、经皮机械血栓清除术(percutaneous mechanical thrombectomy,PMT)、手术取栓及联合治疗。本研究旨在对比分析PMT、CDT及两者联合治疗的疗效,为临床治疗下肢静脉血栓提供参考。
1 资料与方法
1.1 一般资料
选取2016年9月至2018年5月潍坊医学院附属医院收治的81例下肢静脉血栓的患者,其中男性38例,女性43例;年龄29~76岁,平均年龄(53.7±9.6)岁。按照治疗方法的不同,将其分为CDT组(37例)、PMT组(25例)和PMT+CDT组(19例),3组患者入院时膝上15 cm周径差分别为(5.2±1.9)cm、(5.6±2.0)cm和(5.0±2.5)cm;患者治疗前均置入下腔静脉滤器,防止血栓脱落。所有患者一般资料差异无统计学意义,具有可比性。
1.2 纳入与排除标准
(1)纳入标准:①发病时间<4周;②入院后D-二聚体指标高于正常值;③联合超声检查诊断为下肢深静脉血栓;④无溶栓及抗凝禁忌证;⑤无造影剂过敏史。
(2)排除标准:①合并癌栓;②肾功能较差;③预期生存时间<1年;④有严重出血风险。
1.3 仪器设备
筛查下肢深静脉血栓选用DC-3型彩色多普勒(深圳迈瑞公司),探头频率5~12 MHz。下肢深静脉造影选用DSA Axiom-Artis-dra型数字平板血管造影系统(德国西门子公司)。CDT溶栓导管选用Uni-Fuse溶栓导管(上海美创医疗器械有限公司),经皮机械血栓清除术选用AngioJet配套导管(美国波士顿科学公司)。
1.4 治疗方法
(1)CDT组:通过健侧股静脉入径,导丝配合翻山导管逆向开通患侧,若无法开通则经过患侧腘静脉顺行开通病变血管。将导管尖端插入栓子内部,持续泵入溶栓药物。
(2)PMT组:通过流体力学产生负压,抽吸直径2 cm范围内的血栓。若患病时间较长,血栓无法完全清除,可导管注射尿激酶溶栓,15 min后再次吸栓。吸栓后造影观察血管通畅情况。
(3)PMT+CDT组:应用抗凝药物全身抗凝,先机械吸栓,步骤同PMT组,再导管接触性溶栓,步骤同CDT组。
(4)术后监测:3组患者术后每6~8 h监测凝血功能,住院期间规范抗凝,并根据国际标准化比值(international normalization ratio,INR)2.0~3.0调整剂量。初次形成血栓者抗凝3~6个月,复发血栓者服用华法林时间适当延长,6~12个月,合并肿瘤疾病者长期服用,出院后指导患者穿戴梯度压力袜及规范抗凝。
1.5 疗效评估
(1)静脉血栓治疗成功评定:以血栓清除率和治疗前后膝上15 cm周径差为标准,其计算为公式1:
血栓清除率=(治疗前血栓体积-治疗后血栓体积)÷治疗前血栓体积×100%。比较患肢髂总静脉、髂外静脉、股总静脉、股浅静脉及腘静脉的血栓清除率。血栓清除率<50%为Ⅰ级,50%~90%为Ⅱ级,>90%为Ⅲ级[2]。
(2)临床治疗效果评定:症状消失为治愈,症状基本消失为显效,症状明显改善为好转,症状未见明显改善为无效[3]。3个月、6个月和12个月后复查,根据症状及体征进行Villalta评分,评定PTS情况。观察患肢疼痛、痉挛、沉重感、感觉异常以及皮肤瘙痒情况,若无以上症状得0分,若有以上症状,根据严重程度得分,轻度(1分),中度(2分),重度(3分)。观察患肢胫前水肿、皮肤硬化、色素沉着、静脉曲张、皮肤潮红、压痛等体征,若无以上体征得0分,若有以上症状,根据严重程度得分,轻度(1分),中度(2分),重度(3分)。总分0~4分,可评估为无PTS;总分5~14分,评估为轻度PTS;总分15~33分,评估为重度PTS;患肢一旦发生溃疡,则评估为重度PTS。
1.6 统计学方法
采用SPSS22.0统计软件对所有数据进行分析。所有数据呈正态分布,计量资料采用均值±标准差(±s)表示,3组之间比较采用单因素方差分析检验,血栓清除率及临床效果的比较采用秩和检验,计数资料采用百分率(%)表示,以P<0.05为差异有统计学意义。
2 结果
2.1 三组治疗后一般情况比较
CDT组住院时间最长,PMT组住院时间最短;CDT组住院费用少于其他两组,差异有统计学意义(F=18.4,P<0.05),但PMT组与CDT+PMT组住院费用无统计学意义;PMT组只在术中溶栓,溶栓时间与尿激酶用量虽有统计学差异,但无临床意义,PMT+CDT组溶栓时间及尿激酶用量明显少于CDT组,差异有统计学意义(F=17.9,P<0.05);治疗前3组患健侧大腿周径差无差别(F=12.8,P>0.05)。见表1。
表1 三组治疗后一般情况比较(±s)
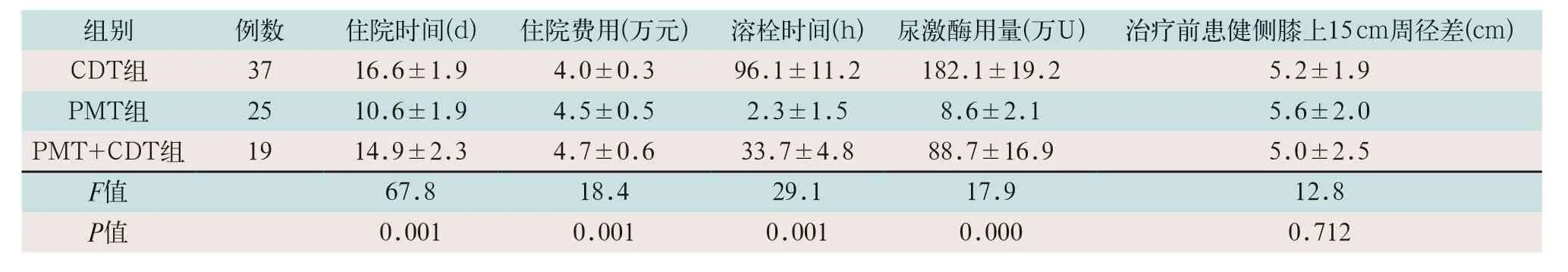
表1 三组治疗后一般情况比较(±s)
2.2 三组治疗后血栓清除率比较
PMT组44%的患肢达到Ⅲ级溶栓效果,PMT+CDT组有63%的患肢达到Ⅲ级溶栓效果,PMT+CDT组与PMT组血栓清除率无统计学差异,秩和检验分析两组血栓清除率均优于CDT组,差异有统计学意义(Z=2.30,P<0.05),见表2。

表2 三组治疗后血栓清除率比较[例(%)]
2.3 三组治疗后临床效果比较
(1)单因素方差分析3组治疗前后膝上15 cm大腿周径差有统计学意义(F=15.6,P<0.05),治疗前后膝下15 cm小腿周径差有统计学意义(F=20.1,P<0.05),见表3。
表3 三组治疗前后下肢周径差比较(cm,±s)

表3 三组治疗前后下肢周径差比较(cm,±s)
(2)PMT+CDT组治愈率为42.1%,与PMT组相比,临床效果无统计学差异,与CDT组相比,差异有统计学意义。PMT组治愈率为32.0%,与CDT组相比,差异有统计学意义(F=11.3,P<0.05),见表4。
(3)下肢静脉血栓患者治疗前后影像学表现见图1、图2和图3。

表4 三组治疗后临床效果比较[例(%)]

图1 右侧髂股静脉血栓CDT治疗前后血管造影图

图2 右侧股静脉血栓PMT治疗前后血管造影图
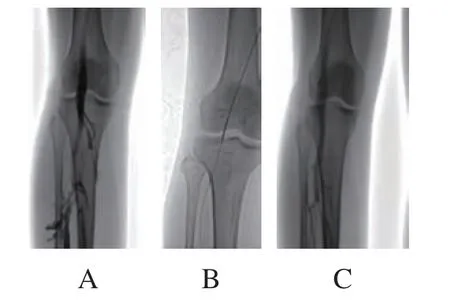
图3 右侧腘静脉血栓PMT+CDT治疗前后血管造影图

表5 三组手术后3个月、6个月和12个月PTS的发生情况比较(例)
2.4 三组手术后3个月、6个月和12个月PTS比较
三组患者治疗后3个月及6个月复查,PMT+CDT组与PMT组PTS的发生率无差异;12个月后复查,PMT+CDT组与PMT组PTS的发生率比较差异有统计学意义(F=14.2,P<0.05)。3个月、6个月及12个月复查,PMT组与CDT组相比,PMT+CDT组与CDT组相比,差异均有统计学意义(F=22.5,P<0.05);三组术后3个月发生PTS情况比较无差异,术后6个月和12个月发生PTS情况比较差异有统计学意义(F=25.1,F=19.8;P<0.05),见表5。
2.5 三组手术并发症比较
三组术中未出现大出血、支架脱落、肺栓塞等情况。术后穿刺点部位未出现出血。术后CDT组1例患者出现一过性血尿,平均时间2.3 h,PMT组15例患者出现一过性血尿,平均时间(5.6±3.1)h,PMT+CDT组11例患者出现一过性血尿,平均时间(6.1±4.0)h。
3 讨论
急性下肢深静脉血栓形成迅速且起病急,多见于外伤、术后、长期卧床、癌症和昏迷等患者。D-二聚体检测不能作为唯一的诊断DVT指标,应在超声、数字减影血管造影(digital subtraction angiography,DSA)的基础上辅以诊断。目前,急性DVT尚无统一治疗标准,急性下肢深静脉血栓的基础治疗是抗凝,可减少血栓的蔓延及预防肺栓塞。单独的抗凝无显着的血栓溶解性,在下肢静脉血栓形成的自然病程中,如果患者仅应用抗凝药物治疗,5年后下肢溃疡的发生率为15%,静脉性跛行的发生率为40%,15%的患者出现行走困难,100%的患者生活质量受到了影响[4]。对于初发急性下肢静脉DVT,出血风险小、预期生命较长的患者,或者合并股青肿的患者,应尽快清除血栓、恢复静脉血流及挽救瓣膜功能[5]。下肢静脉血栓患者常伴有髂静脉狭窄,若不及时处理髂静脉狭窄,下肢静脉回流受阻,血栓的复发率会极大升高[6]。本研究中17例左侧髂静脉狭窄患者根据狭窄情况不同给予球囊扩张或支架植入治疗,术中无明显出血及其他并发症。
本研究发现,3组患者住院费用及住院时间有统计学差异,CDT组住院费用最低但住院时间最长,PMT组只在术中喷射尿激酶,溶栓时间及尿激酶用量少,虽有统计学意义,但无临床对比意义。PMT+CDT组溶栓时间及尿激酶用量明显少于CDT组,患者出血风险减小,差异有统计学意义。PMT+CDT组治疗前后平均患侧大腿周径差(1.6±0.7)明显小于CDT组(2.4±0.8),差异有统计学意义,PMT+CDT组治疗前后平均患侧大腿周径差大于PMT组,但差异无统计学意义。CDT组只有30%的患者达到Ⅲ级溶栓效果,PMT组有44%患者达到Ⅲ级溶栓效果,PMT+CDT组有63%患者达到Ⅲ级溶栓效果,但血栓清除率只有PMT+CDT组与CDT组有差异。术后3个月和6个月复查,PMT+CDT组与PMT组PTS的发生率无统计学差异,但12个月后,二者有明显统计学差异。单纯的机械吸栓近期疗效可有效清除血栓,但远期疗效不如机械吸栓联合导管接触性溶栓,优点是治疗后血管通畅度高,出血风险小,住院时间稍短,但缺点是住院费用高。
本研究分析了3种治疗方法,CDT是将溶栓导管通过静脉通路置入血栓中,泵入药物溶解血栓,优势在于使局部维持较高的药物浓度,有利于血栓的溶解,但随着导管在体内时间延长,可以导致局部血栓的形成;溶栓药物的用量控制不当,可发生出血风险。导管接触性溶栓住院时间长,溶栓后需要进行多次造影观察血栓溶解情况[7]。PMT并发症少,出血风险小,由于吸栓时机械破坏红细胞,术后可出现一过性血尿,可通过水化及碱化尿液加快缓解。经皮机械血栓清除术可缩短住院时间及溶栓时间,但抽吸设备价格昂贵,部分患者不愿进行机械吸栓治疗。PMT+CDT机械清除未完全机化的血栓,由于部分血栓形成时间>14 d,栓子完全机化,单纯机械吸栓不能完全将血栓清除,造影后管壁可见明显血栓残留,管腔狭窄明显,导管接触性溶栓局部提高溶栓药物浓度,加速血栓溶解,优点是血栓清除率高,血管通畅度好,PTS发生率低,缺点是住院费用昂贵。
早期血栓清除可迅速解决与静脉阻塞相关的症状,并可恢复瓣膜功能,从而降低PTS的发生率。急性深静脉血栓的治疗远期效果不一,应尽早开通血流通路,保护瓣膜功能,降低PTS的发生率[8]。根据结果显示,单纯机械吸栓与机械吸栓联合溶栓的临床疗效在短期内无明显差异,但远期疗效有明显差异,PTS发生率低。在人员和设备条件许可的情况下,与单纯机械吸栓和导管溶栓相比,应首选机械吸栓联合置管治疗增加血栓清除效果,减少PTS发生率[9]。本研究的局限性在于该项工作为回顾性,评估的患者数量有限,评估的时间有限,以及一些患者随访失败。
4 结论
经皮机械血栓清除术联合导管接触性溶栓能有效提高血栓清除率,快速解除下肢深静脉压力增高引起的回流障碍,促进血液回流,增加血管通畅度。远期能减少PTS的发生,改善DVT患者的预后。
