银屑病与不良妊娠结局相关性的Meta分析
2020-06-05张沙沙宋向凤李敏付丹丹张孟杰胡华田中伟新乡医学院第一附属医院皮肤科河南卫辉453100
张沙沙 宋向凤 李敏 付丹丹 张孟杰 胡华 田中伟 新乡医学院第一附属医院皮肤科,河南卫辉453100
通信作者:田中伟,Email:zhonwt@xxmu.edu.cn
银屑病是一种慢性、炎症性、复发性并由多种基因介导的免疫性皮肤疾病[1⁃3],其病因和发病机制目前尚不清楚。不良妊娠结局包括自然流产、早产(<37 周)、胎死宫内、异位妊娠、葡萄胎、低出生体重等。有研究称[4],一些自身免疫性疾病是不良妊娠结局的危险因素。Ben⁃David 等[5]认为,银屑病是影响不良妊娠结局的危险因素,而有些学者则认为,银屑病并不增加不良妊娠结局[6⁃7]。各文献观点差异较大,因此有必要探讨两者之间的关系,为临床医生的诊疗提供科学依据,以获得更好的母婴结局。本文通过Meta 分析探讨银屑病与不良妊娠结局的相关性。
一、资料与方法
1.资料来源:以“银屑病、妊娠结局、相关性”为主题词检索中国期刊网全文数据库、万方数据库、维普数据库和以“Psoriasis、Pregnancy outcome、Relevance、Relationship”为主题词检索PubMed、Embase、Cochrane Library 数据库,在1980 年1 月至2018 年12 月间公开发表的所有关于银屑病与妊娠结局之间关系的研究,并筛查各纳入文献及有关综述研究的参考文献。文献的语种限制为中文和英文。
2.纳入和排除标准:不良妊娠结局的研究主要包括剖宫产、早产、子痫或者先兆子痫、流产、低出生体重、高出生体重、死胎、先天畸形、胎盘早剥、过期产、Apgar 评分(出生5 min)、羊水过多、羊水过少。纳入标准:①研究类型为横断面研究、病例对照研究、队列研究等;②银屑病和妊娠结局诊断明确;③银屑病患者未经药物治疗或治疗药物对妊娠无影响或文献中未提及存在影响;④文章中给出银屑病患者中妊娠结局的发病率或可以转化为发病率的相关数据。排除标准:①排除重复报告、个案报道、摘要、研究目的及对象不符合纳入标准的文献;②实验设计方法不合理、数据不完整或统计方法存在明显错误的文献;③病例诊断标准不明确;④无对照组;⑤未提供比值比(odds ratio,OR)及95%可信区间(confidence interval⁃l,CI)或不能转化为OR及95%CI 的数据。
3.文献筛选和质量评价:按照中英文主题词对各数据库进行检索,根据文献标题和摘要进行初步筛选,排除不符合要求的文献,对初筛后的文献阅读全文,明确试验设计细节等,确定是否将其最终纳入(图1)。在符合要求的文献中查找并删除重复发表的文献,对纳入文献提取数据,包括作者、发表年份、研究对象的国别、研究类型、校正的因素、病例严重程度、病例组及对照组的人数等,以上过程由2名评价者按照纳入与排除标准独立筛选文献、提取资料及评价质量,并交叉核对,若遇争议则由第3人经讨论决定。对纳入研究的方法学质量评价采用MOOSE 清单[8]进行评估,评估的问题包括:①对研究人群是否进行了清晰的定义;②对结局或结局评估是否有清晰的定义;③是否独立评估了结局参数;④随访是否足够;⑤随访时有无选择性失访;⑥是否识别了重要混杂因素和预后因素的预测,每个选择可以用“是”、“否”、“不清楚”作答。潜在的发表偏倚采用“漏斗图”分析。
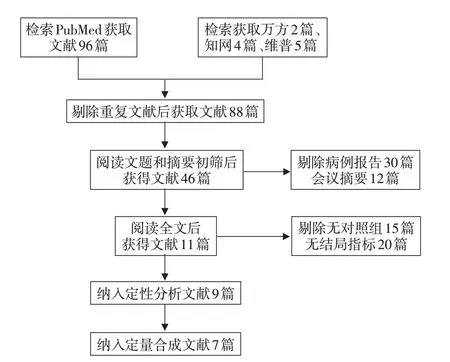
图1 文献筛选流程图 检索文献107篇,经剔除重复文献、病例报告、会议摘要、无对照组、无结局指标等,最终纳入定量合成文献7篇
4.统计分析:采用Revman5.3软件,分析银屑病与非银屑病患者中妊娠结局的OR 值。建立Meta 分析数据库,当I2<50%,异质较小,采用固定效应模型;I2>50%,异质性较大,采用随机效应模型进行分析,计算多个研究统计量加权合并后的平均统计量,P <0.05为差异有统计学意义。
二、结果
1.检索筛选文献:共检索到可供初筛的文献107篇,其中中文文献11 篇,经初筛剔除重复文献后得到88 篇,通过标题及全文阅读去除病例报告30 篇及会议摘要等12 篇后获取文献46篇,通过阅读全文去除无对照组及无结局指标共35篇后获取11篇,纳入定性分析及定量合成后最终纳入7篇文献。文献筛选流程见图1。
2.纳入文献特征及质量评价:7篇文献包括1篇队列研究,4篇病例对照研究,2篇横断面研究。见表1。纳入研究对象病例组12 094例、对照组961 553例。文献中排除标准主要包括:肿瘤、艾滋病、器官或骨髓移植、自身免疫性疾病、分娩前2 年接受系统药物治疗、妊娠后的银屑病、医疗数据缺乏等等;校正的因素主要包括:年龄、种族、既往流产史、高血压、糖尿病、贫血、抑郁、吸烟、饮酒、体重、分娩次数、用药情况、辅助生殖技术的使用、收入情况等。按照MOOSE 清单的6 个评估问题,除Bröms 等[9]对“随访是否足够、随访时有无选择性失访”,Cohen⁃Barak 等[10]对“随访是否足够”,Yang 等[11]对“随访时有无选择性失访”的答案为“不清楚”外,其余答案均为“是”,文献质量较高。7篇文献均进行相关因素的校正。漏斗图基本对称,文献发表偏倚可能性较小。

表1 纳入的银屑病与妊娠结局相关性文献的主要信息
3.异质性检验及Meta分析结果:采用随机效应模型分析7 篇文献,结果显示,银屑病患者中剖宫产、子痫或先兆子痫、早产风险较非银屑病患者发病风险高,差异有统计学意义;自然流产、低出生体重、死胎、高出生体重、先天畸形、胎盘早剥、过期产、Apgar评分<7、羊水过多、羊水过少风险与非银屑病患者的差异无统计学意义。见表2。对自然流产、剖宫产、低出生体重、子痫、死胎分别进行敏感性分析,逐一剔除文献后发现结果稳健性较好。
三、讨论
银屑病是一种由T淋巴细胞介导的慢性炎症性皮肤疾病,患病率约为2%[13⁃14],近年来关于银屑病与妊娠结局的相关性争议较大。Mouyis 等[15]发现,妊娠期间的银屑病患者病情缓解,且疾病对妊娠结局无明显影响;Bröms等[9]发现,银屑病患者中不良妊娠结局的风险增加。本文通过纳入相关文献,评价银屑病与不良妊娠结局的关系,结果发现,银屑病患者中剖宫产、子痫或先兆子痫、早产的风险较非银屑病患者发病风险高。银屑病与妊娠结局相关性的发病机制目前尚不清楚。Confavreux等[16]发现,妊娠期银屑病患者免疫学指标中的Th1细胞应答向Th2细胞转移,导致体液免疫介导的自身免疫性疾病加重,细胞免疫介导的疾病缓解。Body 等[17]发现,妊娠期高浓度的性激素对Th1/Th2 的平衡有调节作用,高浓度的雌、孕激素促进Th1向Th2转化,从而加重了体液免疫,直接或间接的影响胎儿和母体。
本文严格遵循国际报告规范MOOSE[18]对系统评价和Meta 分析的要求。纳入的文献中,Bröms 等[9]及Cohen⁃Barak等[10]未描述随访或失访情况,其余文献均阐述了相关因素是否清晰,纳入文献对常见危险因素进行了校正,排除标准及方法合理,整体而言,纳入的7 篇研究质量中等偏上。本研究还存在一些不足之处,纳入部分文献未进行传统危险因素的校正,如教育背景等,这些因素可能掩盖或夸大妊娠结局与银屑病的真实相关性;纳入研究的部分人群均不能代表整体人群的真实情况而导致的选择性偏倚;检索到的文献发表语种仅限英文和中文,可能漏检其他语种或者未发表的符合纳入标准的文献;只有Yang等[11]说明了排除系统用药对妊娠结局产生的影响,其余文献未描述系统用药的情况或对妊娠结局是否有影响,以上因素均可能对本文结果的可靠性产生一定的影响。

表2 银屑病患者不良妊娠结局风险与非银屑病患者间的差异(合并后的统计学参数)
本研究显示,银屑病患者较非银屑病患者剖宫产、子痫或先兆子痫、早产的风险升高,但受文献的数量、语种、地域等因素的影响,银屑病与妊娠结局之间关系的确定还需要在更多国家大范围内开展高质量的研究来证实。治疗妊娠期银屑病患者时应结合患者妊娠时间、疾病的严重程度、医疗条件和妊娠妇女对胎儿的需求程度等与患者及家属充分沟通并制定个体化的治疗方案,早期明确诊断、及时综合治疗、适时终止妊娠有望获得良好的母婴结局。
综上所述,本研究虽对银屑病与不良妊娠结局的关系提供了一定的理论指导,但由于受纳入文献的数量、地域等因素的影响,使本Meta分析存在一定的局限性,因此临床医师在实际的工作中,要结合患者的具体实际情况,综合分析、考虑,制定出更科学、更合理的治疗方案。
利益冲突 所有作者均声明不存在利益冲突
