帕金森病患者营养状态及其相关因素分析
2020-06-01林晋波蔡春生郭琪瑜
林晋波,蔡春生,郭琪瑜
(惠州市第一人民医院神经内科,广东 惠州 516000)
帕金森病(PD)是临床常见的神经系统疾病,好发于老年群体中[1]。有调查显示,我国≥65周岁的群体中,PD的患病率高达1.7%[2]。人口老龄化的加剧,使得PD的发病率逐年上升。PD患者由于运动症状如肌强直、震颤等原因出现能量消耗和基础代谢率增加,影响患者的营养状况,若未及时补充营养元素,会出现营养不良的状况[3]。
本研究选取75例PD患者和88例健康受试者,分析PD患者的营养状态及其危险因素,将结果报告如下。
1 资料与方法
1.1 研究对象及分组
选取2018年1月至2019年6月在惠州市第一人民医院神经内科就诊的75例PD患者为观察组,符合《欧洲神经病学联盟帕金森病诊断指南(2013)》关于PD诊断标准[4]。另纳入性别、年龄相匹配的88例患者家属为对照组。
观察组,男40例,女35例;年龄58~85岁,平均(63.26±3.57)岁;身高142~191 cm,平均(168.94±23.14)cm;体重42~75 kg,平均(53.12±8.45)kg;文化程度:小学及以下9例,初中31例,高中25例,高中以上10例。
对照组,男47例,女41例;年龄54~81岁,平均(62.81±3.43)岁;身高145~193 cm,平均(169.38±23.27)cm;体重40~71 kg,平均(52.03±8.17)kg;文化程度:小学及以下15例,初中31例,高中30例,高中以上12例。
2组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 观察指标
比较2组的各项一般资料(包括年龄、性别、身高、体重、H-Y分期等)和各项营养指标,分析PD患者营养状况与各项量表的相关性,以及PD患者营养状况的危险因素。
1.2.1 血液营养指标的检测
2组患者在早晨空腹抽取静脉血5 mL,测定血红蛋白、总蛋白、胆固醇、三酰甘油、低密度脂蛋白胆固醇、血钙、血磷、血尿酸等。
1.2.2 各项功能量表的评估
对PD患者的各项量表进行评估,包括运动功能、生活质量、情绪评估、睡眠评估、智能评估等。
1)运动功能:采用国际运动障碍学会统一帕金森病评定量表(MDS-UPDRS)评价。
2)生存质量:采用39项帕金森病患者生活质量问卷(PDQ-39)评价。
3)情绪状况:采用汉密尔顿抑郁量表(HAMD)和汉密尔顿焦虑量表(HAMA)进行评估。
4)睡眠状态:采用帕金森病睡眠评估量表-中文版(PDSS-CV)。
5)智能评估:采用简易智能精神状态量表(MMSE)。
1.2.3 味觉障碍、吞咽障碍的评估
采用含盐纸条味觉试验对味觉障碍进行评估:置含盐纸条于受检者舌前部,令其道出何味。纸条的浓度由低至高,直至受检者反映出咸味闭值为止。同一浓度测试2次,若均识别不出,则用高一档浓度的纸条检查;若2次均能识别,则改用低一档浓度的纸条测试;直至某一档浓度的纸条2次仅能识别出1次,则高于该浓度一档的浓度即为受检查的咸味觉阑值;若对最高浓度(2%)无反应,则认为味觉丧失。
采用洼田饮水实验对吞咽障碍进行评估:患者保持端坐,饮30 mL温开水,观察患者饮水的情况,如时间、呛咳等。根据记录的情况,分为1—5个等级。1级表示1次喝完,未发生呛咳;2级表示2次喝完,未发生呛咳;3级表示1次喝完,出现呛咳;4级表示2次以上喝完,发生呛咳;5级表示未喝完,多次发生呛咳。
1.3 统计学方法
2 结果
2.1 2组血液营养指标的比较
2组血红蛋白、总蛋白、胆固醇、三酰甘油、低密度脂蛋白胆固醇、血钙、血磷、血尿酸等比较,差异有统计学意义(P<0.05)。见表1。
2.2 PD患者营养状况与量表评估的相关性
采用Pearson相关性分析发现,PD患者的营养状态与MDS-UPDRS量表、PDQ-39量表、HAMD量表和HAMA量表评分呈负相关(r<0,P<0.05),与PDSS-CV量表和MMSE量表评分呈正相关(r>0,P<0.05)。见表2。

表2 PD患者营养状况与量表评估的相关性
2.3 PD患者营养状况的单因素分析
在H-Y分期、味觉障碍、吞咽障碍、食欲下降等因素方面,对照组和观察组差异有统计学意义(P<0.05);在性别、年龄、文化程度等因素方面,对照组和观察组差异无统计学意义(P>0.05)。如表3所示。
2.4 PD患者营养状况的多因素分析
将H-Y分期、味觉障碍、吞咽障碍、食欲下降等视为自变量,营养状况视为因变量,行Logistic多因素回归分析发现,H-Y分期、味觉障碍、吞咽障碍、食欲下降等为PD患者营养状况的危险因素。见表4。

表3 PD患者营养状况的单因素分析
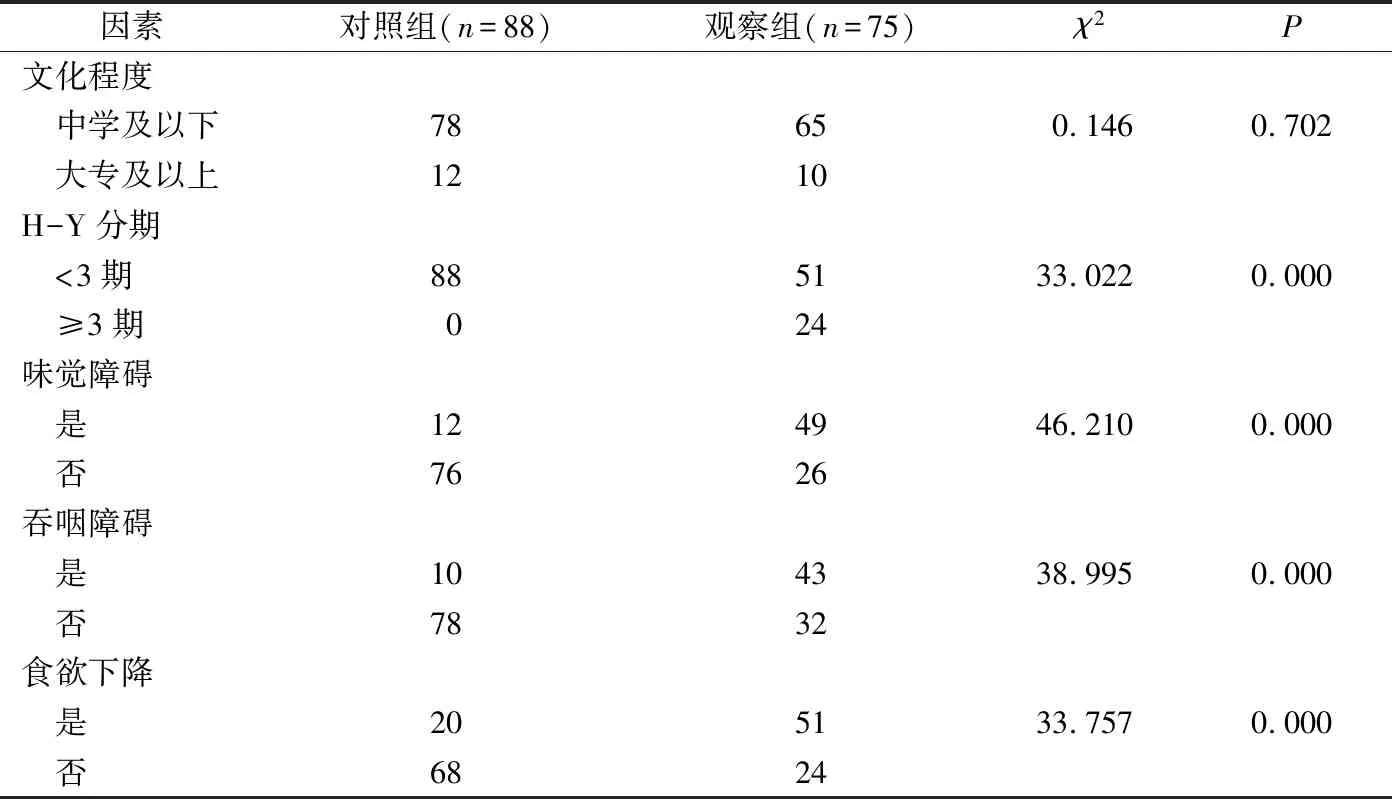
表3(续)
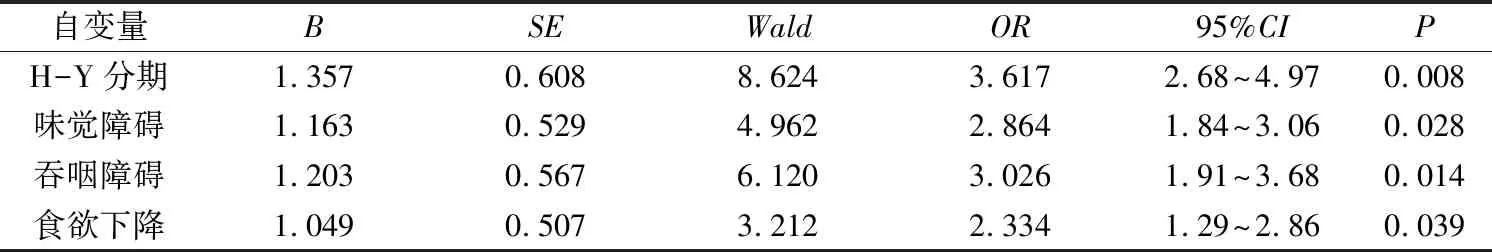
表4 PD患者营养状况的危险因素分析
3 讨论
PD是一种常见的神经系统退行性疾病,在老年人群中的患病率仅次于阿尔茨海默病,具有较高的发病率,发病后其临床症状主要有以震颤、肌强直、运动迟缓和姿势平衡障碍等,会对患者的生存状态产生严重影响,降低患者的生存质量[5-6]。营养状况一直是PD的研究中较为关注的话题,由于疾病带来的运动、生活、智力等方面的影响,患者的营养状态往往处于不佳状态中[7-8]。因此,PD患者的营养状态分析,可为临床提供相关的理论参考,以改善PD患者的营养不良现状。
本研究结果显示,观察组血红蛋白、总蛋白、胆固醇、三酰甘油、低密度脂蛋白胆固醇、血钙、血磷、血尿酸等营养指标均差于对照组(P<0.05),提示与健康人群比较,PD患者的营养状态更差。分析PD患者营养状态与各功能量表评分的关系发现,PD患者的营养状态与MDS-UPDRS量表、PDQ-39量表、HAMD量表和HAMA量表评分呈负相关(r<0,P<0.05),与PDSS-CV量表和MMSE量表评分呈正相关(r>0,P<0.05),这从侧面证实PD患者营养状态和各功能的关系。研究显示,对照组和观察组的H-Y分期、味觉障碍、吞咽障碍、食欲下降等因素相比较,差异有统计学意义(P<0.05),进一步行Logistic多因素回归分析发现,H-Y分期、味觉障碍、吞咽障碍、食欲下降等为PD患者营养状态的主要危险因素(P<0.05),提示临床在对营养不良PD患者进行干预性支持时,要注意降低危险因素对患者营养健康的负面影响,以改善患者的营养状态。
综上所述,PD患者营养状态不容乐观,其营养状态与各功能情况相互影响,加强对H-Y分期、味觉障碍、吞咽障碍、食欲下降等危险因素的干预,可提高患者健康水平。
