罗哌卡因和舒芬太尼腰-硬联合对于分娩镇痛在潜伏期与活跃期效果的比较
2020-05-30李任国冯彦红郝素芳翟芹红范红芳
张 毅,李任国,冯彦红,郝素芳,翟芹红,王 强,范红芳
(1.石家庄市妇幼保健院,河北 石家庄 050051; 2.石家庄市第二医院 麻醉科,河北 石家庄 050051;3.安国市医院 麻醉科,河北 安国 071200)
椎管内麻醉(intraspinal anesthesia)是目前镇痛效果可靠、使用广泛、可行性强的分娩镇痛方法,但对于分娩镇痛的介入时机尚存在争议。有学者认为过早介入会影响腹肌和肛提肌,易出现松弛情况,可导致第二产程延长[1];亦有研究表明,活跃期实施分娩镇痛能将运动阻滞降到最低,减少对产程的影响[2]。本文将探讨始于产程潜伏期与活跃期的罗哌卡因舒和芬太尼腰-硬联合分娩镇痛(combined spinal-epidural analgesia for delivery)的临床效果。
1 资料与方法
1.1 研究对象
选取2019年1月至2019年10月在石家庄市妇幼保健院自愿接受分娩镇痛的产妇共200例为研究对象,经本院医学伦理委员会批准(伦理审批文号:202018),产妇或家属均签署知情同意书。根据随机数字表达法分为潜伏期组、活跃期组各100例,两组产妇年龄、体质指数、孕龄等一般资料差异无统计学意义。
1.1.1 入组标准: 产妇年龄22~34岁,体质指数<27 kg/m2,美国麻醉医师协会评级(American Society of Anesthesiologists, ASA评级)为Ⅰ~Ⅱ级,均为初产、单胎、足月、头位分娩,无腰-硬联合麻醉禁忌征。
1.1.2 排除标准: 先心病及肝肾功能异常、明显头盆不称、妊娠期高血压、糖尿病、胎盘功能低下、羊水少、宫颈手术史,胎儿脐带绕颈2~3周。
1.2 研究方法
产妇进入产房,静脉建立平衡液路,低流量吸氧,监护心电图、血氧饱和度、血压,选择第2、3腰椎间隙,两组分别在宫口开至0.5~2.5 cm,3 cm时行腰-硬联合镇痛。先行腰麻(蛛网膜下腔麻醉)。麻醉药物配方:1%盐酸罗哌卡因(1% ropivacaine hydrochloride,批号93B06071,宜昌人福药业)0.3 mL+注射用水0.7 mL。头端置硬膜外导管,连接镇痛泵。镇痛泵配方:1%盐酸罗哌卡因(批号93B06071,宜昌人福药业)10 mL+舒芬太尼(sufentanil,批号81A07011,宜昌人福药业)35 μg,0.9%氯化钠溶液稀释至100 mL。维持量6 mL/h,自控单次量3 mL,锁定时间30 min,宫口全开时停药。平面固定后评价产妇下肢肌力,控制麻醉平面在胸8神经水平及以下。
观察指标:1)疼痛评分:观察两组产妇镇痛前即刻、镇痛后10 min、30 min、宫口开7~8 cm、10 cm各时点视觉模拟评分(Visual Analog Score, VAS评分:0分为无痛,10分为难以忍受的剧烈疼痛)。2)观察两组产妇第一产程时间、第二产程时间、分娩方式、缩宫素使用率和新生儿阿氏评分(Apgar Score)。3)双下肢肌力:采用改良Bromage评级测定。0级为无运动阻滞(髋、膝、踝关节可充分屈曲);1级为不能直腿抬起(仅能屈膝、踝关节);2级为不能屈膝(仅能屈踝关节);3级为不能屈踝关节(髋、膝、踝关节均不能屈曲)。
1.3 统计学分析
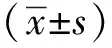
2 结果
2.1 两组产妇分娩期疼痛评分
镇痛前即刻两组产妇VAS评分差异无统计学意义,镇痛后10 min、30 min VAS评分差异无统计学意义;宫口扩张7~8 cm、10 cm时VAS评分潜伏期组低于活跃期组(P<0.01)(表1)。
2.2 两组产妇及新生儿情况比较
第一产程时间、第二产程时间、分娩方式、缩宫素使用率、新生儿阿氏评分差异两组均无统计学意义;两组产妇改良Bromage评级0级例数都为100例(表2)。
3 讨论
分娩疼痛主要发生在第一产程,产妇子宫体肌纤维有规律的收缩,且宫颈管呈现进行性收缩,宫口不断扩张,导致圆韧带受到牵拉,进而出现疼痛情况,且随着宫口的不断扩大,其疼痛程度明显增强[3]。潜伏期(宫口<3 cm)的时间占第一产程的2/3甚至更长时间,而分娩疼痛对母婴的不良影响在产程开始时就已出现,随着产程的不断进展,产妇会出现强烈的应激反应,可使子宫动脉收缩性血流减少[4],下丘脑-垂体-肾上腺皮质轴和肾素-血管紧张素系统处于兴奋状态,导致应激激素释放量增大,血管皮质醇水平不断提升,疼痛导致的过度通气,使机体耗氧量增加,引发呼吸性碱中毒,对胎儿和产妇造成不良影响。
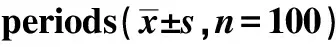
表1 两组产妇分娩期VAS评分Table 1 Comparison of VAS scores between the two groups in different time

表2 两组产妇产程时间、分娩方式、缩宫素使用率、新生儿阿氏评分、运动阻滞程度比较
近年来,分娩过程中对镇痛要求明显提升。目前主要采取单纯硬膜外与腰-硬联合麻醉方式镇痛。腰-硬联合阻滞与单纯硬膜外阻滞相比具有起效更快、效果确切的特点,但镇痛时机的选择尚存争议,需进一步深入探究。本次研究结果表明,两组产妇镇痛前即刻、镇痛后10 min、30 min VAS评分组间比较差异无统计学意义,镇痛后10 min、30 min VAS评分低于镇痛前即刻;宫颈扩张至7~8 cm、宫颈扩张10 cm时VAS评分低于镇痛前即刻,但潜伏期组低于活跃期组,表明在第一产程潜伏期组表现出更好的镇痛效果,而且并不增加剖宫产率。以往研究[5]认为,过早进行分娩镇痛会导致腹肌和肛提肌松弛,影响产妇用力,不利于第二产程顺利进行,但近年来随着研究的不断深入,学者们发现潜伏期镇痛不会对产程造成不良影响。本研究也发现分娩镇痛始于潜伏期不增加剖宫产率,考虑其原因有如下3点:1)在影响剖宫产率的因素中,产妇怕疼是非医学指征剖宫产的主要因素[6],早期实施分娩镇痛使这部分产妇愿意尝试自然分娩。2)良好的镇痛可缓解产妇的紧张焦虑情绪和应激反应,减少不必要的能量消耗[7],增强了自控能力和自信心。3)椎管内镇痛可引起会阴及阴道神经阻滞,使得宫颈松弛变软,便于胎先露的下降,阴道分娩顺利进行。
腰-硬联合分娩镇痛的药物选择是罗哌卡因与舒芬太尼。罗哌卡因是一种新型长效酰胺类局麻药,较少发生中枢神经系统及心血管系统毒性反应,具有局麻效果确切,起效快,作用时间长等特点。低浓度(0.075%~0.1%)时只产生感觉神经阻滞,对胎盘的血氧供给及子宫的收缩力无明显影响。舒芬太尼是一种强效的阿片类镇痛药,同时也是特异性μ受体激动剂,极易通过神经细胞膜和血脑屏障。椎管内应用阿片类药物其镇痛作用不再随剂量的增加而增加,但不良反应增加,所以应联合给药。二者配伍既保证了镇痛效果,又不影响产妇向下用力,有利于产程的顺利进行。
综上所述,在产妇分娩过程中,腰-硬联合分娩镇痛始于产程潜伏期,较活跃期实施镇痛效果更理想,不增加剖宫产率,母婴安全,值得推广。
