青少年学生活动性肺结核临床与CT影像特征分析
2020-05-30
(1. 广东省佛山市南海区疾病预防控制中心,广东 佛山 528000;2. 广东药科大学公共卫生学院,广东 广州 510006)
肺结核是我国重大传染病之一,发病情况常排在甲、乙类传染病前两位。学生是一个肺结核的易感群体,在学校接触时间长,接触频度高,一旦发生结核病疫情,如果处理不及时,极易引起爆发流行。近年来,全国各地在校学生结核病疫情呈上升趋势。为防止肺结核在学校的传播和蔓延,其有效方法是及时发现患病学生并做出准确的诊断。学生肺结核主要影像学诊断为X线胸片,但胸片密度分辨率低,常导致误诊、漏诊;而多层螺旋CT(MSCT)分辨率高,可对结核病变细微特征作详细评价,目前已成为国内外诊断活动性肺结核的热点[1-3]。本研究搜集39例新发活动性肺结核青少年学生及同期随机抽取的78例新发活动性肺结核非学生成人群的临床和影像学资料,并对病变部位、影像学表现及临床症状进行对照统计分析,以提高对青少年学生活动性肺结核的诊断正确率,避免漏诊、误诊。
1 资料与方法
1.1 一般资料 搜集2015年1月—2018年12月在南海区疾病预防控制中心登记确诊为新发活动性肺结核的39例青少年学生为观察对象,其中对象均来自佛山市南海区各学校的学生,该群体均为适龄在校就读学生,其中男21例,女18例,男女之比为1.2∶1,年龄11~22岁,平均年龄(17.4±2.3)岁。同期随机选取78例新发活动性肺结核非学生成人群为对照病例,其中男41例,女37例,男女之比为1.1∶1,年龄18~87岁,平均年龄(40.5±14.6)岁。
1.2 方法
1.2.1 确诊方法 参照《WS288-2017肺结核诊断》卫生行业标准;两组病例均行痰涂片、痰Xpert MTB/RIF检测及痰固体培养。学生观察组39例,痰涂片阳性7例,痰Xpert MTB/RIF检测阳性19例,痰固体培养阳性14例,其中痰阴培养7例;非学生对照组78例,痰涂片阳性37例,痰Xpert MTB/RIF检测阳性44例,痰固体培养阳性47例,其中痰阴培养12例;然而病原学诊断为阴性的病例中,经6个月以上抗结核治疗后,胸片示病灶均明显吸收而确诊。
1.2.2 检查方法 采用佛山市南海区各人民医院的多层螺旋CT对所有病例进行容积扫描,扫描范围自肺尖至肺底的全肺,层厚5 mm,管电压120~135 kV,自动管电流,重建层厚1.3~2 mm,图像数据上传至区域PACS数据库。由2名具有影像诊断经验的主治医师,通过影像工作站丰富同时阅片,观察范围从肺尖到肺底,逐一记录肺结核的影像特征及特点。
1.2.3 肺结核影像表现及分布 主要活动性肺结核CT征象:①节段分布小叶中心结节影:CT表现为直径2~10 mm的边缘模糊的小叶中心结节影,呈节段性分布,伴或不伴分支线样夹影。②树芽征:直径为2~4 mm的小叶中心结节影和分支线样结构。③小叶样实变:直径10~20 mm的边缘模糊的实变阴影。④气道壁增厚:CT表现为袖套征和轨道征,管壁厚度大于同级支气管。⑤磨玻璃密度影:肺实变周围、空洞或肺间质病变区内的片状略高密度影,似磨玻璃密度,肺纹理不被掩盖。⑥间质改变:呈网状和细线样结构影。⑦空洞性病变:包括厚壁、薄壁空洞及干酪性肺实变区的虫蚀样坏死空洞等。见图1。病变区域划分:肺结核病变好发部位两肺上叶尖后段及下叶背段为Ⅰ区域;病变位于右肺中叶、左肺舌叶为Ⅱ区域;病变位于两肺上叶前段或下叶各基底段为Ⅲ区域;两肺病变分布较广泛按肺叶超过或等于3个肺叶为多肺叶受累。

2 结果
2.1 两组临床症状、病史及检出方式比较 学生组咳嗽、咯血发病率分别为28.21%、10.26%,低于非学生组78.21%、26.92%,两组间差异有统计学意义(P<0.05),见表1。患者发现方式:健康检查即主要指入职体检、常规体检、入学体检、高考前体检及密切接触筛查体检发现;因症就诊即出现临床症状患者才去医院就诊而发现。学生观察组数据中健康检查27例(69.23%),因症检查12例(30.77%),非学生对照组数据中健康检查10例(12.82%),因症检查68例(87.18%)。
注:①节段性分布小叶中心结节及树芽征;②支气管播散灶、小叶样肺实变伴气道壁增厚;③右下叶背段节段性肺实变;④叶性肺实变;⑤右上叶干酪性肺炎伴虫蚀样坏死空洞;⑥纵隔窗示右上叶干酪性肺炎伴虫蚀样坏死空洞;⑦右下叶背段空洞,内外壁光滑,周围支气管播散;⑧右上叶支气管黏液嵌塞
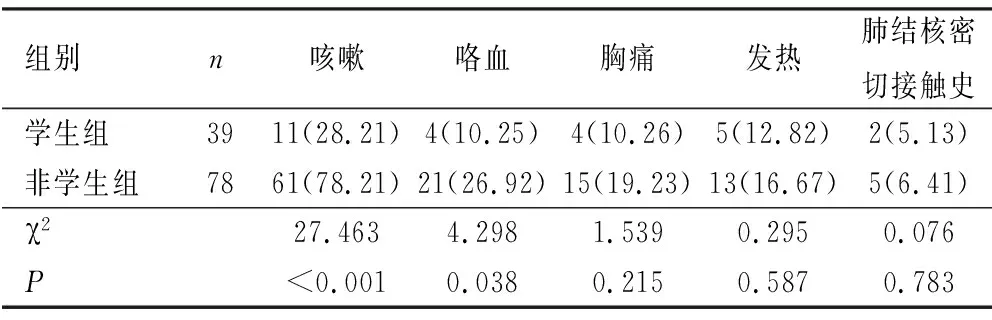
表1 学生与非学生新发活动性肺结核患者临床症状及病史比较
注:表内计数资料数据用[n(%)]表示
2.2 两组患者病变分布区域比较 非学生组病变分布区域在Ⅱ、Ⅲ及≥3个肺叶均高于学生组且差异有统计学意义(P<0.05),肺结核好发部位Ⅰ区域上,两组差异无统计学意义,见表2。
2.3 两组患者胸部CT影像学特征比较 学生观察组薄壁空洞较非学生对照组常见且差异有统计学意义(P<0.05),非学生对照组小叶样肺实变、亚段及段性肺实变、叶性肺实变、网状影和细线影、索条影、无壁空洞、肺门及纵隔淋巴结肿大均高于学生观察组,差异有统计学意义(P<0.05),见表3。
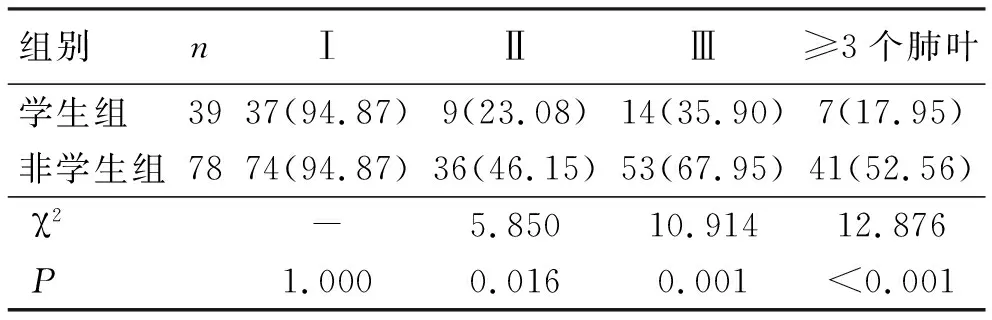
表2 学生与非学生活动性肺结核病变分布区域比较
注:表内计数资料数据用[n(%)]表示;“-”表示采用Fisher的精确检验
2.4 学生组中病原学阳性与阴性活动性肺结核多层螺旋CT征象对比 病原学阳性肺结核学生厚壁空洞、支气管不均匀增厚伴管腔狭窄或闭塞、网状影或细线影均高于病原学阴性肺结核学生,差异有统计学意义(P<0.05),而肿块(>20 mm)低于病原学阴性肺结核学生,差异有统计学意义(P<0.05),见表4。
2.5 两组患者节段性分布小叶中心结节区域内伴发的CT征象比较 节段性分布小叶中心结节区域内伴发的CT征象中网状影征象检出率在两组中差异有统计学意义(P<0.05),见表5。
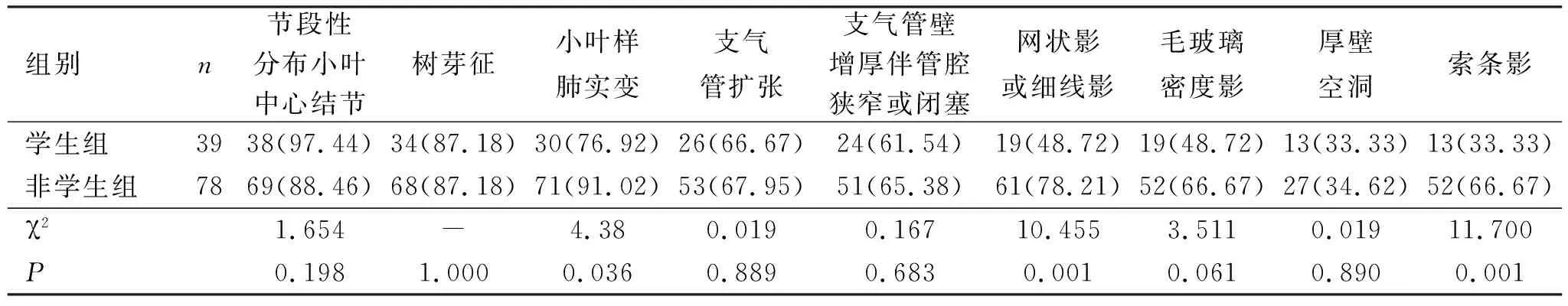
表3 学生与非学生活动性肺结核多层螺旋CT征象对比
注:表内计数资料数据用[n(%)]表示;“-”表示采用Fisher的精确检验
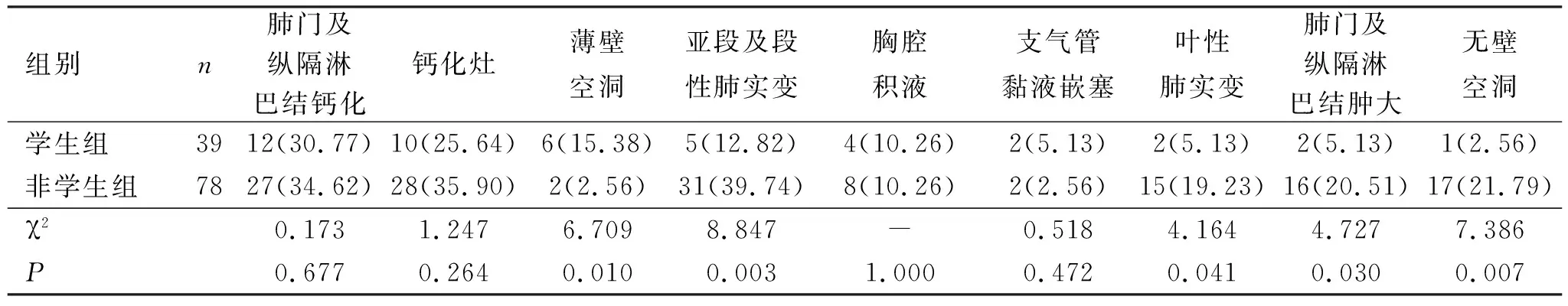
续表3 学生与非学生活动性肺结核多层螺旋CT征象对比
注:表内计数资料数据用[n(%)]表示;“-”表示采用Fisher的精确检验
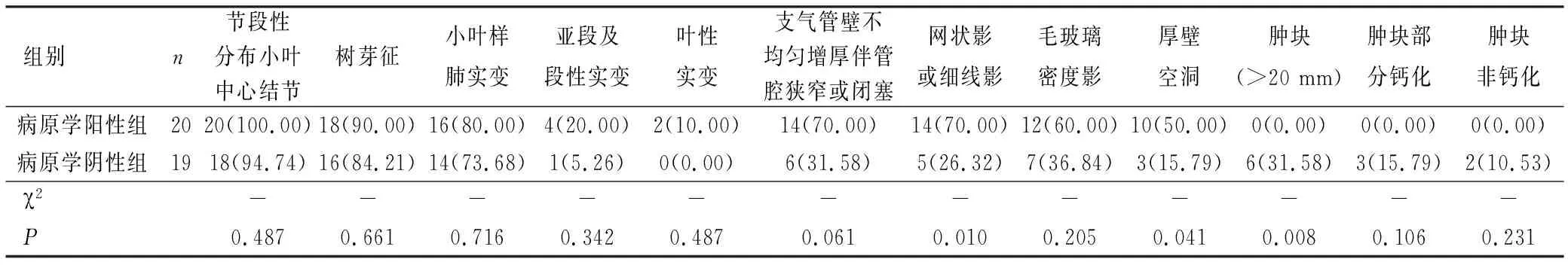
表4 学生组病原学阳性与阴性活动性肺结核多层螺旋CT征象对比
注:表内计数资料数据用[n(%)]表示;“-”表示采用Fisher的精确检验
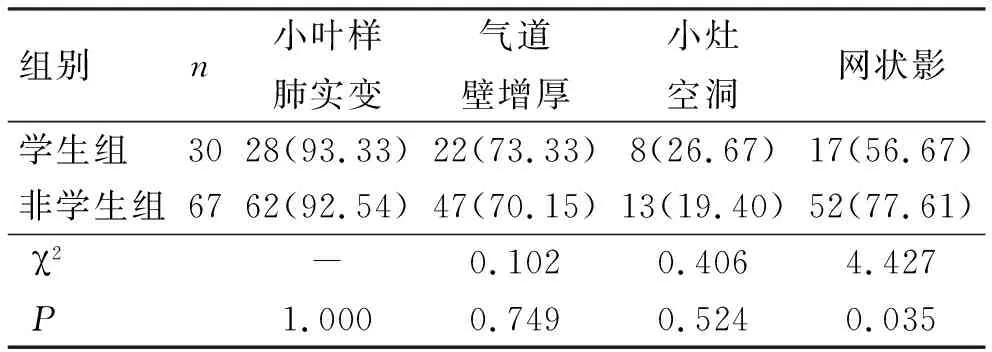
表5 学生与非学生活动性肺结核节段性分布小叶中心结节区域内伴发的CT征象
注:表内计数资料数据用[n(%)]表示;“-”表示采用Fisher的精确检验
3 讨论
在我国每年报告肺结核发病约100万例,发病和死亡人数始终位居全国甲乙类传染病的前列。在校学生肺结核报告发病率已占据了全人群报告的1/3[4]。学校是人口高度密集的场所,学生相互间接触频繁,一旦有学生患肺结核,如处理不及时,则容易在学生中传播蔓延。近年来,全国各地在校学生结核病疫情呈上升趋势[5-6]。而防止学校结核病疫情爆发的关键措施是实行疾病的二级预防,即早发现、早诊断和及时处理。目前学生肺结核的诊断主要是依赖于临床表现、结核分枝杆菌病原学及影像学诊断,而结核分枝杆菌病原学检查阳性率低,因此影像学检查判断肺结核活动性变得尤其重要。多层螺旋CT不仅可进行肺结核的初步筛查,且可发现许多细菌学阴性患者的结核病灶,且常起到查缺补漏的作用。随着我国CT机的普及与大型设备检查费用的降低,其将大量代替X线摄片,并在肺结核病防治中发挥更大的作用。
本研究对青少年学生与非学生人群新发活动性肺结核患者的一般临床资料,如咳嗽、咯血、胸痛、发热、肺结核密切接触史及患者发现方式进行了对比分析。结果显示青少年学生人群咳嗽及咯血症状方面相比非学生成人群比例明显降低,两组之间有统计学意义,提示青少年学生人群肺结核症状相对社会人群不明显,容易造成就诊延迟,而延迟就诊的学生可能成为传染源引起校园结核病疫情扩散[7]。虽然学生肺结核临床症状较为隐蔽,但日常肺结核防治措施实施中,症状筛查对于防止学校肺结核疫情的爆发仍然起着非常重要作用。本研究还对两组患者发现方式进行了比较,发现学生人群数据中健康检查27例(69.23%),因症检查12例(30.77%),非学生人群数据中健康检查10例(12.82%),因症检查68例(87.18%)。结果表明学生人群肺结核发现方式要依靠主动发现病人,做好发现病人的关口前移,因此在做好学校结核病防治工作中,应尤为重视学生的健康检查,实时监测学校学生体检结果,及时发现疑似肺结核学生以防止疫情的爆发或流行[8-9]。
典型肺结核的好发部位系双肺上叶尖后段、下叶背段是影像学诊断肺结核的一个重要因素,本研究两组患者病变在Ⅰ区域均检出率最高,但两组间差异无统计学意义。学生组病变分布区域在Ⅱ、Ⅲ及≥3个肺叶明显低于非学生组且均有显著性差异,表明青少年学生肺结核病变位置较典型,分布范围较局限,学生肺结核大多数是由于机体再次感染结核杆菌引起的继发性肺结核,因此其好发部位与继发性肺结核的好发部位相一致[10-11]。
据文献报道毛玻璃密度影、节段性分布小叶中心结节影、树芽征、小叶样实变、气道壁增厚、空洞代表活动性肺结核渗出、经气道播散和干酪坏死病理变化,是肺结核活动性CT征象[12-15]。本研究学生与非学生两组117例活动性肺结核患者共检出呈节段性分布的小叶中心结节影(包括树芽征)107例,总检出率91.45%,是活动性肺结核最常见的CT征象,与有关文献报道相符合[16-17],但两组间差异无统计学意义。在节段性分布小叶中心结节区域内伴发的常见CT征象97例,学生及非学生分别为30例、67例,两组之间差异无统计学意义,小叶样肺实变是节段性分布小叶中心结节区域最常见的CT征象,其次气道壁增厚、网状影或细状影,小灶空洞最少见,网状影在两组中差异有统计学意义。小叶间隔增厚在多层螺旋CT表现为网状影,其病理基础是渗出性病灶的局部淋巴回流增加,小叶间隔内的淋巴管扩张所致,是活动性肺结核的一种表现形式,主要位于肺小叶实变、空洞等渗出性病灶附近[18]。空洞是由于结核干酪病灶经支气管引流排出所致,空洞内结核杆菌数量众多,极易通过咳嗽咳痰方式排出,进而通过空气传播传染他人,薄壁空洞是空洞形成的早期,可以在短时间进展为浸润性肺结核[19],本研究结果示薄壁空洞在学生组较非学生组常见且差异有统计学意义,表明有肺结核空洞学生可能是学校结核病疫情的主要传染源。本研究还发现学生组小叶样肺实变、亚段及段性肺实变、叶性肺实变、网状影和细线影、索条影、无壁空洞、肺门及纵隔淋巴结肿大均低于非学生肺结核组,差异均有统计学意义,结果表明学生肺结核影像表现较为单一,可能由于学生属于青少年时期基础疾病较少或肺结核类型较为单一所致。本研究进行了学生组中病原学阳性与阴性活动性肺结核多层螺旋CT征象对比,病原学阳性肺结核学生厚壁空洞、不均匀增厚伴管腔狭窄或闭塞、网状影或细线影均高于病原学阴性肺结核学生,差异有统计学意义,而肿块>20 mm低于病原学阴性肺结核学生,差异有统计学意义,表明病原学阳性肺结核学生渗出、干酪病灶较病原学阴性显著,而增殖、纤维病灶以病原学阴性较为常见。本次研究开展中,仍然存在一定不足,因所选取学生肺结核类型较为单一,以继发性肺结核偏多且病例数量有限,因此,结论上会存在一定偏差,仍需在后续的深入研究中增加样本的数量、扩大样本来源的途径,并作进一步的研究。对相关的结论有待进一步证实。
综上所述,青少年学生人群肺结核相比较非学生人群肺结核,两者在临床及影像学表现上存在一定差异,青少年学生人群肺结核临床症状相对非学生人群不明显,因此需加强日常肺结核可疑症状的筛查。同时需要重视和加强日常体检工作,病人发现关口前移即主动发现病人。影像表现上青少年学生人群好发部位典型,病灶范围较为局限,节段性分布小叶中心结节影为最常见,如出现上述表现时应提示肺结核可能,以免漏诊及误诊的发生。
