环甲膜穿刺法气管表面麻醉与静脉无痛麻醉用于纤维支气管镜检查的效果比较
2020-05-28崔晓艳刘庆华孙梅婷杨杰杜其超
崔晓艳 刘庆华 孙梅婷 杨杰 杜其超
纤维支气管镜(fiberoptic bronchoscopy,FB)检查是一项先进的气管、支气管内窥镜检查技术,广泛用于下呼吸道、肺部病变的检查、诊断与治疗。维纤支气管镜检查属于侵入性操作,因操作中给患者带来疼痛和不适,使检查难以顺利完成[1]。近年来,随着无痛麻醉技术的发展,纤维支气管镜检查多采用静脉给予丙泊酚、芬太尼、地佐辛等药物达到无痛的目的[2,3]。但此技术极易出现一过性血压、血氧饱和度降低,此时,麻醉科医师需要通过呼吸道加压通气,势必影响检查的进行[2]。有报道经支气管镜[4]或喉镜[5]向声门下注入局麻药,行气管表面麻醉,明显减少心血管反应的发生,减少全麻药的用量。但在实施表面麻醉的过程中,往往给患者带来不适。而环甲膜穿刺行气管表面麻醉笔者所见鲜有报道。笔者采用2%利多卡因环甲膜穿刺,复合应用地佐辛与丙泊酚镇静无痛麻醉用于纤维支气管镜检查,效果报告如下。
1 资料与方法
1.1 一般资料 选取2016年9月至2018年1月在我院进行纤维支气管镜检查的成人患者120例,其中男89例,女31例;ASA分级为Ⅰ~Ⅲ级。患者随机分为试验组和对照组,每组60例。其中协助诊断31例,胸科术前检查89例。2组患者性别比、年龄、体重、身高、ASA分级差异无统计学意义(P>0.05),具有可比性。见表1。

表1 2组一般情况比较 n=60
1.2 主要药物 地佐辛(商品名加罗宁,扬子江药业)5 mg/1 ml,丙泊酚(商品名力蒙欣,河南东方博康医药)200 mg/20 ml,2%利多卡因盐酸利多卡因(商品名襄生,湖北天药药业)。
1.3 麻醉方法
1.3.1 检查前准备:患者均为门诊预约患者,检查前1 d完善化验,除外严重心脏疾患(恶性心律失常、频繁早搏、心功能不全等)及控制不佳的高血压患者,禁食8 h,禁水6 h。向患者及家属交代麻醉风险,并签署无痛检查知情同意书。准备麻醉气道管理工具、急救药品。
1.3.2 操作方法:患者入室开放左上肢浅表静脉,监测基本生命体征,鼻导管吸氧2 L/min。试验组向患者交代环甲膜穿刺注意事项,静脉注射地佐辛0.04 mg/kg,5 min后瞩患者屏气,采用直刺法行环甲膜穿刺并注入2%利多卡因4~5 ml。环甲膜穿刺阻滞后嘱患者侧卧,给予患者丙泊酚1.0~1.5 mg/kg缓慢静推(40~60 s推注完毕)。对照组给予患者地佐辛0.04 mg/kg静注,5 min后予丙泊酚1.0~1.5 mg/kg缓慢静推(40~60 s推注完毕)。呼叫患者无反应后开始纤维支气管镜检查。2组患者镜检前鼻腔内2%利多卡因、1%盐酸麻黄碱混合溶液,以减少鼻腔黏膜出血及表面麻醉。检查过程中出现体动、呛咳根据患者体重酌情追加丙泊酚,若患者血氧饱和度<90%则暂停检查面罩加压给氧,待自主呼吸平稳后继续检查,心率(HR)低于50次/min静脉注射阿托品0.3 mg,对症处理其他并发症。术后患者入麻醉恢复室观察2 h。
1.4 观察指标 记录检查中患者心电图、血压收缩压(SP)、心率(HR)、呼吸频率(RR)和血氧饱和度(SPO2)变化情况,记录操作前、过声门、操作2 min后、结束时生命体征,记录检查过程中患者呛咳、体动、恶心呕吐、检查中断次数、术后头晕等情况以及丙泊酚用药量,镜检结束后记录内镜医师满意程度。
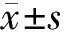
2 结果
2.1 2组患者不同阶段SP、HR、RR、SPO2比较 2组在过声门时及操作2 min后差异无统计学意义。结束时生命体征恢复到操作前水平。在过声门和操作后2 min 2个时间点,试验组的SP高于操作前,但明显低于对照组(P<0.05)。试验组的HR与操作前基本相同,而对照组HR不仅明显高于操作前,而且在上述2个时间点,也明显高于试验组(P<0.05)。试验组RR变化不大(P>0.05),而对照组比试验组HR明显增快(P<0.05)。对照组SPO2明显低于试验组,差异有统计学意义(P<0.05)。见表2。
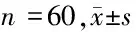

组别SP(mm Hg)HR(次/min)RR(次/min)SPO2(mm Hg)试验组 操作前125.1±16.377.0±10.014.0±3.097.0±1.7 过声门135.9±17.2∗72.3±12.5∗16.0±3.1∗98.0±1.6∗ 2 min后130.5±13.7∗70.6±13.8∗17.1±2.0∗97.3±1.7∗ 结束时127.8±17.571.3±13.5∗16.0±3.0∗97.5±1.5对照组 操作前126.5±16.178.5±10.815.0±3.097.0±1.5 过声门155.0±20.393.1±19.321.0±4.192.0±2.5 2 min后112.3±17.696.0±17.522.0±3.093.5±3.3 结束时129.2±16.588.8±14.521.1±3.097.5±2.2
注:与对照组比较,*P<0.05
2.2 2组患者不良反应发生情况比较 试验组在镜检过程中仅有呛咳4例、体动6例、恶心呕吐6例、检查中断2例、术后头晕16例,明显低于对照组,差异有统计学意义(P<0.05)。见表3。
2.3 2组内镜医师满意度比较 试验组患者的内镜医师的满意度为93.3%明显高于对照组的43.3%,2组内镜医师的满意度比较差异有统计学意义(P<0.05)。见表4。

表3 2组患者不良反应发生情况比较 n=60,例(%)
注 与对照组比较,*P<0.05
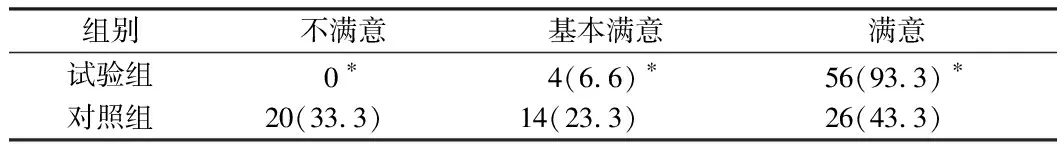
表4 2组内镜医师满意度比较 n=60,例(%)
注:与对照组比较,*P<0.05
2.4 2组患者用药量情况比较 试验组丙泊酚用药量为(82.26±10.22)mg,对照组丙泊酚用量为(98.32±15.28)mg,试验组丙泊酚用量明显少于对照组,差异有统计学意义(P<0.05)。
3 讨论
纤维支气管镜检查是直接观察鼻、咽喉部、气管、支气管病变的内窥镜技术。由于是一侵入性操作技术如若在清醒状态下检查,常导致患者恐惧、焦虑,检查过程中也会憋气、呛咳、恶心、呕吐,甚至出现血压升高、心率加快的心血管不良反应,影响医师操作,因此,采取无痛麻醉很有必要。20世纪90年代初,一些发达国家率先提出快通道麻醉,并借鉴无痛人工流产无痛胃镜等麻醉方法,开展无痛纤维支气管镜检查[6]。目前临床上多采用丙泊酚联合镇痛药物,使患者进入深度镇静镇痛状态,在不知晓的状态下完成操作,避免了检查中患者的痛苦感受发生[3,6]。现在临床上最常用镇痛药为阿片类药物[7-10],但在操作过程中常发生不同程度呼吸抑制导致的血氧饱和度下降,不得不中断操作以改善通气,延长了检查时间,且增加各种并发症发生的风险。
尽管静脉无痛麻醉方法,可以消除患者的恐惧紧张,但由于操作刺激气管内黏膜,术中仍会发生呛咳、憋气等气道反应。气管内表面麻醉可以有效阻断上述不良反应[4,11,12],应该是纤维支气管镜检查最好的麻醉方法。以往传统纤维支气管镜检查气管内表面麻醉,是边推进镜头,便喷洒局麻药[4,5,13]。在喷药的过程中患者难免会出现紧张及呼吸道不适感。环甲膜穿刺给药气管内表面麻醉技术,是麻醉科医师操作简单熟练的技术,常常用于清醒困难气管插管,也用于喉镜检查和喉部手术[12-14]。采用直刺法行环甲膜穿刺,可保证穿刺成功率,可有效避免反复穿刺[15]。
2组的心血管反应在气管镜过声门和操作后2 min时间点差异显著。试验组在上述2个时间点的SP和HR,虽然比操作前略有增加,但差异不大。而对照组的SP和HR比操作前有显著性增高,而且比试验组明显增快,2组比较具有显著性差异。说明试验组环甲膜穿刺气管表面麻醉法有效地抑制了纤维支气管镜检查时的心血管反应。同时试验组的呛咳、恶心呕吐、因饱和度低检查中断、术后头晕的发生率明显比对照组减少。本研究与文献报道的环甲膜穿刺给药气管内表面麻醉可明显降低气道反应,有效减少呛咳和心血管反应发生的结果[11,12,16]一致。
地佐辛为选择阿片受体激动-拮抗剂物,主要是通过激动K受体来产生中枢性的镇痛作用,其镇痛强度、起效作用时间与吗啡相当;对δ受体几乎无活性,很少产生烦躁、焦虑不适感;同时对μ受体的激动拮抗双重作用使患者气管平滑肌松弛,便于手术医师的操作,达到满意的麻醉效果[17]。地佐辛同通常使用阿片类代表药物舒芬太尼相比,其不良反应头晕、呃逆、胸壁强直等发生率较低,且作用持续时间较长,缓解术后疼痛方面也及其占优势[18],整体而言麻醉镇痛效果更为满意,术后患者满意度高,且使门诊风险极大减小,患者更加舒适安全。本试验组内镜医生的满意度明显高于对照度。这也说明正是由于试验组采用了环甲膜穿刺气管表面麻醉,丙泊酚用量明显减少,不良反应少,内镜医生满意度高。
虽然环甲膜穿刺为有创操作,但创伤小、麻醉效果满意,只要术前充分告知,多数患者均能接受。
综上所述,环甲膜穿刺联合地佐辛、丙泊酚、用于无痛纤维支气管镜检查,可有效减少呼吸抑制、呛咳等并发症的发生,可减轻术中血压、脉搏的波动,有利于内镜医师的操作。患者和内镜医师的满意度高。因此,环甲膜穿刺气管内表面麻醉联合静脉麻醉,是一种安全有效的无痛纤维支气管镜麻醉方法,值得临床推广。
