体检人群颈动脉内中膜厚度及相关危险因素分析
2020-05-28肖接承蒋廷波
郑 香,肖接承,刘 丹,蒋廷波
(苏州大学附属第一医院1.健康管理中心;2.心内科,江苏 苏州 215006)
动脉粥样硬化是心脑血管疾病的主要病因之一。研究发现,由颈动脉粥样硬化而导致的颅内动脉狭窄是缺血性脑卒中的主要危险因素之一[1],流行病学资料显示,由颈动脉病变引起的缺血性脑卒中占所有神经系统事件的18%[2],而颈动脉病变的出现往往早于脑血管和冠状动脉,可反映早期大动脉血管粥样硬化的病变情况,因此颈动脉可作为窗口对全身动脉硬化予以观察从而评价患者早期动脉粥样硬化损伤情况[3]。颈动脉超声通过测定颈动脉内膜-中膜厚度(carotid intima-media thickness, CIMT)可进一步评估和预测心脑血管疾病发生的风险[4-6]。本研究主要通过对参与健康体检的普通人群分析,了解CIMT增厚及颈动脉斑块的检出情况,并对三组之间的研究资料进行统计分析,以明确颈动脉内中膜异常的相关危险因素,为动脉粥样硬化的一级预防提供理论依据,用于指导体检人群预防心脑血管疾病的发生及进行早期临床干预。
1 资料与方法
1.1 研究对象 本课题采用回顾性研究的方法,选择2018年7月—2018年12月在苏州大学附属第一医院健康管理中心参与健康体检的人员共2 506 例作为研究对象。排除标准:①房颤、脑梗塞、冠脉支架植入术后、心脏瓣膜置换术后;②恶性肿瘤、严重肝肾疾病、自身免疫性疾病;③体检项目资料不齐全者。最后入选2 286 例资料齐全者。其中男性1 489 例(65.1%),女性797 例(34.9%),年龄22~80(48.0±11.7)岁。
1.2 研究方法
1.2.1 体检内容:记录所有入选对象的基本资料,包括性别、年龄、既往病史、家族史、疾病和用药史;测量身高、体重和血压值;血压的测量采用欧姆龙医用全自动电子血压计(HBP-9020),采用国际标准化法,要求被测对象坐位休息至少5 min连续测量2 次,每次间隔至少1~2 min,以2 次测量的平均值作为被测对象的血压值,若2 次测量结果差别较大(5 mmHg以上),应再次测量,在标准条件下测量收缩压(SBP)≥140 mmHg和/或舒张压(DBP)≥90 mmHg,认为血压异常;身高、体重的测量采用欧姆龙体检秤(HNH-219),体质指数(BMI)=体重(kg)/身高(m)2。BMI 24~27.9 kg/m2为超重,BMI≥28 kg/m2为肥胖,BMI 18.5~23.9 kg/m2为正常。
1.2.2 实验室检查:所有研究对象空腹采血(禁食至少10 h),取坐位采集静脉血,血糖、血脂及尿酸(UA)的测定应用全自动生化分析仪(ADVIA2400),血小板参数测定应用全自动模块式血液体液分析仪(XN-20[A1])。血脂异常诊断标准参考2016中国成人血脂异常防治指南:总胆固醇(TC)≥6.2 mmol/L定义为TC升高,甘油三酯(TG)≥2.3 mmol/L定义为TG升高,低密度脂蛋白胆固醇(LDL-C)≥4.14 mmol/L定义为LDL-C升高,高密度脂蛋白胆固醇(HDL-C)<1.0 mmol/L定义为HDL-C降低。血糖异常诊断标准参考中国2型糖尿病防治指南(2013年版):空腹血糖(FBG)≥7.0 mmol/L、糖化血糖蛋白(HbA1c)≥6.5%定义为血糖异常。高尿酸血症诊断标准参照第12版《实用内科学》:男性UA≥420 μmol/L,女性≥360 μmol/L诊断为高尿酸血症。
1.2.3 颈动脉超声的检测:由专业的超声科主治及以上医师对参与体检的人群进行颈动脉超声检测,根据颈动脉超声检查规范[7]采用彩色多普勒超声诊断仪(Sonosite Edge)对双侧颈总动脉、颈总动脉分叉部及颈内动脉依次进行扫描,检测CIMT,观察有无斑块并记录斑块的位置、大小和性质。CIMT增厚和斑块的判断[8]:CIMT<1.0 mm为正常;1.5 mm>CIMT≥1.0 mm为增厚;CIMT≥1.5 mm,凸出于血管腔内,或局限性内膜增厚高于周边CIMT的50%,可定义为动脉粥样硬化斑块形成。
1.3 统计学方法 资料用Excel 2007建立数据库,采用SPSS 20.0统计软件进行数据分析。计量资料以均数±标准差(±s)表示,多组间比较采用单因素方差分析,并进行方差齐性检验,若方差齐,统计值参照One-Way ANOVA结果,两两比较采用LSD法;若方差不齐,统计值参照Welch's ANOVA结果,两两比较采用Games-Howell test法。计数资料采用率(%)或构成比进行描述,组间比较采用χ2检验。将单因素差异具有统计学意义的影响因素列入回归方程,采用无序多分类Logistic回归分析筛选导致颈动脉内中膜异常的独立危险因素。结果以P<0.05认为差异具有统计学意义。
2 结果
2.1 CIMT增厚及颈动脉斑块检出情况
2.1.1 不同性别CIMT增厚及颈动脉斑块检出情况比较:2 286 例体检者中CIMT正常组人数为970 例(42.4%),CIMT增厚组人数为523 例(22.9%),颈动脉斑块检出人数为793 例(34.7%),其中男性颈动脉斑块检出人数为595 例(40.0%),女性颈动脉斑块检出人数为198 例(24.8%),男性斑块检出率明显高于女性,差异有统计学意义(P<0.01)。(表1)。

表1 不同性别颈动脉斑块的检出情况比较[例(%)]
2.1.2 不同年龄组CIMT增厚及颈动脉斑块的检出情况:本研究组人群根据年龄分成三组,即中青年组(20~40 岁)、中老年组(40~60 岁)、老年组(60~80 岁),其中20~40 岁组人群颈动脉斑块检出率最低,为8.9%,CIMT增厚检出率为14.6%;60~80 岁组斑块检出率最高,达到了68.8%,CIMT增厚检出率为19.5%;三组颈动脉斑块检出情况比较差异具有统计学意义(χ2=529.26,P<0.01),提示随着年龄增长,颈动脉内中膜异常检出率明显增高,尤其60~80 岁组人群主要以颈动脉斑块为主。(表2)
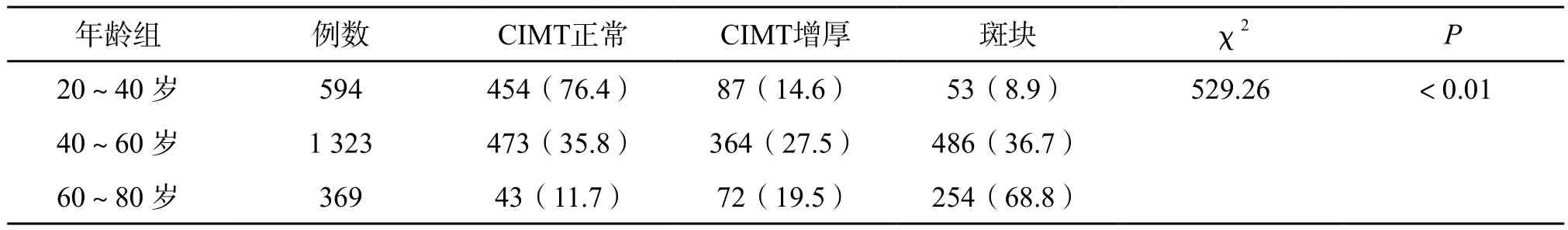
表2 不同年龄组颈动脉斑块检出情况比较[例(%)]
2.2 CIMT正常组、CIMT增厚组及颈动脉斑块组一般资料比较 通过对三组人群的一般资料比较得出以下结果:(1)CIMT正常组、CIMT增厚组及颈动脉斑块组之间年龄、BMI、SBP、DBP、心率差异均有统计学意义(P<0.01);(2)年龄、SBP随着颈动脉内中膜异常程度的加重而逐渐升高,三组间差异有统计学意义(P<0.01);(3)BMI在颈动脉斑块组明显上升,与CIMT正常组、CIMT增厚组之间差异有统计学意义(P<0.01),但CIMT正常组与CIMT增厚组之间BMI差异无统计学意义(P>0.05);(4)CIMT增厚组及颈动脉斑块组的心率较CIMT正常组明显下降,差异有统计学意义(P<0.01),但CIMT增厚组及颈动脉斑块组之间心率差异无统计学意义(P>0.05);(5)DBP在颈动脉斑块组明显上升,与CIMT正常组、CIMT增厚组之间差异有统计学意义(P<0.01),但CIMT正常组与CIMT增厚组之间DBP差异无统计学意义(P>0.05)。(表3)

表3 研究人群各组间一般资料比较
2.3 CIMT正常组、CIMT增厚组及颈动脉斑块组实验室资料比较 通过对三组人群的实验室资料比较,我们得出以下结果:(1)CIMT正常组、CIMT增厚组及颈动脉斑块组间FBG、HbA1c、TC、LDL-C、TG、UA、血小板计数(PLT)差异均具有统计学意义(P<0.001);而三组人群中HDL-C、平均血小板体积(MPV)和血小板分布宽度(PDW)差异无统计学意义(P>0.05);(2)经过三组之间两两比较得出FBG、HbA1c、TC、LDL-C随着颈动脉内中膜异常程度的加重而逐渐升高,差异有统计学意义(P<0.05);(3)颈动脉斑块组TG、UA、PLT与CIMT正常组、CIMT增厚组组间比较,差异有统计学意义(P<0.05),CIMT正常组与CIMT增厚组之间TG、UA、PLT差异无统计学意义(P>0.05)。(表4)

表4 研究人群各组间实验室资料比较
2.4 体检人群颈动脉内中膜异常的多因素Logistic回归分析 以颈动脉内中膜病变类型为因变量(CIMT正常组=0,CIMT增厚组=1,颈动脉斑块组=2),以性别(男=0,女=1)、年龄(20~40 岁=1,40~60 岁=2,60~80 岁=3)、BMI(<24 kg/m2=0,≥24 kg/m2=1)、SBP(<140 mmHg=0,≥140 mmHg=1)、DBP(<90 mmHg=0,≥90 mmHg=1)、FBG(<7.0 mmol/L=0,≥7.0 mmol/L=1)、HbA1c(<6.5%=0,≥6.5%=1)、TC(<6.2 mmol/L=0,≥6.2 mmol/L=1)、TG(<2.3 mmol/L=0,≥2.3 mmol/L=1)、LDL-C(<4.14 mmol/L=0,≥4.14 mmol/L=1)、UA(男:<420 μmol/L =0,≥420 μmol/L=1;女:<360 μmol/L=0,≥360 μmol/L=1)为自变量,进行无序多分类Logistic回归分析结果显示:(1)增龄(40~60 岁,60~80 岁)、HbA1c是CIMT增厚组的独立危险因素,其OR值分别为4.41(95%CI:3.08-5.33)、8.57(95%CI:5.35-13.74)、1.53(95%CI:1.03-2.27);(2)增龄(40~60 岁,60~80 岁)、男性、LDL-C、UA、HbA1c是颈动脉斑块组独立危险因素,其OR值分别为8.21(95%CI:5.95-11.34)、45.85(95%CI:28.93-72.65)、1.74(95%CI:1.34-2.25)、3.02(95%CI:1.62-5.60)、1.33(95%CI:1.00-1.78)、1.79(95%CI:1.25-2.57)。(表5、表6)

表5 导致CIMT增厚的独立危险因素分析
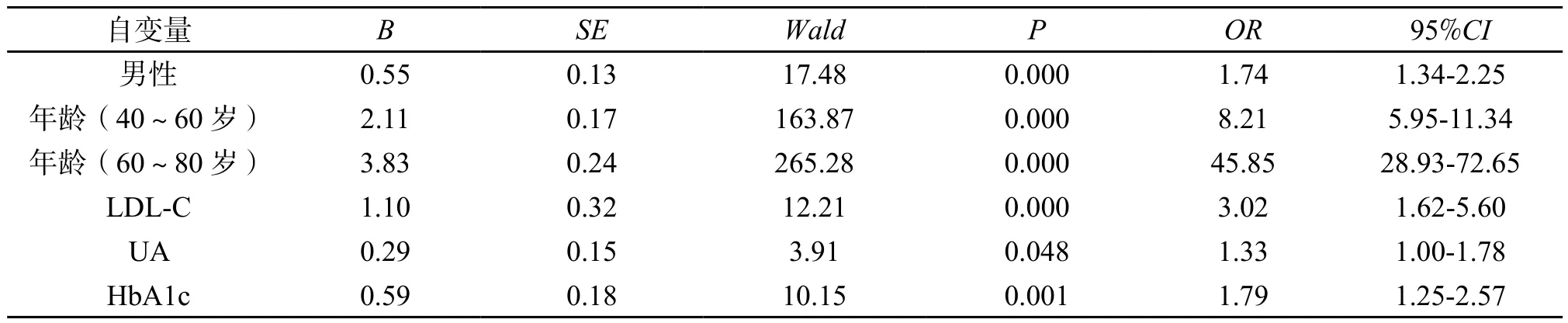
表6 导致颈动脉斑块形成的独立危险因素
3 讨论
本研究针对参与健康体检的普通人群共2 286 例进行统计分析,年龄范围为22~80 岁,平均年龄(48.0±11.7)岁,发现CIMT增厚检出率为22.9%,而颈动脉斑块检出率高达34.7%,说明体检人群中超过半数有颈动脉内膜异常,其中斑块的发生率达到人群的1/3。此次研究中男性颈动脉斑块的检出率为40.0%,女性颈动脉斑块的检出率为24.8%,男女检出率比约为1.6:1,这可能是与女性雌激素对心脑血管疾病有一定的保护作用有关[9]。本研究将性别代入方程进行多因素Logistic回归分析时,发现男性是颈动脉斑块形成的独立危险因素(OR=1.74),提示男性发生颈动脉斑块的风险是女性的1.74倍,这也提示我们在健康体检工作中更应该重视对男性颈动脉超声的筛查工作。
增龄是不可逆的致动脉粥样硬化的危险因素之一,本研究结果发现随着年龄的增长,颈动脉内中膜异常的检出率逐渐增加,其中60~80 岁人群颈动脉斑块检出率为68.8%,明显高于20~40 岁人群颈动脉斑块的检出率(8.9%)和40~60 岁人群颈动脉斑块的检出率(36.7%)。在Logistic回归分析模型中,年龄均进入了方程,年龄每增加20 岁,发生颈动脉内中膜增厚及颈动脉斑块的风险明显增加(P<0.01),与相关报道一致[10]。年龄和高血压、糖尿病、高血脂一样是心血管病传统的独立危险因素[11]。其中40~60 岁人群发生CIMT增厚的风险是20~40 岁人群的4.41倍,发生颈动脉斑块的风险是20~40岁人群的8.21倍,而60~80 岁人群发生CIMT增厚的风险是20~40 岁人群的8.57倍,发生颈动脉斑块的风险是20~40岁人群的45.85倍。这也提示了应该高度重视对40 岁以上中老年人群健康体检时的颈动脉超声检查,以便早期发现心脑血管疾病高危个体。
本研究进行单因素分析时显示,CIMT正常组、CIMT增厚组及颈动脉斑块组人群在BMI、SBP、DBP、FBG、HbA1c、TC、TG、LDL-C、UA等方面比较,差异均具有统计学意义(P<0.01),从表3、表4可以看出SBP、FBG、HbA1c、TC、LDL-C随着颈动脉内中膜异常程度的加重而逐渐升高,差异有统计学意义(P<0.05),提示血压、BMI、FBG、血脂、UA、PLT的改变是颈动脉内中膜异常的危险因素。本研究进行多因素回归分析时,发现除了年龄是CIMT增厚及颈动脉斑块的独立危险因素外,HbA1c也是颈动脉内中膜异常的独立危险因素。HbA1c升高组(≥6.5%)发生CIMT增厚和颈动脉斑块的风险分别是HbA1c正常组(<6.5%)的1.53倍和1.79倍,而FBG升高(≥7.0 mmol/L)并不是颈动脉内中膜异常的独立危险因素。相比FBG,HbA1c可反映最近2~3 个月的平均血糖水平,其稳定性好、变异率低,受其他因素影响小,已被美国推荐作为筛查和诊断糖尿病的指标之一。因此,相对于FBG,HbA1c是与心脑血管疾病风险相关性更好的指标,在体检工作中应重视筛查HbA1c来判断心脑血管疾病的风险。
近年来,相关研究认为高尿酸血症是心血管疾病的独立危险因素[12-13],本研究经过多因素回归分析得出,男性和女性高尿酸血症组发生颈动脉斑块的风险是CIMT正常组的1.33倍,得出高尿酸血症是颈动脉斑块形成的独立危险因素,因此,在健康管理工作中我们应加强对高尿酸血症患者的健康宣教,督促其结合心脑血管疾病危险因素积极降UA治疗。
血脂代谢紊乱是动脉粥样硬化形成的最主要的危险因素之一,LDL-C是血浆中胆固醇含量最高的脂蛋白,占比为65%,它明显增快动脉粥样硬化斑块形成的进程,是斑块中脂质的主要来源,由此可见颈动脉粥样斑块形成与LDL-C密切相关。本研究在单因素分析时发现TG、TC、LDL-C与颈动脉内中膜异常均有相关性,而进行多因素回归分析时发现只有LDL-C是颈动脉斑块形成的独立危险因素,说明颈动脉斑块形成主要是由于LDL-C增高引起,另外,与TC不同,TG易受生活习惯、饮食以及一些原发疾病如甲状腺机能亢进或减退的影响,TG水平在个体内及个体间变异较大,同一个体因饮食和不同时间等因素的影响,在多次检测时,差异较大,所以它不是颈动脉斑块形成的独立危险因素。临床上使用他汀类药物以降低LDL-C被认为是最有效的方法,他汀类药物已被证明可以降低不同人群的心血管事件的风险,因此在临床工作中,若发现存在颈动脉斑块合并LDL-C增高时,应建议早期予以他汀类药物的干预,以稳定斑块,减少心血管事件的发生。
结合本研究结果,我们对体检过程中存在颈动脉内中膜异常危险因素的人群应采取及时的健康宣教措施以及早期的临床干预指导,从而延缓并逆转颈动脉斑块的发生、发展,对预防动脉粥样硬化有着重要意义。
