声触诊组织量化成像技术对局灶型亚急性甲状腺炎与甲状腺乳头状癌的鉴别诊断价值
2020-05-23刘海珍李照喜郁春红师明莉李震宇朱绘绘
刘海珍, 李照喜, 郁春红, 师明莉, 李震宇, 朱绘绘
上海市华东疗养院物理诊断科,无锡 214000
亚急性甲状腺炎(subacutethyroiditis,SAT)是一种自限性疾病,发病率约为4.9/10万。病程长短不一,一般2~3个月,常继发于上呼吸道感染、病毒性腮腺炎等[1]。根据起病急骤、发热等全身症状及颈前区疼痛、甲状腺肿大而且质硬,结合血沉显著增快,血清三碘甲状腺原氨酸(triiodothyronine,T3)、四碘甲状腺原氨酸(tetraiodothyronine,T4)浓度升高与甲状腺摄碘率降低的“分离现象”可诊断本病[2]。但近年来,随着高频超声在颈部检查的广泛应用,部分无典型症状、起病隐匿的SAT,特别是超声上表现为结节样病灶的局灶型SAT[3],在声像图上与经典的局灶型SAT的斑片状低回声表现不同,其结节的立体感更强,具有极低回声、边缘不光整、内部呈实性成分等恶性特征,极易被误诊为甲状腺恶性肿瘤[4]。本文回顾性分析我院2017年4月至2019年4月健康体检中被误诊为甲状腺癌的27例局灶型SAT与30例同期病理证实为甲状腺乳头状癌(papillary thyroid carcinoma,PTC)的常规超声声像图特征及声触诊组织量化成像技术(virtual touch tissue imaging quantification,VTIQ)进行对比分析。以期提高超声对局灶型SAT的诊断水平,从而减少误诊及不必要的手术。
1 资料与方法
1.1 研究对象 收集我院2017年4月至2019年4月健康体检中误诊为甲状腺恶性肿瘤的局灶型SAT患者资料。共纳入27例,其中女18例,男9例,年龄28~67岁,平均48.2岁。选取同期经手术病理证实的PTC患者30例作为对照组,其中女17例,男13例,年龄29~62岁,平均45.3岁,且对照组的肿瘤最小者最大径约7 mm,最大者最大径不超过20 mm。本研究经我院伦理委员会批准(2020003),所有患者均知情并签署知情同意书。
纳入标准:经细针穿刺活检或术后病理证实为SAT;病灶最大径为10~20 mm。排除标准:无最终病理结果及图像资料不全者。
1.2 仪器与方法 采用Acuson S3000型超声诊断仪(西门子,德国),配备有声辐射力脉冲VTIQ成像软件,线阵探头9L4,频率4~9 MHz。患者取仰卧位,充分暴露颈部,采用灰阶超声进行甲状腺连续扫查,观察病变累及范围、大小、形态、内部回声、边缘、有无衰减、有无钙化及结节内部及周边血流分布情况,并计算纵横比值,取甲状腺纵切面病灶最大面及图像最清晰时切换至VTIQ模式,嘱咐患者屏住呼吸,采集质量模式图,当图像呈绿色均匀分布时,表示质量良好,调至速度模式,将ROI放置于病灶内部不同区域测量7组剪切波速度(shear wave velocity,SWV),尽量避开病灶内部钙化区,取平均值代表结节的SWV测值。留取灰阶超声图像、VTIQ图像并贮存于硬盘内。常规超声灰阶图像按照Kwak[5]的经典TI-RADS分类法对甲状腺结节进行TI-RADS分类。
1.3 统计学处理 采用STATA 10.0统计软件,计数资料率的比较采用χ2检验,理论数小于5时采用Fisher确切概率法。局灶型SAT与PTC结节的SWV平均值比较采用独立样本t检验,以病理结果为金标准,计算SWV鉴别诊断的敏感性、特异度及准确率,取Youden指数最高者为SWV鉴别诊断的界点。结合SWV检测结果对甲状腺结节灰阶图像的TI-RADS分类进行校正:对于SWV测值大于界点值的甲状腺结节,TI-RADS分类下调一级;SWV测值小于界点值的甲状腺结节,TI-RADS分类保持不变。TI-RADS分类校正前后与病理结果比较,绘制ROC曲线,曲线下面积比较采用Z检验。检验水准(α)为0.05。
2 结 果
2.1 局灶型SAT与PTC的声像图表现 结果(表1、图1、图2)显示,2组病例出现显著低回声、纵横比≥l、血流信号的比例,差异无统计学意义。2组出现边缘模糊、钙化的差异存在统计学意义(P<0.05),SAT组多表现为边缘模糊,而PTC组病灶多边缘锐利、清晰,且多伴有钙化。此外,局灶型SAT组有9例结节出现回声向心性减低,7例结节内部呈低回声夹杂斑片状类似正常甲状腺回声增强区,而PTC组均无此超声特点(P<0.05)。局灶型SAT术前为TI-RADS 4C类21例,TI-RADS 4B类6例。而PTC组术前TI-RADS 4C类结节19例,4B类结节4例,TI-RADS 5类结节7例。

表1 局灶型SAT组和PTC组声像图特征比较

图1 局灶型SAT组典型病例的二维超声图像及VTIQ检测图
A:常规超声声像图,病灶大小12 mm×8 mm,呈结节状,形态不规则,边界欠清,内部回声不均匀,低回声内夹杂斑片状高回声,术前TI-RADS分类为TI-RADS 4B类;B:VTIQ的质量模式图,病灶区显示为均匀的绿色,弹性质量较好;C:VTIQ速度模式图,病灶区显示为以红、黄色相间不均匀分布(表示质地较硬),病灶周边组织显示为淡绿色或浅蓝色(表示质地较软),结节测值7组,平均值为5.32 m/s,因其大于界点值,故TI-RADS分类可下调为4A类;D:患者病灶H-E染色结果,甲状腺滤泡破坏,见多量多核巨细胞伴肉芽肿形成,滤泡间淋巴细胞浸润. Original magnification: ×200
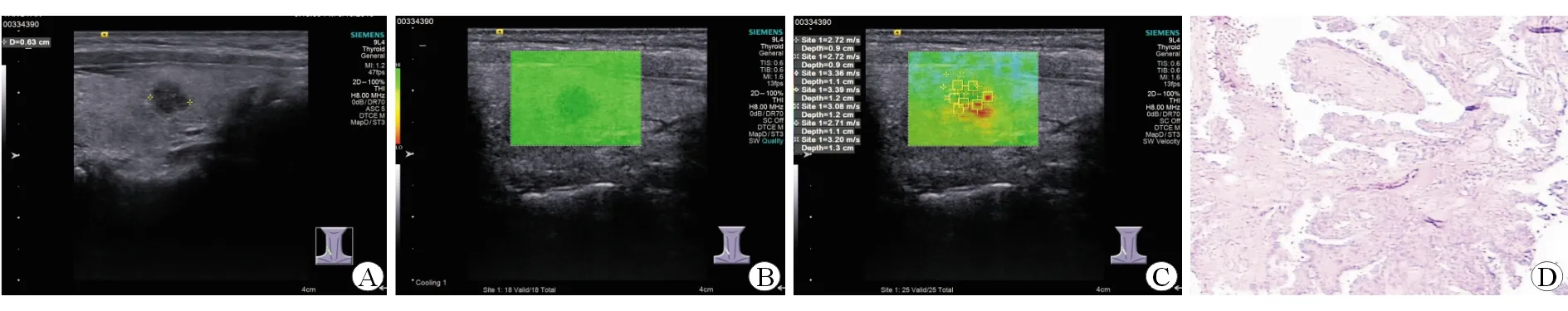
图2 PTC组典型病例的二维超声图像及VTIQ检测图
A:常规超声声像图,病灶大小6 mm×5 mm,呈结节状,形态不规则,边缘欠清,内部回声不均匀,似可见点状强回声,TI-RADS分类为TI-RADS 4C类;B:VTIQ的质量模式图,病灶区显示为均匀的绿色,弹性质量较好;C:VTIQ速度模式图,显示为以红、黄色相间不均匀分布,表示质地较硬,结节周边组织显示为淡绿色,代表质地较软,结节测值7组,平均值为3.08 m/s,因其小于界点值,故TI-RADS分类保持不变,仍为TI-RADS 4C类;D:患者病灶H-E染色结果,滤泡型甲状腺乳头状癌,甲状腺滤泡上皮呈乳头状增生,细胞核有异型,部分呈毛玻璃样,间质纤维组织增生,间质内见淋巴滤泡形成及灶性淋巴细胞浸润. Original magnification: ×100
2.2 PTC组病理结果 本组30例甲状腺癌组均为PTC,包括2个亚型,21例为经典型乳头状癌,9例为滤泡型乳头状癌。具体病理结构特点如表2。

表2 30例PTC病理学特征分析
2.3 声脉冲辐射力对结节测定结果 局灶型SAT病变内SWV平均值为(4.23±0.89) m/s,PTC结节内SWV平均值为(3.12±0.26)m/s,局灶型SAT组SWV速度较高,提示硬度较硬,且差异有统计学意义(P<0.05)。以病理结果为金标准,SWV鉴别两者的界点为SWV=3.58 m/s,此时Youden指数最高,敏感度、特异度、准确率分别为74.1%、90%和70.1%,SWV鉴别两者的ROC曲线下面积为0.84,见图3。

图3 SWV鉴别诊断局灶型SAT和PTC的ROC曲线
2.4 SWV对TI-RADS校正前后比较 由于单一用SWV值鉴别诊断局灶型SAT和PTC,数值越高越怀疑局灶型SAT,越低则越怀疑PTC。但这和日常诊断经验相反,因此诊断还是结合了TI-RADS分类诊断,如果SWV大于3.58 m/s,仅仅是将甲状腺结节TI-RADS分类下调一级。本组中总计22个结节从TI-RADS 4C类调整为4B,调整后ROC曲线面积由0.55上升为0.77,两者之间差异具有统计学意义(χ2=19.83,P=0.000),见图4。
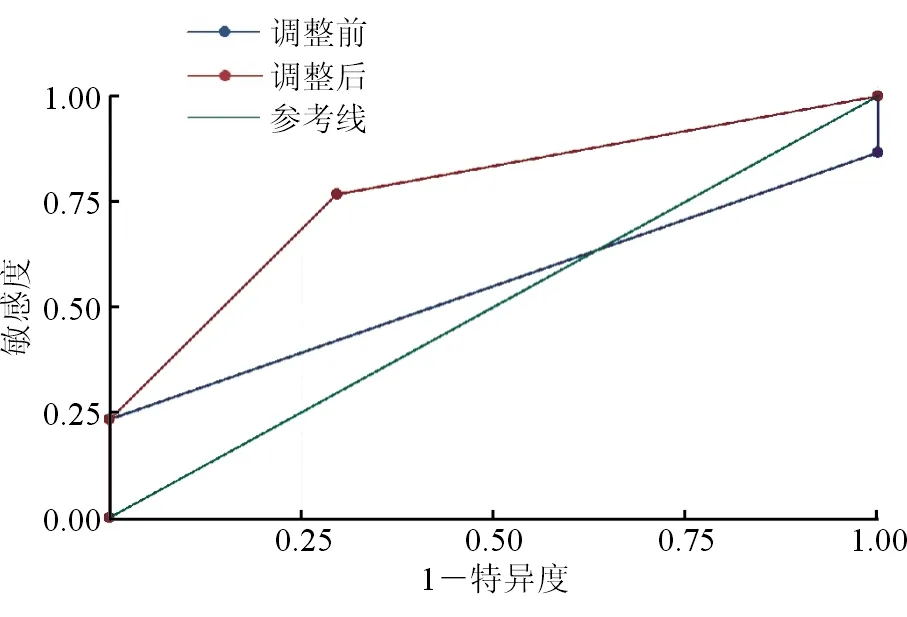
图4 SWV对TI-RADS分类校正前后AUC比较
3 讨 论
局灶型SAT是病变范围较局限的SAT,常不伴有颈部不适、疼痛等症状,且病毒感染史不明显,大部分为颈部超声检查意外发现,其二维超声声像图表现与PTC相比,均为低回声结节,形态不规则,病灶内部见丰富血流信号,极易误诊为恶性。本研究结果显示,两组之间在形态、回声、纵横比、彩色血流特点上均无统计学差异(P<0.05),说明局灶型SAT与PTC声像图之间存在交叉重叠。
二维声像图中,局灶型SAT组出现边缘模糊明显高于PTC组,可能与SAT周边组织的炎性水肿更明显有关。此外,局灶型SAT组有9例结节出现回声向心性减低,7例结节内部呈低回声夹杂斑片状甲状腺正常组织的高回声,而PTC组均无此超声特点(P<0.05)。PAN等[4]认为回声向心性减低征象可能与SAT急性期呈低回声,至恢复期低回声区缩小,回声逐渐恢复至等回声的变化有关,超声上则会出现回声向心性减低改变。病灶内部夹杂斑片状类似甲状腺正常组织的高回声这一征象,本研究推测可能与炎症初期炎性细胞浸润范围较局限、病变区域内残存部分正常甲状腺组织有关。虽然病灶边缘模糊、向心性减低改变、内部夹杂斑片状类似甲状腺正常组织的高回声有助于SAT的诊断,但这些征象的判读高度依赖于超声医师的诊断经验。
在局灶型SAT与PTC二维超声特点存在重叠的情况下,需要有新的超声技术对两者进行鉴别诊断。VTIQ技术作为一种新型剪切波弹性成像技术,可较为客观地反映病变组织内部各区域的不同硬度。其测量范围宽,可以在同一帧速度图像上测量多组数据,更准确、全面地反映病变组织内部的实际情况[6]。本研究结果表明,局灶型SAT与PTC的SWV的平均值差异有统计学意义(P<0.05)。
以往研究[7-11]认为,病变的硬度常反映病变的良恶性,甲状腺癌质地较甲状腺良性结节硬。主要因为结节性甲状腺肿等良性病变主要病理改变为甲状腺滤泡增生,腺泡内充满胶质成分,病变质地较软;PTC因肿瘤组织内纤维血管间质及呈同心圆排列的砂砾体、纤维成分增多等病理特点使得组织硬度增加。然而,本研究结果显示,SAT组硬度明显高于PTC组,究其原因可能为PTC组病理特征中乳头状生长较多,核重叠,核沟比率较高,而砂砾体钙化比率较低,故本组甲状腺乳头状癌的SWV的平均值偏低。而SAT虽然是一种良性病变,但炎性细胞大量浸润,滤泡破坏,胶质从滤泡中溢出,多核巨细胞包绕形成肉芽肿,这些特殊病理改变加上炎症反应引起的水肿,使病变组织明显变硬。既往研究[12]报道,声脉冲辐射力鉴别甲状腺结节良恶性的界点值基本位于2~3 m/s这个范围之内,这个硬度范围内的甲状腺结节[13],通常被称为声脉冲辐射力“灰带”结节。对于硬度特别高,且没有钙化的甲状腺低回声结节,要怀疑SAT的可能。
本研究尚存在一定局限性:PTC组均为体检意外发现,大部分为微小癌,病例存在选择性偏差;有文献[14-15]报道,SAT的硬度与疾病所处的病程、病变范围都密切相关,而本研究因病例较少未能对病灶按照病程进行分组研究。因此,进一步的研究还需要大样本的多中心研究。
综上所述,局灶型SAT与PTC超声图像特征存在交叉重叠现象,易误诊为甲状腺恶性肿瘤。二维声像图特点中,结节边界模糊,内部呈低回声夹杂斑片状高回声、向心性回声减低有助于局灶型SAT与PTC的鉴别诊断。但这些征象的判读高度依赖超声医师的诊断经验。VTIQ能够定量测量SAT患者的病灶硬度,根据VTIQ测值对TI-RADS分类进行校正,可提高对两者鉴别诊断的准确率,具有一定的辅助诊断价值。
