四肢肿瘤型假体周围感染的危险因素分析
2020-05-23李健雄廖松毕竟优毕文志
李健雄 廖松 毕竟优 毕文志
四肢骨与软组织肿瘤扩大切除后易形成大段骨缺损,可采用肿瘤型假体、同种异体骨和骨搬移[1]等方式重建。由于患者术后功能好、生活质量高,同时 3D 打印技术的广泛开展实现了个体化定制,所以肿瘤型假体的应用变得愈加广泛[2-3]。近年来随着肿瘤患者生存期的延长,深部感染、假体周围骨折、无菌性松动、脱位等肿瘤型假体置换术后并发症开始受到越来越多的关注。
传统的髋、膝关节置换术后的假体周围感染率约 1%~3% 左右[4-6],由于肿瘤患者存在一般状况不佳、手术时间较长及软组织缺损较大等情况,导致肿瘤型假体周围感染的发生率要明显高于传统的髋、膝关节置换术,大约在 5.9%~17.6% 左右[7-10],翻修术后更是可高达 43%[11]。假体周围迟发感染是假体失效的主要原因之一,治疗难度大,治疗后再感染率高[12],感染的治疗往往需要多次手术,甚至可能需要截肢,严重影响患者的术后功能和生活质量,因此降低肿瘤型假体周围感染的发生率就显得尤为重要。
本研究回顾分析了 414例肿瘤型假体置换术患者的生存状态、假体的存留状态、感染的发生率等,以探究肿瘤型假体周围感染的危险因素,为减少感染的发生提供理论依据。
材料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1) 2005年 1月至 2017年 12月,在我科行肿瘤型假体置换者;( 2) 骨与软组织肿瘤侵犯四肢长骨行肿瘤型假体置换术者;( 3) 病理诊断明确者;( 4) 随访过程中发生假体周围感染者;( 5) 在我院接受感染清创或假体翻修手术;( 6)随访资料完整者。
2. 排除标准:( 1) 初诊时 Enneking 分期为 III期[13]者;( 2) 行半关节假体、间置性假体或异体骨-假体复合物置换者;( 3) 浅表切口感染未累及假体者;( 4) 在我院治疗疗程不完整或临床资料不全者;( 5) 随访时间<12个月者。
二、临床基本资料
本研究共纳入 414例,男 276例,女 138例;年龄 10~71岁,平均 33岁。原发性肿瘤 392例( 包括骨肉瘤 260例,骨巨细胞瘤 70例,软骨肉瘤23例,尤文氏肉瘤7例,血液系统肿瘤 5例,其它类型肿瘤 27例 ),转移性肿瘤 22例。所有患者的病理类型由术前活检和术后常规病理证实。假体类型中,肩关节假体 ( 含全肱骨假体 ) 40例,髋关节假体 59例,股骨远端膝关节假体 225例,胫骨近端膝关节假体 85例,全股骨假体 5例。记录患者初次假体置换术前 BMI、白细胞计数、中性粒细胞百分比以及术中截骨长度、手术时间、术中出血量等情况( 表 1)。
三、辅助治疗
骨肉瘤、尤文氏肉瘤等原发性高度恶性骨与软组织肿瘤患者均接受新辅助化疗。新辅助化疗期间根据症状、体征及 MRI 综合评估化疗敏感性,适时调整化疗方案;术后结合病理结果,采用原方案或更换新方案进行化疗。对于血液系统肿瘤和转移性肿瘤,请血液内科、原发病科室和肿瘤内科综合评估后,决定是否化疗。尤文氏肉瘤等对放疗敏感或存在病理性骨折等高复发风险的肿瘤患者,与原发病科室、放射治疗科进行多学科讨论决定是否放疗。
四、肿瘤型假体周围感染的诊断
肿瘤型假体周围感染的诊断需要结合病史、体格检查、血清学以及微生物学结果综合分析得出。当患者符合下列条件之一,即可诊断肿瘤型假体周围感染:( 1) 形成明确通向假体的窦道;( 2) 关节腔内穿刺出脓性物质;( 3) 两次微生物培养阳性且培养出相同的微生物,或虽然微生物培养阴性,但存在明显的临床症状或血清学指标异常 ( 关节红肿热痛或C-反应蛋白、血沉等炎性指标异常升高等 );( 4) 术中快速冰冻病理显示每高倍镜视野下中性粒细胞计数>10个。假体置换术后 3个月内发生的感染,称为急性肿瘤型假体周围感染;假体置换术后 3个月后发生的感染,称为慢性肿瘤型假体周围感染。
五、随访
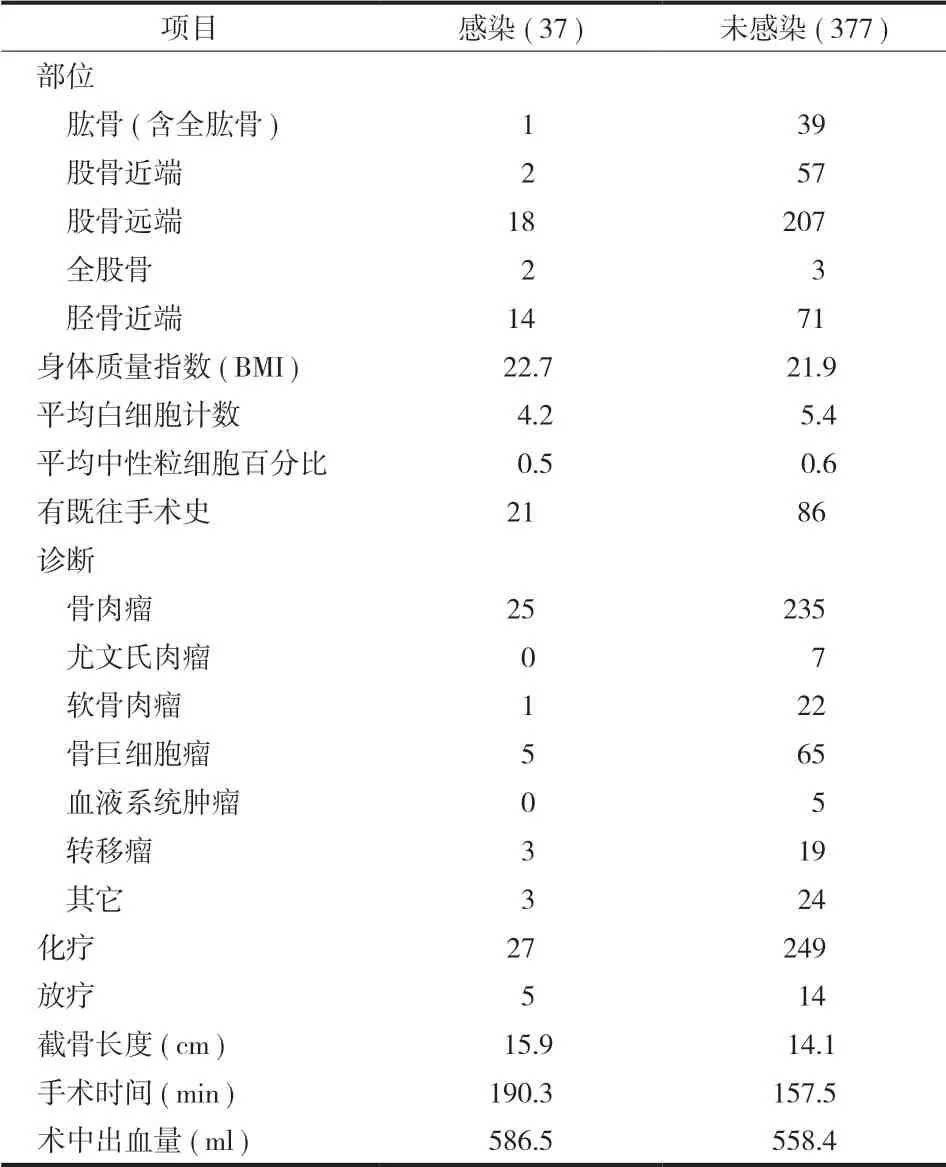
表1 肿瘤型假体置换术患者的基本资料Tab.1Demographic data of patients after megaprosthetic replacement
通过电子病历系统、门诊及电话随访等方式进行随访观察,术后 1年内每 3个月随访 1次,2~3年内每 6个月随访 1次,随后每年随访 1次。每次随访通过查体、炎性指标、B 超等监测假体周围感染,通过 X 线片、胸部 CT、ECT 及 PET-CT 等监测肿瘤复发与转移。
对于发生假体周围感染的患者,感染控制的临床标准为:在 1年的随访周期内,关节未出现红肿热痛等情况,且血清学检查显示白细胞、C-反应蛋白、血沉等炎性指标正常。若出现疑似假体周围感染的临床症状或实验室检查,行关节腔穿刺检查,必要时行手术探查;若术中未发现与关节相通的窦道且没有两次及以上培养出相同的微生物,则判定为感染控制。若超过 1年再次发生感染,则诊断为新发肿瘤型假体周围感染。
六、统计学处理
应用 SPSS 26.0软件进行统计学分析,患者的生存情况及假体的留存情况用 Kaplan-Meier 生存曲线描述。危险因素分析采用单因素及多因素 Logistic 回归分析,P<0.05表示差异有统计学意义。
结 果
一、肿瘤学结果
本组 414例平均随访 82.8( median 80.5,12~165) 个月,良性或侵袭性肿瘤患者 3年总体生存率 94%,5年总体生存率 92%,10年总体生存率83%。恶性肿瘤患者 3年总体生存率 78%,5年总体生存率 70%,10年总体生存率 56%,其中骨肉瘤患者 3年总体生存率 81%,5年总体生存率 75%,10年总体生存率 60% ( 图 1)。
二、假体周围感染的发生率与治疗
至随访结束,本组 37例病例发生了假体周围感染,6例急性感染,31例慢性感染,感染的发生率为 8.9% ( 37/ 414);其中肩关节假体 ( 含全肱骨假体 ) 感染率为 2.5% ( 1/ 40),胫骨近端膝关节假体感染率为 16.5% ( 14/ 85),全股骨假体感染率为 40%( 2/ 5)。患者因假体感染或肿瘤复发等因素常导致假体失败,本组患者中假体 3年存留率 79%,5年存留率 70%,10年存留率 51% ( 图 1)。
在发生假体周围感染的 37例中,以单一病原菌感染为主,其中金黄色葡萄球菌和表皮葡萄球菌最多见,占 62%;革兰氏阴性菌中主要包括大肠杆菌和屎肠球菌等。4例存在假体感染的临床症状或实验室检查,但微生物学培养阴性 ( 图 2,表 2)。
3例发生急性肿瘤型假体周围感染的病例行抗生素抑菌治疗,经过 62、41、82个月的随访,感染得到控制。18例接受清创灌洗保留假体 ( debridement,antibiotics,irrigation and implant retention,DAIR ),其中 13例获平均 75.8个月的随访,未发生再感染;5例治疗后再感染的病例,3例分别于术后 7、6、19个月截肢,2例于术后 1、48个月接受二期翻修。1例接受一期翻修,经过 75个月的随访,未发生再感染。15例接受抗生素骨水泥占位器植入、二期翻修,感染得到良好控制,术后未发生再感染 ( 图 3)。不同方法感染控制率:抗生素抑菌治疗为 100% ( 3/ 3),清创灌洗保留假体为 72.2% ( 13/18),一期翻修为 100% ( 1/ 1),二期翻修为 100%( 15/ 15),截肢为 100% ( 5/ 5)。对于 37例肿瘤型假体周围感染的治疗,治疗后再感染率为 13.5% ( 5/37);32例保肢成功,5例为控制感染行截肢治疗,保肢率为 86.5% ( 32/ 37)。
三、危险因素分析
单因素及多因素 Logistic 回归分析显示中性粒细胞百分比、胫骨近端、手术史、放疗、手术时间与肿瘤型假体周围感染有关,而白细胞计数、股骨近端、转移瘤、化疗、截骨长度、术中失血量与感染无关 ( 表 2)。

图2 肿瘤型假体周围感染的病原菌谱Fig.2Spectrum of microorganism in patients with PMΙ
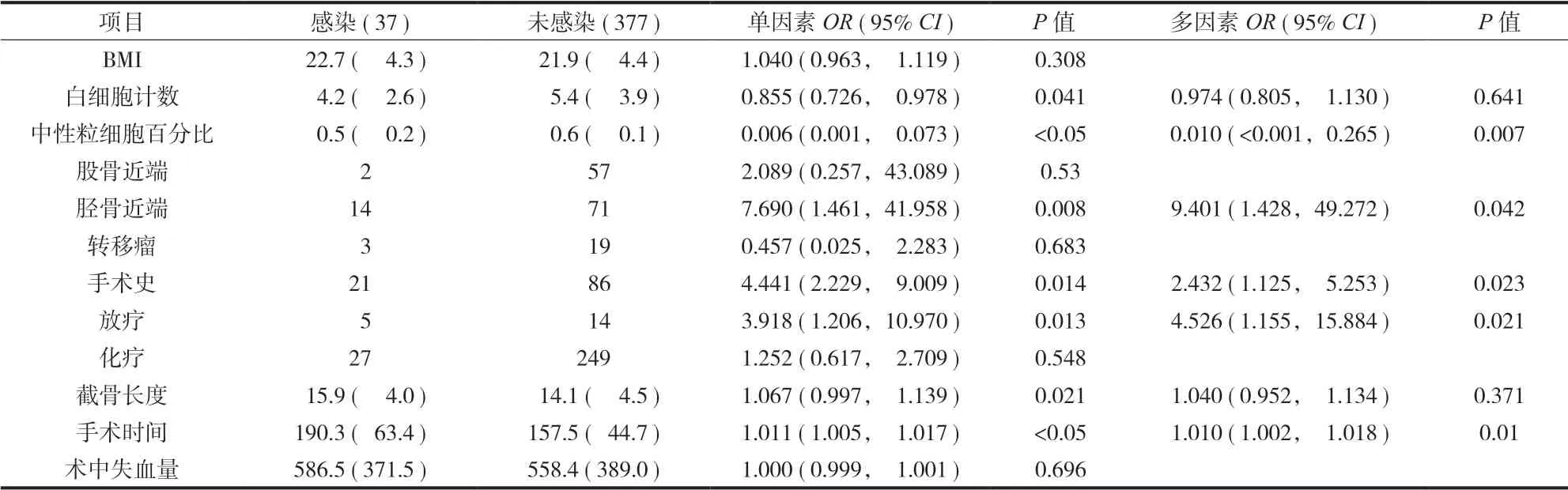
表2 肿瘤型假体周围感染的单因素及多因素 Logistic 回归Tab.2Univariate and multivariate logistic regression analyses of PMΙ risk factors

图3 患者,女,12岁,左股骨远端骨肉瘤 a:术前下肢全长X 线片;b~c:术后X 线正侧位;d:术后4个月切口破溃;e:关节穿刺液;f:抗生素骨水泥占位器;g:术中抗生素骨水泥占位器植入;h:翻修术前下肢全长 X 线片;i~j:翻修术后 X 线正侧位Fig.3A 12-year old female with osteosarcomain the left distal femur a: Preoperative X-ray image; b - c:Postoperative AP and lateral X-ray images;d: Wound dehiscence 4 monthsafter operation; e: Joint drainage; f: Antibiotic loaded cement spacer;g: Ιmplant of the spacer;h: X-ray image of lower limbs before revision;i - j: AP and lateral X-ray images of lower limbs after revision
讨 论
随着骨肿瘤影像诊断和综合治疗方式的进步,保肢率达 90% 以上[14];由于原发性和转移性肿瘤好发于四肢长骨干骺端,再加上假体具有术后即刻稳定性好、患者康复快等优势,采用肿瘤型假体置换已经成为临床的重要选择。尽管采取了许多措施以减少术后感染的发生,但肿瘤型假体周围感染的发生率依然居高不下。Henderson 等[15]的研究表明,感染与肿瘤进展是假体置换术后早期最主要的并发症。本组 414例中 37例发生假体周围感染,感染率为 8.9%,与文献报道相近[8,10]。值得注意的是,假体周围感染治疗时间长、费用高、治疗后再感染率高[12],给患者带来了沉重的心理和经济负担。本研究就是希望通过研究肿瘤型假体感染发生的危险因素,为假体周围感染的防治措施提供理论依据。
本研究发现中性粒细胞百分比与感染有关,而白细胞计数与感染无关。中性粒细胞具有趋化、吞噬和杀菌作用,循环池内的中性粒细胞减少会增加感染的风险。目前关于肿瘤型假体周围感染的研究认为中性粒细胞缺乏性发热 ( febrile neutropenia,FN )与感染无关[16],但《肿瘤化疗导致的中性粒细胞减少诊治专家共识 ( 2019年版 ) 》中明确指出,对于存在 FN 高风险的患者,其感染风险也随之增加,积极预防性应用粒细胞集落刺激因子 ( granulocyte colony stimulating factor,G-CSF ) 可以降低感染发生率。本研究感染组中中性粒细胞百分比平均为 50%,笔者建议对于化疗后行肿瘤假体置换术的患者,监测血常规中的中性粒细胞百分比和绝对值,对于低于正常值下限的患者,应用 G-CSF 进行纠正。关于 BMI 与传统的髋、膝关节假体周围感染的研究较多,BMI 越高,感染风险越大[17-18];Peel 等[16]对 121例行肿瘤型假体置换患者的研究也提示,BMI 与感染率呈正相关。但是本研究未发现 BMI 与感染之间的关系,可能与本研究纳入病例中骨肉瘤、尤文氏肉瘤等原发性高度恶性肿瘤占半数以上,术前常须接受多次新辅助化疗,导致手术时BMI 正常或甚至低于正常。本研究感染组 BMI 平均为 22.7±4.3,而 Peel 等的研究中 BMI 中位数为 28有关。Dowsey 等[17]的研究证实低 BMI 与高感染率无关。
肿瘤部位与假体周围感染的发生密切相关[16,19-21]肩关节假体置换术后感染率最低,Witting 等[22]的研究报道肱骨近端肿瘤切除行假体置换,假体无感染留存率可达 100%;本研究中感染率为 2.5%,与 Peel 等的报道接近[16]。但是某些解剖部位如骨盆、胫骨近端、股骨近端等假体置换术后感染率较高。胫骨近端及股骨近端肿瘤切除后,软组织覆盖差,术后感染率明显高于股骨远端。对于股骨近端假体置换,原来认为截肢是感染后治疗的必然选择[21];Ercolano 等[9]对肿瘤型髋关节假体周围感染的保肢治疗进行了尝试,感染控制率在 40% 左右。胫骨近端是肿瘤型假体周围感染的独立危险因素,临床上往往选择腓肠肌内侧头转位降低术后感染风险,Jeys 等[23]报道感染率可由 45% 降低至 3%。本组并未对所有初次行胫骨近端肿瘤型假体置换的患者行腓肠肌内侧头转位修复术,术后感染率为16.5%,并未显著高于国内外文献报道,与加强无菌操作以及良好的软组织重建有关;此外,感染是各种原因导致的翻修手术术后最主要的并发症,发生率可高达 39%[12],腓肠肌内侧头的预留为降低翻修术后感染创造了条件。
Theil 等[12]的研究显示,放疗尤其是术后放疗,会显著增加感染的发生率;本研究也证实了这一点,19例接受术后放疗的患者感染率达 26.3%( 5/ 19)。放疗在降低局部复发率的同时,也会导致局部软组织条件更差,从而增加感染率;但是,Mavrogenis 等[24]对 70例接受新辅助放化疗患者的研究表明大剂量新辅助放疗或化疗并不会增加假体感染的风险 (P=0.5480)。所以当肿瘤患者必须接受放射治疗时,推荐术前放疗而非术后放疗。与国内外许多研究类似[16,20,24],本研究发现化疗与假体置换术后感染无关,所以当患者切口愈合良好、一般情况允许的情况下,应尽早开始术后化疗,缩短化疗延误,提高远期生存率。
手术史和手术时间与感染密切相关。患者因肿瘤复发或机械性因素如假体周围骨折、无菌性松动、断裂等需要接受多次手术,增加术区暴露风险的同时,也会使局部软组织条件变差。可延长假体在儿童恶性骨肿瘤保肢治疗方面有着良好的应用前景,但因患儿生长发育过程中需要多次行延长手术解决肢体不等长等问题,增加了假体感染的风险;Jeys 等[2]分析了 136例肿瘤型假体置换术后感染,发现儿童可延长假体是感染的危险因素,可能需要通过改进延长方式降低感染风险。肿瘤型假体置换术相较于传统的髋、膝关节置换术,手术时间长,与解剖关系复杂、骨缺损较大、追求良好的外科边界等有关。对于恶性骨肿瘤如骨肉瘤等,良好的新辅助化疗能使肿瘤范围局限、水肿范围缩小,利用MRI 术前评估手术范围[25],间室外进行切除,在缩短手术时间、减少出血量的同时,也降低了术后复发的风险。
除加强无菌观念外,围手术期预防性应用抗生素是降低感染率的有效措施。但是,预防性应用抗生素的时间、类型等临床上尚无统一的方案[26-27],考虑到放疗、化疗及软组织缺损等问题,目前中华医学会骨科学分会骨肿瘤学组四肢骨肉瘤保肢治疗指南建议肿瘤型假体置换术后按照 II 类伤口使用抗生素[28]。引流管在传统髋、膝关节置换术后降低感染的作用明确[18],肿瘤患者由于软组织缺损较大,容易形成死腔,须延长引流管留置时间以减少血肿的形成,但是是否会因此增加感染率目前尚不可知。Li 等[29]在骨肉瘤患者术后常规 3天拔除引流管,感染率约 7.5%;本研究中,当 24h 引流液<50ml 时,在拔除引流管的同时停用抗生素。除此之外,目前临床上主要采用银涂层或碘涂层肿瘤型假体作为降低感染率的措施[19,30]。银涂层肿瘤型假体主要应用于具有高感染风险的初次置换以及肿瘤型假体各类翻修手术中,能有效降低术后感染的发生率。但 Streitbuerger 等[19]的研究显示,银离子只能在假体表面发挥作用,肿瘤型假体置换术后由于软组织缺损较大,易形成血肿和积液,会导致银离子从假体表面解离、与蛋白结合从而失活,从而导致细菌定植的增加,所以其有效性有待进一步验证。
当然,本研究还有许多局限性:( 1) 本研究是回顾性研究,未能实现随机化分组和设置合理的对照组;( 2) 由于骨肿瘤的发病率低,同时术后较低的感染率以及相对严格的纳入标准与排标准使得纳入研究的患者的数量较少;( 3) 由于本研究并未纳入间置性假体及半关节假体,导致感染率可能较真实存在偏差。
总之,肿瘤型假体迟发周围感染发生率高、治疗难度大,骨肿瘤外科医师在实现保肢的同时应尽量减少感染的发生;明确感染的危险因素、采取预防性措施是降低感染率的可行方案。
