突发性聋患者同型半胱氨酸、D-二聚体检测结果分析
2020-05-20高颖周永年公志华赵惠芳文开学郭继强
高颖 周永年 公志华 赵惠芳 文开学 郭继强,3
突发性聋(简称突聋,sudden deafness,SSHL)病因尚未明确,目前已知主要病因有内耳微循环障碍、特异性病毒感染等[1]。其中最常见、最直接的原因可能是内耳毛细胞的供血和供氧不足致内耳毛细胞功能障碍。同型半胱氨酸(homocysteine,Hcy)是动脉硬化和血管疾病的相关危险因素,D-二聚体(D-dimer,D-D)是监测凝血状态的重要指标,与突聋患者微循环障碍有着密切关系。故本研究拟通过检测突聋患者治疗前后血液Hcy、D-D水平,探讨Hcy、D-D与突聋发病、治疗及预后的关系。
1 资料与方法
1.1研究对象及分组 收集2015年1月至2019年5月期间于山西白求恩医院诊断为突聋的住院患者113例(113耳)为突聋组,其诊断标准和治疗方法参照《突发性聋的诊断和治疗指南(2015)》[2]。113例中男54例,女59例,年龄20~65岁,平均45±6.8岁;病程1~30 d,均为单侧发病;低频下降型25例,高频下降型30例,平坦型49例,全聋型10例;根据WHO1997年听力障碍分级标准,听力损失程度为轻度聋(26~40 dB) 45例,中度聋(41~60 dB) 49例,重度聋(60~80 dB) 和极重度聋(≥81 dB)19例;伴耳鸣85例,伴眩晕及呕吐20例;治疗有效(包括痊愈、显效和有效)85例,无效28例;内听道CT、鼓膜检查均示正常。随机选取与突聋组性别、年龄、种族相匹配的正常听力健康体检人群138例为对照组,男60例,女78例,年龄18~60岁,平均42±9.2岁。突聋组患者治疗前、后和对照组人群均作纯音测听、声导抗、听性脑干反应(ABR)测试及40 kHz相关电位的检查,在排除了其他影响因素的情况下,两组年龄、性别均有可比性(P>0.05)。
1.2血清Hcy、血浆D-D水平检测方法 患者住院后次晨于治疗前抽血检测Hcy、D-D。按照《突发性聋诊断和治疗指南(2015)》中建议治疗方案,综合治疗两周后,突聋组患者再次抽血复查(空腹12小时)Hcy、D-D。采用贝克曼AU5800全自动生化分析仪(美国公司)检测血清Hcy水平;采用ACL-TOP700全自动凝血分析仪检测血浆D-D水平(西班牙-沃芬公司)。Hcy检测试剂和校准品购于德赛诊断系统 (上海) 有限公司,D-D检测试剂盒购自沃芬公司。循环酶法检测血清Hcy,免疫透射比浊法检测血浆D-D,检测过程严格按照标准操作规程。

2 结果
2.1突聋组治疗前后与对照组Hcy、D-D水平比较 由表1可见,突聋组治疗前血清Hcy、血浆D-D水平高于对照组,差异均有统计学意义(P<0.05);治疗后两组间血清Hcy、血浆D-D水平差异无统计学意义(P>0.05);突聋组治疗后血清Hcy、血浆D-D水平低于治疗前,差异均有统计学意义(P<0.05)。
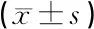
表1 突聋组治疗前、后与对照组血清Hcy、D-D水平比较
注:*与对照组比较,P<0.05;#突聋组治疗后与治疗前比较,P<0.05。
2.2突聋组不同听阈曲线分型、不同听力损失程度分级、不同疗效组间Hcy、D-D水平比较
由表2可见,突聋组113例突聋患者中,不同听阈分型患者间血清Hcy、血浆D-D水平比较差异无统计学意义(P>0.05);不同听力损失程度患者间血清Hcy、血浆D-D水平比较差异无统计学意义(P>0.05);治疗有效组与无效组之间血清Hcy、血浆D-D水平比较差异有统计学意义(P<0.05)。
3 讨论
突聋的发病机制尚未阐明,但目前较公认耳蜗微循环障碍是其重要原因之一[3]。由于供应耳蜗组织的血管为无侧支循环的终末支,耳蜗对血流变化极其敏感,血液流变学改变、血粘稠度增加,形成血液高凝状态或血栓形成,改变耳蜗微循环,使毛细胞受损,导致听力下降[4]。
同型半胱氨酸(Hcy)是一种蛋氨酸循环中间产物,在正常情况下人体中水平较低[5]。目前,高Hcy水平已被公认为缺血性心脑血管疾病的独立危险因素之一[6,7]。研究表明,Hcy的致病机理主要为高Hcy水平可产生大量过氧化物及超氧化物,破坏血管内皮细胞、增加血小板粘附、改变凝血功能、促进血栓形成,造成微循环障碍[8,9]。戴静[10]及Marcucci[11]等在对突聋患者血清Hcy水平的研究中得出突聋患者常伴高Hcy血症,高Hcy水平可能会影响无侧枝循环的耳蜗动脉。本研究结果中,突聋组患者治疗前血清Hcy水平明显高于对照组(P<0.05),说明突聋患者发病时Hcy升高;治疗两周后,突聋组患者血清Hcy水平(8.47±4.69 μmol/L)较治疗前(14.50±13.62 μmol/L)明显下降(P<0.05),而与对照组(9.52±3.73 μmol/L)水平相比,差异无统计学意义,说明经过有效治疗后,患者的Hcy水平降低到正常水平。由于耳蜗无侧支循环,高Hcy血症的患者易发生耳蜗动脉血栓形成引起耳蜗微循环障碍,造成毛细胞受损,导致听觉器官功能障碍;经过有效治疗后,患者血清Hcy水平降低,病情得到明显缓解,甚至痊愈。提示高Hcy与突聋发病密切相关,可能是导致其发病的危险因素之一。

表2 突聋组不同听阈曲线分型、不同听力损失程度、不同疗效组的Hcy、D-D水平比较(n=114例)
D-二聚体(D-D)是交联纤维蛋白的特异性降解产物,其在血浆中含量增高反映了凝血和纤溶系统的活性增强。目前,其主要作为体内血栓形成、纤溶亢进的标志物,用于早期预测血栓形成[12]。研究表明,与正常健康人群相比,突聋患者体内存在血液高凝集状态[13]。本研究结果显示,突聋组患者治疗前血浆D-D水平显著高于对照组(P<0.05),经过有效治疗后,突聋组患者血浆D-D水平(109.75±73.78 ng/mL)较治疗前(144.12±137.22 ng/mL)明显下降(P<0.05),而与对照组(92.53±87.68 ng/mL)相比,差异无统计学意义(P>0.05),与Hcy治疗前后的变化趋势相同。突聋患者治疗前血浆D-D水平升高,表明其体内处于凝血功能增强及纤维蛋白溶解亢进的状态,可能是由于血液粘稠度增加,加速血栓形成,造成内耳微循环血液供给不足,从而导致突聋发生。经过治疗后,患者血浆D-D水平明显降低,血液凝集状态得到改善,内耳血供恢复,病情得到控制,症状逐渐缓解,说明D-D水平对突聋患者的病情判断及治疗效果的监测有一定临床意义。
本研究进一步分析了突聋组不同听阈曲线分型、不同听力损失程度、不同疗效组间Hcy、D-D水平的差异,结果显示,突聋组中不同听阈曲线分型、不同听力损失程度患者间血清Hcy、血浆D-D水平差异无统计学意义。突聋的病因和病理生理机制尚未完全阐明,内耳局部因素和全身因素均可能引起突聋,常见病因包括:血管性疾病、病毒性疾病、自身免疫性疾病、传染性疾病等[14]。主要诱因包括:精神紧张、压力大、情绪激动、生活不规律、睡眠障碍等。突聋分型标准是根据听力损失累及的频率和下降程度,而不是根据可能的病因而分型,因此不同听阈曲线分型间可能存在某种相同的病因,即不同程度的内耳微循环障碍,因而其Hcy、D-D水平无明显差异。
但因各类型突聋的产生还可能存在除血管性原因以外的其他致病因素,突聋组患者根据疗效进行比较,血清Hcy和血浆D-D水平差异有统计学意义(P=0.002,P=0.042),分析治疗有效者可能是血管性因素引起,而治疗无效者可能是由非血管性因素引起;也可能因为本次研究中,个别类型患者病例数少,存在样本误差可能性,无法充分反映大样本情况。
本研究结果表明:血液Hcy和D-D水平与突聋的发生、发展有一定的相关性,血清Hcy、血浆D-D水平升高是突聋发病的危险因素,将Hcy和D-D控制在较低水平对该病的防治有重要的临床意义。本研究只跟踪了患者本次住院2周的临床数据,下一步可对患者血液Hcy、D-D水平及其他相关性指标进行中长期追踪,以进一步研究这些指标水平变化与突聋预后的关系。
