双人双管配合下行鼻饲管置管法的实践
2020-05-13张荣,何丽
张 荣,何 丽
(联勤保障部队第九九一医院,湖北 襄阳 441000)
吞咽障碍是急性缺血性卒中后的常见并发症,约50%的患者在入院时就已经存在吞咽障碍[1],吞咽障碍可以引起误吸、吸入性肺炎、脱水、营养不良等并发症,最终延长患者住院时间,增加致死率和致残率[2]。为了避免因吞咽障碍引起的一系列并发症就必须进行经鼻饲管进行肠内营养,肠内营养(EN)是指通过胃肠道途径提供营养物质的一种营养支持治疗方法[3],不仅能改善患者的营养状况,同时能保持患者胃肠粘膜屏障的完整性[4],对吞咽障碍患者进行肠内营养,目前我们采用鼻饲管置管法对吞咽障碍进行鼻饲,目前除了常规鼻饲管置入术,还有可视喉镜导引法[5],导丝导引法[6],后者都要借助仪器和有创伤,不利于病人的耐受和增加感染机率,增加患者的经济负担,故进行本法的研究和实践,并评估其应用效果,报告如下:
1 对象与方向
1.1 对象
选取991医院2018年4月至2019年10月急诊科更换胃管病人和神经内科急性缺血性脑卒中和卒中后遗症患者为研究对象,纳入标准:①多伦多床旁吞咽筛查试验(Toronto Bedside Swallowing Screening Test,TOR-Bsst©)是具有I级(最高级别)循证医学证据的饮水试验为主的吞咽障碍筛查工具[7],应用此筛查工具进行筛查。洼田饮水试验将吞咽障碍分成5级,Ⅲ级及以上为异常,Ⅲ级及以上纳入本试验研究对象[8]。②NIHSS评分5-10分。③神志清楚,能在支撑下坐直,并能执行简单的指令。排除:①卒中发生前有严重的肺部病变或使用机械通气。②严重心脑肾功能不全或精神疾病。③不愿参加本研究,共纳入患者34例,采用随机数字表法分为对照组与观察组各17例,两组一般资料比较:患者一般资料比较差异无统计学意义(P>0.05)如表1。

表1 一般资料
1.2 方法
成立吞咽管理项目小组,小组成员为10名,由护理部主任领导,选有神经内科、急诊科护士组成,置鼻饲管临床经验丰富排除操作熟练程度影响实验效果,对照组依照中华人民共和国卫生部颁布的临床护理实践指南(2011版)中关于肠内营养支持所规定的评估和观察要点、操作要点、指导要点及注意事项等进行护理,观察组应用双人双管配合行鼻饲管置管法,具体实施方法如下:(1)所需材料:普通胃管一根、注射器20ml1个、生理盐水500ml1瓶、温开水500ml、听诊器、石蜡油、吸痰管、一次性负压吸引装置、心电监护1台。(2)方法:①病人取半卧位或坐位,清洁鼻腔,准备用物。②给病人贴电极片和血氧饱和度探头,行心电监护和血氧饱和度监测。③甲护士测量鼻饲管置入的长度,石蜡油润滑鼻饲管从一侧鼻腔插入,遇阻力时停止插入动作,插入长度约15cm。④乙护士执吸痰管从口腔插入悬雍垂位置。⑤由乙护士喊口令,甲乙同时进行,乙开始吸痰,刺激咽反射和喉反射,甲护士迅速插入鼻饲管,整个过程不超过15秒。⑥插入长度约为45-55cm,应用三种方法判断是否在胃内,固定贴标签,告知家属注意事项。
1.3 统计学方法
采用spss 21.0软件进行统计分析,行x2检验、t检验,检验水准a=0.05,P<0.05有统计学意义。
2 结 果
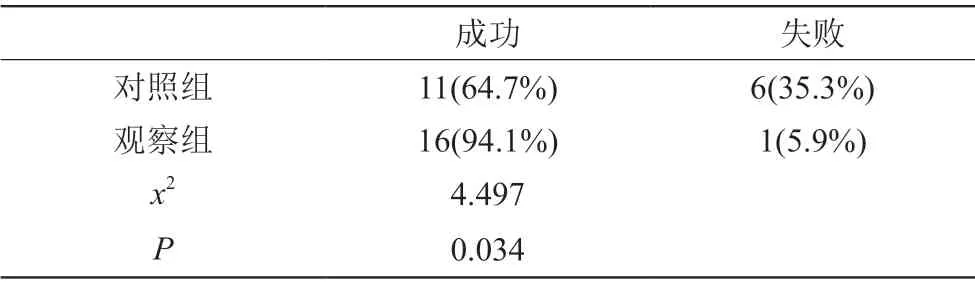
表1 标准胃管置入术与双人双管配合下行鼻饲管置管评估结果
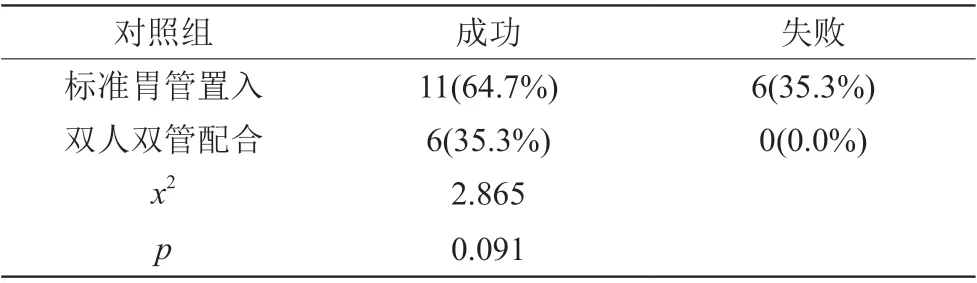
表2 对照组内用标准胃管置入 与双管双人配合置管评估结果
3 讨 论
本研究主要为吞咽障碍患者,为其解决肠内营养的方法,此研究应用吞咽障碍的筛查。TOR-BSSTc吞咽障碍筛查(Grade A,强烈推荐),对照组应用中华人民共和国卫生部颁布的临床护理实践指南(2011版),针对目前临床上存在的具有争议的问题,研究者无需重复进行相同的原始研究,浪费医疗卫生资源,现阶段以传统经验为主的护理方法会被最佳护理方法所替代,从而促进临床运用的科学性和有效性。本实验结果明显,观察组成功率明显高于对照组P<0.05有统计学意义。观察组内两种方法的比较,双人双管配合置管成功率明显高于标准胃管置入术P<0.05有统计学意义。
长期留置胃管的病人,喉部咽部肌肉就会产生废用性障碍、废用性萎缩、肌张力降低而使食管入口处于关闭状态当咽喉受到插管等强烈刺激时,激烈的冲动沿着迷走神经传入到延髓的迷走神经核这个低级中枢,立即下达紧急指令,关闭气管门户,咽部的肌肉紧张、收缩,而代偿的使食管入口空间增大,使插入胃管的阻力减少,插入的空间增大。
在患者存在吞咽障碍时,特别是长期留置鼻饲管患者,用双人双管配合鼻饲管置管术插管成功率明显高于传统胃管置管术,值得推荐应用于临床,但采用此法时要仔细评估病人是否有适应本法的指征,在保证病人安全的前提下,更换胃管,使病人得到肠内营养的支持,减轻病人的痛苦,减轻患者的经济负担。
