2型糖尿病患者的睡眠情况及其与颈动脉硬化的相关性▲
2020-05-09周明成毛维维巩伟伟韩冬梅
董 萍 周 蒨 周明成 李 唅 毛维维 巩伟伟 舒 丹 韩冬梅 徐 蕾
(上海市第一康复医院代谢与肾脏康复科,上海市 200090 ,电子邮箱:dongp139@yeah.net)
微血管和大血管的慢性心脑血管并发症是2型糖尿病(type 2 diabetes mellitus,T2DM)患者是致死、致残的主要原因,而早期血管病变表现为颈动脉内-中膜厚度( intima-media thickness,IMT)增加、粥样硬化斑块形成,而随着病情的进展可出现血管重构[1-2]。研究表明,T2DM所致多器官损伤可影响神经递质的合成与分泌,造成自主神经功能紊乱,进而引发睡眠障碍;同时由糖尿病引起的夜尿增多、神经痛等并发症均会加重睡眠障碍[3]。有学者认为,睡眠时间的缩短可能增加动脉粥样硬化的风险,进一步加剧多种心血管疾病的发生,并形成恶性循环[4]。但关于T2DM患者的睡眠质量是否与颈动脉硬化(carotid atherosclerosis,CAS)的发生与发展有关,目前尚缺乏足够证据。本研究观察T2DM患者的睡眠质量情况,并分析其与CAS的关系,旨在为T2DM患者CAS的早期诊断和治疗提供参考依据。
1 资料与方法
1.1 临床资料 回顾性分析2017年6月至2018年12月期间上海市第一康复医院代谢与肾脏康复科收治的64例T2DM患者的临床资料。纳入标准:(1)均符合中华医学会糖尿病学分会制定的《中国2型糖尿病防治指南(2017年版)》的诊断标准[5],且血糖控制相对稳定即空腹血糖4.4~7.0 mmol/L,非空腹血糖<10.0 mmol/L,糖化血红蛋白A1c(hemoglobin A1c,HbA1c)<7.0%;(2)年龄≤80岁,均行颈动脉超声检查,且临床病历资料完整。排除标准:合并认知及精神障碍、恶性肿瘤、心脑血管等患者。其中男性34例、女性30例,年龄46~79(57.1±4.7)岁,T2DM病程6个月至14年[(5.2±1.8)年]。本研究设计符合《赫尔辛基宣言》,所有患者或家属均知情同意并签署知情同意书。
1.2 资料收集 查阅患者病历,收集性别、年龄、身高、体质量、收缩压、舒张压、T2DM病程、吸烟史(现在吸烟,或已戒烟但不足1年)等基线资料。所有患者均于入院次日抽取清晨空腹肘静脉血5 mL,置于含0.3 mL乙二胺四乙酸的抗凝管,3 000 r/min离心10 min,留取上层血清冻存备检。使用罗氏Modular DPP全自动生化分析仪,采用标准酶法检测总胆固醇、三酰甘油、LDL-C、HDL-C等血脂指标,以及血尿酸、尿素氮等肾功能指标;采用高效液相层析法检测HbA1c,试剂盒由上海酶联生物科技有限公司提供,严格按照说明书操作。
1.3 睡眠障碍诊断及严重程度评估 参照《中国精神障碍分类与诊断标准第3版(CCMD-3)》[6]诊断睡眠障碍。采用匹兹堡睡眠质量指数(Pittsburgh sleep quality index,PSQI)[7]评估睡眠质量,该量表包含7个维度共23个条目,涵盖主观睡眠质量、入睡时间、睡眠时长、睡眠障碍、睡眠效率、催眠药物使用及对日间功能的影响,按照0~3四级评分,评分范围为0~21分,分值越高表明睡眠质量越差。
1.4 颈动脉超声检测 采用Philips公司HDI 5000多普勒超声诊断仪,探头频率为8~10 MHz,检查患者颈总动脉、颈内动脉分叉处,测量3次,取平均值,记录IMT和斑块形成情况。颈动脉IMT增厚的判定标准:1.0 mm≤IMT≤1.2 mm。斑块判定标准:IMT局部增厚>1.2 mm,局限性回声不均。若IMT增厚和(或)斑块形成均可诊断为CAS[8]。
1.5 统计学分析 采用SPSS 17.0版软件进行统计分析。计量资料以(x±s)表示,组间比较采用t检验;计数资料以例数或百分比表示,比较采用χ2检验;采用多因素Logistic回归模型分析T2DM患者发生CAS的影响因素。以P<0.05视为差异有统计学意义。
2 结 果
2.1 T2DM患者CAS及睡眠障碍发生情况 64例T2DM患者中,共39例(60.9%)患者合并CAS,43例(67.2%)患者存在睡眠障碍。
2.2 T2DM患者发生CAS的影响因素的单因素分析 CAS组和非CAS组T2DM患者在年龄、T2DM病程、收缩压、三酰甘油、HDL-C、LDL-C、睡眠障碍及PSQI评分方面比较,差异均有统计学意义(均P<0.05),见表1。
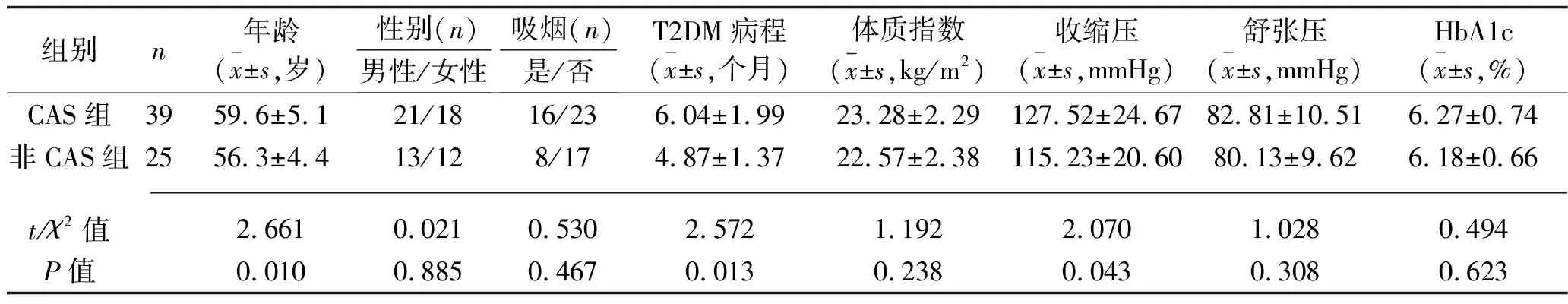
表1 T2DM患者发生CAS影响因素的单因素分析

组别n总胆固醇(x±s,mmol/L)三酰甘油(x±s,mmol/L)HDL-C(x±s,mmol/L)LDL-C(x±s,mmol/L)尿酸(x±s,μmol/L)尿素氮(x±s,mmol/L)睡眠障碍(n)是/否PSQI(x±s,分)CAS组394.27±0.741.98±0.410.95±0.263.27±0.56275.87±45.174.68±0.7730/99.21±2.26非CAS组254.25±0.561.69±0.351.09±0.272.96±0.51280.15±34.564.49±0.5813/127.24±1.18 t/χ2值0.1182.8932.0682.2360.4021.0644.2924.014P值0.9080.0050.0430.0290.6880.2960.038<0.001
2.3 T2DM患者发生CAS的影响因素的多因素分析 以是否合并CAS(CAS=1,非CAS=0)为因变量,将单因素分析有统计学意义的8个因素纳入多因素逐步Logistic回归分析,自变量赋值见表2。结果显示,T2DM病程、收缩压、PSQI评分是T2DM患者发生CAS的独立危险因素,而HDL-C则是其保护性因素(均P<0.05),见表3。

表2 自变量赋值表
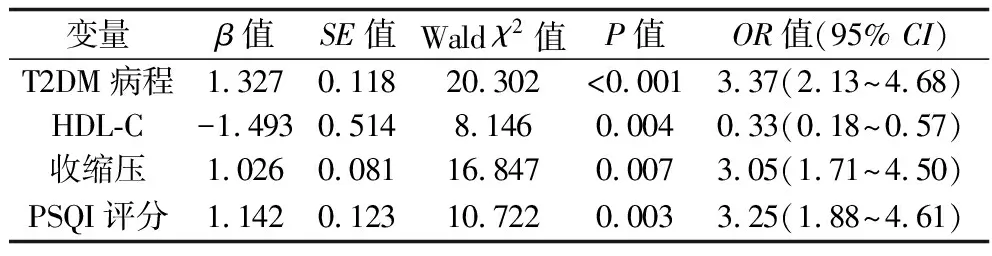
表3 T2DM患者发生CAS的多因素Logistic回归分析
3 讨 论
T2DM是以代谢紊乱为主要症候群的代谢性疾病,其既可引发多组织器官损伤后,又可导致患者睡眠质量及生活质量下降。本组T2DM患者睡眠障碍的发生率达67.2%(43/64),提示T2DM患者存在睡眠障碍的现象较为常见。研究证实,睡眠不仅影响肿瘤、冠心病等慢性疾病的发病,对机体内分泌、代谢具有调节作用,还能影响血糖变化[9]。睡眠障碍可导致体内应激反应增强,下丘脑-垂体-肾上腺轴功能紊乱,交感神经张力提高,从而诱发儿茶酚胺、糖皮质激素等升糖激素分泌增多[10]。此外,由于昼夜睡眠是调节T2DM患者胰岛素产生、代谢的重要时期,良好的睡眠有助于维持葡萄糖动态与耐受性平衡;而睡眠障碍将影响胰岛B细胞和胰岛素的敏感性与反应性,以及血葡萄糖耐量[11]。因此,有睡眠障碍的T2DM患者血糖往往控制不佳。由此可见,在临床诊治过程中,还需重视T2DM患者的睡眠情况,对于有睡眠障碍的患者进行及时的干预,从而以利于血糖的控制。
目前,T2DM与CAS的研究多集中于血糖、血脂水平对糖尿病血管并发症影响,高血糖及血脂紊乱被认为是导致CAS等血管并发症的危险因素。钱呈敏等[12]研究显示,对于部分T2DM患者,控制血糖及血脂有助于缩小IMT,并减少颈动脉斑块的形成,但部分患者颈动脉结构的改善效果并不理想。由此可见,T2DM患者CAS是多因素综合作用的结果,进一步明确其发生CAS的相关危险因素,进行早期识别并予以干预是改善其预后的关键因素。程凤华等[13]研究发现,长期睡眠不足(<7 h/d)的人群IMT明显厚于睡眠充足人群,且动脉扩张性降低、僵硬度增高。连鹏等[14]对呼吸睡眠暂停综合征患者进行研究后发现,呼吸睡眠暂停综合征可使患者长期缺氧导致动脉内膜损伤、脂质沉积,极易引发CAS。本研究结果显示,排除病程、收缩压、HDL-C等因素的影响后,PSQI评分仍是T2DM患者发生CAS的独立危险因素之一(P<0.05),提示睡眠质量越差者发生CAS的风险越高,与何鑫等[15]的研究相似。其机制可能在于睡眠障碍使血液黏稠度升高,血流减慢,血液中的脂类等大分子聚集于血管内壁,导致CAS的发生。
综上所述,T2DM患者普遍存在睡眠障碍,睡眠质量差者发生CAS的风险更高。重视睡眠问题,提高睡眠质量,并定期行颈动脉超声检查,对于T2DM患者的血糖控制以及CAS等慢性血管并发症发生和发展的防治,均具有重要意义。
