经会阴超声检查在女性压力性尿失禁患者分度中的应用价值
2020-05-08魏亚楠栗河舟张红彬吴娟李春玲马澜
魏亚楠 栗河舟 张红彬 吴娟 李春玲 马澜
【摘要】 目的:探討经会阴超声检查在女性压力性尿失禁(SUI)患者分度中的应用价值。方法:收集2016年1月-2018年12月在本院盆底重建病区住院诊断为SUI的女性患者100例为病例组(根据1 h尿垫试验结果分为轻、中、重三组),选择同期于本院体检并无SUI的女性24例为对照组。两组患者均行经会阴超声检查,记录静息状态的尿道倾斜角(UIA)、膀胱颈位置和最大Valsalva状态的膀胱颈位置、膀胱尿道后角(PUVA)、尿道旋转角(URA),观察膀胱颈漏斗是否形成,计算膀胱颈移动度(BND)。结果:病例组和对照组年龄、BMI、绝经情况比较,差异均有统计学意义(P<0.05)。病例组最大Valsalva状态的膀胱颈漏斗形成率、URA及BND均高于对照组,差异均有统计学意义(P<0.05)。中、重度SUI组膀胱颈漏斗形成率均高于对照组(P<0.05);重度SUI组膀胱颈漏斗形成率高于轻度SUI组(P<0.05)。轻度SUI组URA高于对照组(P=0.049)。重度SUI组PUVA大于轻、中度SUI组(P<0.05);对照组PUVA大于轻度SUI组(P<0.05)。轻、中、重度SUI组BND均高于对照组(P<0.05)。膀胱颈漏斗形成、URA>67°、BND>27 mm,敏感度分别为65.00%、50.00%、63.00%,特异度分别为83.33%、91.67%、83.33%。以上三项参数AUC分别为0.742、0.674、0.786;三项参数联合分析时AUC为0.860。结论:经会阴超声检查在SUI患者分度中的应用价值有限;最大Valsalva状态下,膀胱颈漏斗形成、URA和BND 三项参数联合诊断SUI的效能最高。
【关键词】 经会阴超声 压力性尿失禁 前盆腔
The Application Value of the Transperineal Ultrasonography at Female Stress Urinary Incontinence Graduation/WEI Yanan, LI Hezhou, ZHANG Hongbin, WU Juan, LI Chunling, MA Lan. //Medical Innovation of China, 2020, 17(10): 0-068
[Abstract] Objective: To explore the value of the transperineal ultrasonography in grading female patients with stress urinary incontinence (SUI). Method: A total of 100 female patients diagnosed with SUI who were hospitalized in the pelvic floor reconstruction ward of our hospital from January 2016 to December 2018 were collected as case group (divided into light, medium and heavy groups according to the results of 1-hour pad test). A total of 24 female patients without SUI who underwent physical examination in our hospital during the same period were selected as the control group, both groups underwent perineal ultrasonography. The urethral inclination Angle (UIA), bladder neck position, bladder neck position (PUVA) and urethral rotation Angle (URA) in resting state were recorded to observe whether the bladder neck funnel was formed and calculate the bladder neck mobility (BND). Result: Age, BMI, and menopause were compared between the case group and the control group, the differences were statistically significant (P<0.05). The rates of bladder neck funnel formation, URA and BND in the case group with the maximum Valsalva state were higher than those in the control group, the differences were statistically significant (P<0.05). The formation rate of bladder neck funnel in the moderate and severe SUI groups were higher than those in the control group (P<0.05). The rate of bladder neck funnel formation in the severe SUI group was higher than that in the mild SUI group (P<0.05). URA in the mild SUI group was higher than that in the control group (P=0.049). PUVA in the severe SUI group was greater than that in the mild and moderate SUI group (P<0.05). PUVA in the control group was greater than that in the mild SUI group (P<0.05). The BND of the mild, moderate and severe SUI group were higher than that of the control group (P<0.05). Bladder neck funnel formation, URA > 67°, BND > 27 mm, the sensitivity was 65.00%, 50.00%, 63.00%, the specificity was 83.33%, 91.67% and 83.33%, the AUC of the above three parameters was 0.742, 0.674 and 0.786, the AUC for the combined analysis of three parameters was 0.860. Conclusion: The application value of the transperineal ultrasonography in grading SUI patients is limited. The combined diagnosis of SUI with URA and BND was the most effective under the condition of maximum Valsalva.
[Key words] The transperineal ultrasonography Stress urinary incontinence The anterior compartment
First-authors address: The Third Affiliated Hospital of Zhengzhou University, Zhengzhou 450052, China
doi:10.3969/j.issn.1674-4985.2020.10.016
压力性尿失禁(stress urinary incontinence, SUI)是指喷嚏、咳嗽、大笑或运动等腹压增高时出现不自主的尿液自尿道口漏出[1]。中国成年女性SUI的患病率达18.9%[2],严重影响女性生活质量,是一个重要的卫生和社会问题。目前,SUI的诊断方法主要有尿动力学检查、膀胱尿道镜检查、棉签试验、指压试验及超声影像技术等[3-4]。近年来,随着盆底超声技术的快速发展,及其无创、实时、可重复性等优点,逐渐成为诊断SUI不可或缺的检查方法[5-6]。本研究应用经会阴超声检查观察不同程度SUI患者前盆腔,分析其在SUI患者分度中的应用价值,为临床提供一种更简便的SUI分度方法,现报道如下。
1 资料与方法
1.1 一般资料 收集2016年1月-2018年12月在本院盆底重建病区住院诊断为SUI的女性患者100例为病例组,选择同期于本院体检并无SUI的女性24例为对照组(即在腹压增加时无漏尿现象)。纳入标准:(1)患者在咳嗽、大笑或运动等腹压增加时出现不自主的尿液自尿道口漏出,同时尿动力学检查提示SUI;(2)均对SUI患者行严格的1 h尿垫试验,试验结果为阳性。排除标准:(1)无法配合检查或不能完成正确Valsalva动作;(2)近3个月有服用可能引起尿失禁的药物如激素等;(3)盆腔手术史;(4)泌尿系感染或有其他泌尿系统疾病;(5)盆腔肿瘤或占位者;(6)盆底超声图像存储不完整或不清晰者。患者均知情同意且签署知情同意书,该研究已经本院伦理学委员会批准。
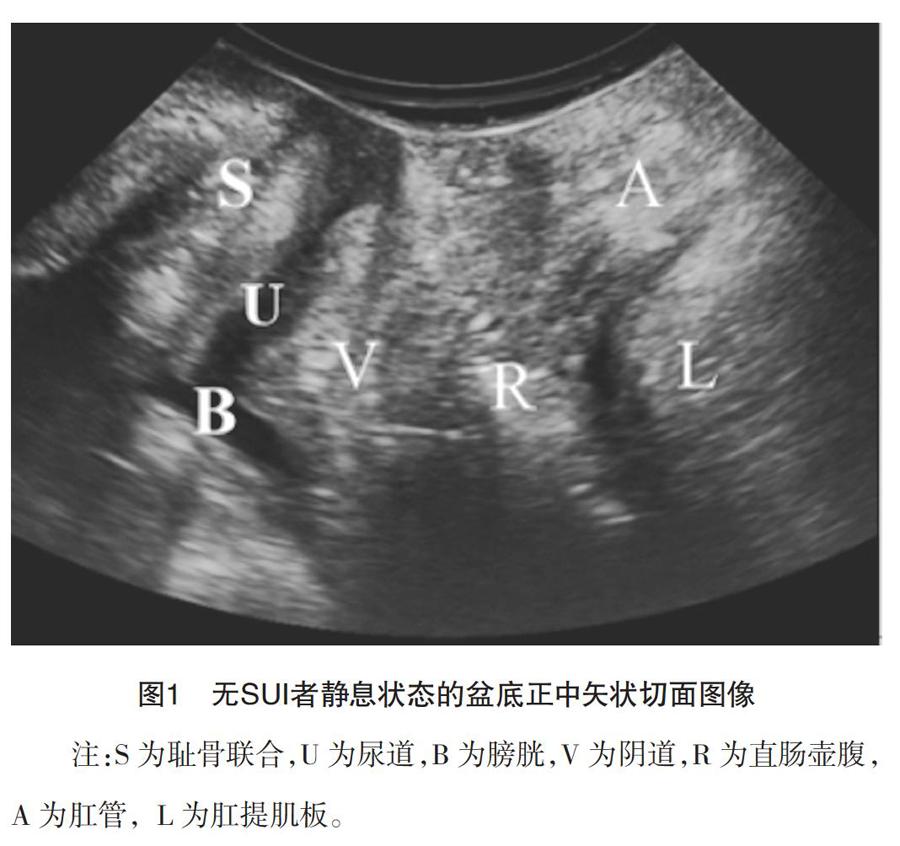
1.2 方法 (1)仪器采用GE Voluson E8超声诊断仪,经会阴检查,选取RAB4-8L容积探头,探头频率4~8 MHz,二维扫查角度70°。(2)检查方法:所有研究对象检查前需排空膀胱和直肠,平卧检查床上,取膀胱截石位,探头外涂抹足量的耦合剂,包裹探头套,表面涂抹足量无菌耦合剂,分离两侧大阴唇,在会阴部紧贴耻骨联合下缘处放置探头,探头表面距离耻骨联合<10 mm。清晰显示盆底正中矢状切面时,由腹侧至背侧依次显示耻骨联合、尿道、膀胱颈和膀胱、阴道、直肠壶腹、肛管和肛提肌板,以耻骨联合后下缘为参照点,见图1。指导受检者做最大Valsalva動作,即深吸气后屏气,用力往下做排气排便的状态,用力持续5 s以上,此时在超声图像上可以观察到盆底器官向下、向后移动,且肛提肌裂孔增大,探头应随组织的运动而稍微移动,不能对会阴施加压力,嘱受检者患者做
3次最大Valsalva动作并采集图像,采用最大程度的图像进行观察、测量,并对数据进行统计学分析。(3)1 h尿垫试验:试验时膀胱要充盈,持续1 h,从试验开始病例组患者不再排尿。预先放置经称重的尿垫(如卫生巾)。试验开始15 min内患者喝500 mL白开水;之后的30 min,患者行走,上下1层楼的台阶。最后15 min,患者应坐立10次,用力咳嗽10次,原地跑步1 min,拾起地面物体5次,再用自来水洗手1 min。试验结束时,称重尿垫,要求患者排尿并测量尿量。漏尿量≥2 g为阳性。轻度:2 g≤漏尿量<5 g;中度:5 g≤漏尿量<10 g;重度:10 g≤漏尿量<50 g;极重度:漏尿量≥50 g[1]。根据1 h尿垫试验结果将病例组分为轻度SUI组25例,中度SUI组37例,重度SUI组38例。
图1 无SUI者静息状态的盆底正中矢状切面图像
注:S为耻骨联合,U为尿道,B为膀胱,V为阴道,R为直肠壶腹,A为肛管,L为肛提肌板。
1.3 观察指标及判定标准 记录静息状态的尿道倾斜角(UIA)、膀胱颈位置和最大Valsalva状态的膀胱颈位置、膀胱尿道后角(PUVA)、尿道旋转角(URA)、观察膀胱颈漏斗是否形成,计算膀胱颈移动度(BND)。(1)比较病例组和对照组一般资料及各项超声参数;(2)比较轻、中、重度SUI组及对照组膀胱颈漏斗形成率及URA、PUVA、BND;(3)分析各项超声及其联合分析的ROC曲线。
1.4 统计学处理 采用SPSS 23.0软件对所得数据进行统计分析,计量资料服从正态分布的用(x±s)表示,比较采用t检验,多组数据计量资料比较采用单因素方差分析,两两比较采用q检验;偏态分布的计量资料用[M(P25,P75)]表示,两组间比较采用非参数Mann-Whitney U检验,多组间比较采用KW秩和检验;计数资料以率(%)表示,比较采用字2检验;构建ROC曲线,计算诊断效能及AUC。Medcalc15.0统计分析软件确定各参数的截断值。以P<0.05为差异有统计学意义。
2 结果
2.1 病例组和对照组一般资料比较 病例组100例,平均孕次4(3,5)次,平均产次2(1,3)次。对照组24例,平均孕次3(2,4)次,平均产次
2(1,2)次。两组孕次、产次比较,差异均无统计学意义(P>0.05),具有可比性。
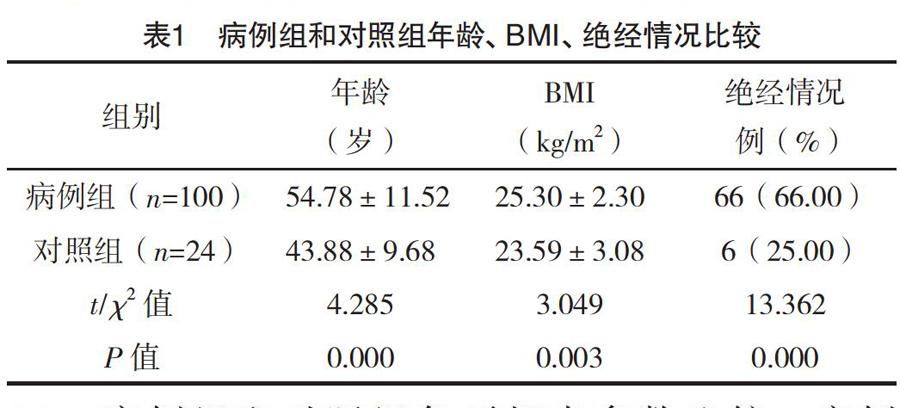
2.2 病例组和对照组年龄、BMI、绝经情况比较 病例组和对照组年龄、BMI、绝经情况比较,差异均有统计学意义(P<0.05),见表1。
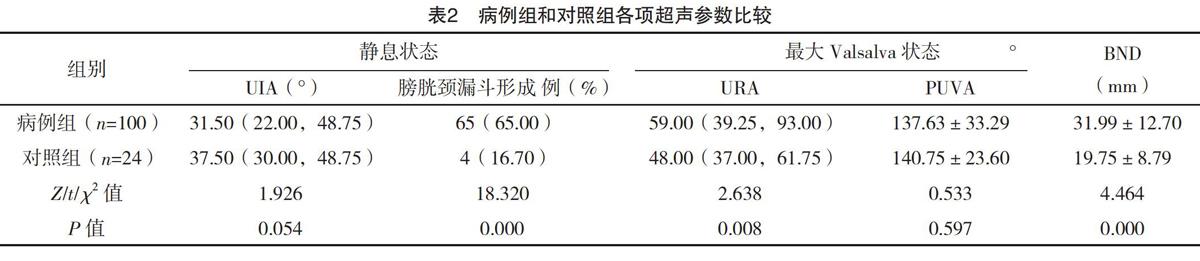
2.3 病例组和对照组各项超声参数比较 病例组最大Valsalva状态的膀胱颈漏斗形成率、URA及BND均高于对照组,差异均有统计学意义(P<0.05),见表2。
2.4 SUI组与对照组膀胱颈漏斗形成率及URA、PUVA、BND比较 轻度SUI组膀胱颈漏斗形成率为48.0%,中度SUI组膀胱颈漏斗形成率为59.5%,重度SUI组膀胱颈漏斗形成率为81.6%,对照组膀胱颈漏斗形成率为16.7%。中、重度SUI组膀胱颈漏斗形成率均高于对照组(字2=10.900、25.210,P=0.001、0.000);重度SUI组膀胱颈漏斗形成率高于轻度SUI组(字2=7.847,P=0.007)。轻度SUI组URA高于对照组(P=0.049)。重度SUI组PUVA大于轻、中度SUI组(t=3.749、2.947,P=0.000、0.003);对照组PUVA大于轻度SUI组(t=2.156,P=0.039)。轻、中、重度SUI组BND均高于对照组(t=5.031、4.040、3.460,P=0.000、0.000、0.002)。见表3。
2.5 各项超声无数及其联合分析的ROC曲线分析 寻找各项参数的截断值,即膀胱颈漏斗形成、URA>67°、BND>27 mm,敏感度分别为65.00%、50.00%、63.00%,特异度分别为83.33%、91.67%、83.33%。以上三项参数AUC分别为0.742、0.674、0.786;三项参数联合分析时AUC为0.860,见表4和图4。
3 讨论
SUI主要是由于盆底支持结构受损或薄弱,导致膀胱颈、尿道周围起支撑作用的筋膜、韧带等结缔组织松弛薄弱,导致膀胱颈尿道活动度增大,腹压增高时膀胱压力不能有效传导至尿道,使膀胱内压大于尿道压而发生尿失禁[7]。经会阴超声检查不仅能实时观察受检者不同状态下盆底解剖结构的变化[8],还可以对各解剖结构的变化进行量化,尤其是对于前盆腔各项参数的测量,其重复性佳[9]。
目前,SUI的分度主要有主观和客观分度,客观分度主要基于尿垫试验,主观分度采用Ingelman-Sundberg分度法,但主观分度具有较强主观性。本研究根据1 h尿垫试验结果,将病例组分为轻度SUI组25例,中度SUI组37例,重度SUI组38例。通过四组组间比较可知,随着SUI的发展,膀胱颈漏斗形成率逐渐增加,特别是在重度SUI患者中,其形成率明显高于轻度SUI,差异有统计学意义(P<0.05);但轻、中度SUI患者和中、重度SUI患者膀胱颈漏斗形成率比较,差异无统计学意义(P>0.05);重度SUI组最大Valsalva状态的PUVA明显大于轻、中度SUI组,分析原因可能为PUVA与SUI的临床症状密切相关[10],但轻、中度SUI组间PUVA比较,差异无统计学意义(P>0.05);URA与BND在轻、中、重三组组间比较,差异均无统计学意义(P>0.05),与马琳等[11]研究结果不一致,分析原因可能为URA与SUI的分型有关,而与SUI分度无关,也可能与本次研究人群的选取有关。综上,最大Valsalva状态膀胱颈漏斗形成、PUVA对重度SUI患者的筛查有一定价值,但对轻、中度SUI患者的筛查有一定难度。
两组患者年龄、BMI及绝经率比较,差异均有统计学意义(P<0.05),而孕次及产次比较,差异均无统计学意义(P>0.05)。已有报道表明年龄及高BMI是SUI的危险因素[12]。随着年龄的增加,盆底支持结构会松弛、雌激素水平逐渐下降,进入绝经期后,雌激素水平会进一步快速的下降,盆底的支持组织会变得薄弱,支持力量下降,从而使膀胱颈尿道活动度增大进而有可能产生尿失禁。高BMI患者由于长期的腹压增加,盆底结构支持功能减弱致使膀胱颈及近端尿道活动性增高,尿道内压与增大的腹内压之间的平衡无法维持,导致尿液的漏出[11]。本研究与鲍颖洁等[13]研究结果不完全一致,可能与对照组例数太少有关。两组患者超声参数比较,SUI患者最大Valsalva状态的膀胱颈漏斗形成率、URA及BND均高于对照组,差异均有统计学意义(P<0.05),而静息状态下UIA和最大Valsalva状态的PUVA与对照组比较,差异无统计学意义(P>0.05),这与毕蓓蕾等[14]研究结果不完全一致,分析原因可能为PUVA与盆底器官的脱垂有关,而与SUI的发生关系不大,也可能与地域、研究人群的选择不同有关。研究表明,尿道内括约肌损伤,使尿道内口增宽,超声常提示膀胱颈漏斗形成[15-16]。本研究中对照组中最大Valsalva状态出现4例无尿液流出的膀胱颈漏斗形成,可能提示近端尿道的功能紊乱,但末端的括约肌维持着正常的控尿机制,而不出现漏尿,也有可能是排尿开始的生理性现象[5]。通过构建ROC曲线,寻找各项超声参数的截断值:膀胱颈漏斗形成、URA >67°、BND >27 mm,敏感度分别为65.00%、50.00%、63.00%,特异度分别为83.33%、91.67%、83.33%。以上3项参数AUC分别为0.742、0.674、0.786;3項参数联合分析时敏感度和特异度分别为78%、87.5%,AUC为0.860,由此可知,超声参数联合分析时可明显提高诊断效能,还弥补了单项参数敏感度较低的问题。本研究URA、BND诊断SUI的截断值均大于肖汀等[17-18]研究的诊断截断值,但BND诊断截断值与徐净等[19]研究结果一致,这可能与各地域SUI的严重程度分布不同,或与本次研究人群选取有关。
虽然经会阴超声检查对SUI分度的应用价值有限,但可以排除非SUI患者,从而减少不必要的尿动力学检查和过度治疗的可能性[20-21]。本研究中最大Valsalva状态膀胱颈漏斗形成、URA>67°、BND>27 mm三项参数联合诊断SUI的效能最高。
参考文献
[1]中华医学会妇产科学分会妇科盆底学组.女性压力性尿失禁诊断和治疗指南(2017)[J].中华妇产科杂志,2017,52(5):289-293.
[2]朱兰,郎景和,刘春燕,等.我国成年女性尿失禁患病状况的流行病学研究[J].中华妇产科杂志,2009,44(10):776-779.
[3]王雪勤,黄星,罗新.超声诊断技术在女性压力性尿失禁中的应用[J].现代妇产科进展,2011,20(7):567-568.
[4]赵爱民.女性压力性尿失禁的诊断与治疗[J].新医学,2005,36(10):615-616,619.
[5]卜岚,聂芳,杨丹,等.超声评价膀胱颈漏斗形成在女性压力性尿失禁中的意义[J].中国医学影像学杂志,2017,25(7):547-549,554.
[6]鲁蓉,张瑜,戴芙蓉,等.经会阴盆底超声在女性压力性尿失禁诊断中的应用[J].中华医学杂志,2018,98(33):2675-2677.
[7]李昆萍,谢文杰,郭志伟,等.盆底超声测量角量参数在女性压力性尿失禁中的应用[J].中国医学影像学杂志,2017,25(12):937-940.
[8]木其尔,史铁梅,张原溪,等.超声评估盆腔器官脱垂的进展[J].中国介入影像与治疗学,2017,14(12):772-775.
[9] Dietz H P,Haylen B T,Broome J.Ultrasound in the quantification of female pelvic organ prolapse[J].Ultrasound Obstet Gynecol,2001,18(5):511-514.
[10] Voll?yhaug I,Van Gruting I,Van Delft K,et al.Is bladder neck and urethral mobility associated with urinary incontinence and mode of delivery 4 years after childbirth?[J].Neurourol Urodyn,2017,36(5):1403-1410.
[11]马琳,阚艳敏,李宁,等.不同程度压力性尿失禁患者膀胱颈的超声观察及最佳诊断界值分析[J].中国临床医学影像杂志,2018,29(10):704-707.
[12] Dietz H P,Clarke B,Herbison P.Bladder neck mobility and urethral closure pressure as predictors of genuine stress incontinence[J].Int Urogynecol J Pelvic Floor Dysfunct,2002,13(5):289-293.
[13]鲍颖洁,胡孟彩,高桂香,等.盆底功能障碍性疾病的多因素分析[J].中南大学学报(医学版),2015,40(11):1229-1233.
[14]毕蓓蕾,李军.三维超声对压力性尿失禁妇女的盆底超声分析[J].医学影像学杂志,2018,28(6):979-982.
[15] Pirpiris A,Shek K L,Dietz H P.Urethral mobility and urinary incontinence[J].Ultrasound Obstet Gynecol,2010,36(4):507-511.
[16]程继.超声技术在女性压力性尿失禁诊断中的价值[J].国际泌尿系统杂志,2013,33(5):688-690.
[17]肖汀,张新玲,杨丽新,等.超声观察尿道旋转角在女性压力性尿失禁中的应用[J].中国临床医学影像杂志,2017,28(5):374-375.
[18]肖汀,张新玲,杨丽新,等.超声观察膀胱颈在压力性尿失禁诊断中的研究[J].中国超声医学杂志,2016,32(9):822-825.
[19]徐凈,张奥华,毛永江,等.膀胱颈移动度对女性压力性尿失禁患者的诊断价值[J/OL].中华腔镜泌尿外科杂志(电子版),2016,10(1):20-22.
[20] Xiao T,Chen Y,Gan Y,et al.Can Stress Urinary Incontinence Be Predicted by Ultrasound?[J].AJR Am J Roentgenol,2019,213(5):1163-1169.
[21]王李洁,何立红.经会阴实时三维超声对产后女性压力性尿失禁的诊断价值[J].中国医学创新,2016,13(35):105-109.
(收稿日期:2019-09-25) (本文编辑:姬思雨)
