肿瘤出芽与乳腺癌临床病理特征、肿瘤浸润淋巴细胞及患者预后的相关性探讨
2020-05-06郭锦全陈芳何丽萍
郭锦全 陈芳 何丽萍
[摘要] 目的 探討肿瘤出芽与乳腺癌临床病理特征、肿瘤浸润淋巴细胞及患者预后的相关性。 方法 选取2015年1月~2017年1月我院收治的89例乳腺癌患者肿瘤组织切片和资料,在显微镜下对乳腺癌临床病理特征观察,同时分析肿瘤浸润淋巴细胞与患者预后相关性。 结果 乳腺癌临床病理特征与人类表皮生长因子受体2、年龄、Ki67和肿瘤大小没有相关性,脉管癌栓侵袭、淋巴结阳性、组织学分级高与乳腺癌临床病理特征存在相关性;乳腺癌肿瘤浸润淋巴细胞水平与出芽状况呈反比关系,肿瘤出芽数量越多,乳腺癌肿瘤浸润淋巴细胞水平越低,肿瘤出芽数量越少,乳腺癌肿瘤浸润淋巴细胞水平越高;经随访,高肿瘤出芽组无病生存率为90%,低肿瘤出芽组无病生存率为98%,两组生存率存在明显差异,患者预后与乳腺癌肿瘤出芽水平存在相关性。 结论 乳腺癌肿瘤浸润淋巴细胞水平与出芽状况呈负相关,乳腺癌肿瘤恶性程度与出芽水平存在相关性,与恶性程度高的临床病理指标密切相关,可对患者预后产生影响。对肿瘤出芽与乳腺癌临床病理特征、肿瘤浸润淋巴细胞及患者预后的相关性探讨,可为患者临床治疗提供更有效理论依据和重要基础。
[关键词] 肿瘤出芽;乳腺癌;病理特征;肿瘤浸润淋巴细胞;相关性
[中图分类号] R737.9 [文献标识码] A [文章编号] 1673-9701(2020)05-0030-04
Correlation between tumor budding and clinicopathological features of breast cancer, tumor infiltrating lymphocytes and patient prognosis
GUO Jinquan1 CHEN Fang2 HE Liping3
1.Department of Breast and Thyroid Surgery, Guangzhou Panyu Central Hospital, Guangzhou 511400, China; 2.Department of Pathology, Guangzhou Panyu Central Hospital, Guangzhou 511400, China; 3.Statistics Office, Guangzhou Panyu Central Hospital, Guangzhou 511400,China
[Abstract] Objective To explore the correlation between tumor budding and the clinicopathological features of breast cancer, tumor infiltrating lymphocytes and patient prognosis. Methods The tumor tissue sections and data of 89 breast cancer patients treated in our hospital from January 2015 to January 2017 were selected, and the clinical and pathological characteristics of breast cancer were observed under a microscope. The correlation between tumor infiltrating lymphocytes and patient prognosis was also analyzed. Results The clinical characteristics of breast cancer were not related to human epidermal growth factor receptor 2 (HER-2), age, Ki67 and tumor size. There was a correlation between vascular tumor thrombus invasion, lymph node position, tissue high grades and clinical characteristics of breast cancer. The level of breast cancer tumor infiltrating lymphocytes had an inverse relationship with the budding status. The more tumor buds, the lower the level of breast cancer tumor infiltrating lymphocytes. The lower the number of tumor buds, and the higher the level of cancer infiltrating lymphocytes. After follow-up, the disease-free survival rate of the high tumor budding group was 90%, and the disease-free survival rate of the low tumor budding group was 98%. There was a significant difference in survival rates between the two groups. There was a correlation between patient prognosis and breast cancer tumor budding level. Conclusion The level of infiltrating lymphocytes of breast cancer is inversely related to the budding status. There is a correlation between the malignant degree of breast cancer tumors and the budding level, and it is closely related to the clinicopathological indicators of high malignancy, which can affect the prognosis of patients. The study of the correlation between tumor budding and the clinicopathological characteristics of breast cancer, tumor infiltrating lymphocytes and patient prognosis can provide more effective theoretical basis and important foundation for clinical treatment of patients.
[Key words] Tumor budding; Breast cancer; Pathological features; Tumor infiltrating lymphocytes; Correlation
乳腺癌是临床上发病率非常高的恶性肿瘤,对患者身体健康产生严重威胁,影响了患者正常生活[15]。相关报道表明,该病发病率出现逐年上升趋势,且发病年龄趋于年轻化。所以,需对该病发病因素进行积极探究,随着医学水平不断进步和发展,分析方法越来越多。当前,可通过分子指导与临床病例指标对治疗方案的制定和对患者预后进行判断。因为乳腺癌存在异质性,上述指标不能对患者预后进行准确判断[2]。所以,应对新的生物学指标进行探讨,旨在为患者提供更有效治疗,从而改善患者预后,提高患者生活质量[3]。肿瘤出芽指在肿瘤浸润最深处在间质内分布低于5个癌细胞或单个孤立癌细胞构成的癌巢,具有肿瘤肝细胞和上皮-间充质转化特性,是早期肿瘤转移阶段,严重影响肿瘤转移、进展和复发[4]。本研究主要围绕肿瘤出芽与乳腺癌临床病理特征、肿瘤浸润淋巴细胞及患者预后的相关性进行探讨,现报道如下。
1 资料与方法
1.1 一般资料
选取2015年1月~2017年1月我院收治的89例乳腺癌患者肿瘤组织切片和资料。纳入标准[5]:①临床资料完善;②经过相关诊断,确诊为乳腺癌患者;③符合乳腺癌临床诊断标准患者;④认知功能正常和依从性高患者。排除标准[6]:①不愿参与本次研究或临床数据不完善的患者;②伴有心绞痛或急性心肌梗死的患者;③凝血和肝肾功能异常患者;④妊娠期和哺乳期患者;⑤认知功能障碍和依从性低患者。本研究89例患者,年龄27~60岁,平均(43.39±8.39)岁。
1.2 方法
1.2.1 患者一般资料收集 对患者一般资料进行收集,主要包括淋巴转移状况、患者年龄、分子类型、肿瘤大小和组织学分级等[7]。
1.2.2 判读肿瘤出芽 依据过往文献报道,肿瘤浸润最深的间质内低于5个癌细胞或单个孤立癌细胞卵巢组成为肿瘤出芽[8]。无出芽表示间质最深处没有单个卵巢或癌细胞出芽。并在显微镜下,密集出芽视野进行选取,对肿瘤出芽状况进行分析,单个视野最多出芽个数表示肿瘤出芽数[9]。
1.2.3 肿瘤浸润淋巴细胞判读及水平检测标准 应用福尔马林对全部肿瘤组织进行固定,石蜡常规包埋对蜡块进行制作,在进行连续4 μm切片后,使用苏木素-伊红(HE)进行染色,由病理科医师对切片染色进行评价。在低倍显微镜视野下对代表性切片进行选择,并对肿瘤浸润淋巴细胞数目进行评估[10]。其水平以在浸润性乳腺癌边界处细胞占比进行分析,对远离正常乳腺小叶、肿瘤边界和原位癌浆细胞和淋巴细胞不进行计数。
1.3 观察指标
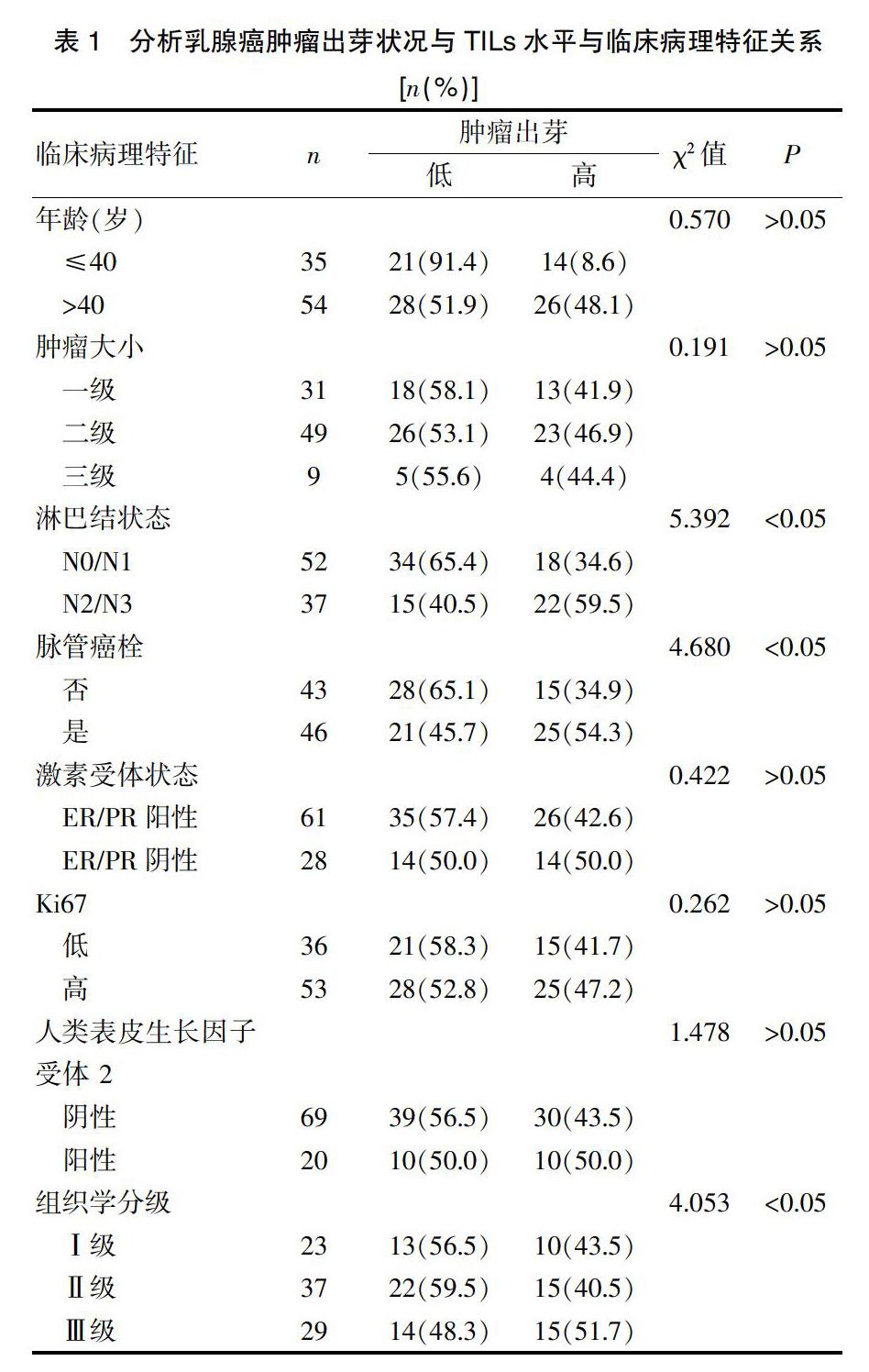
分析乳腺癌肿瘤出芽状况与TILs水平与临床病理特征关系,包括年龄、肿瘤大小、淋巴结状态、脉管癌栓侵袭、激素受体状态、Ki67、人类表皮生长因子受体 2、组织学分级等。同时对肿瘤浸润淋巴细胞与肿瘤出芽关系和患者预后与乳腺癌肿瘤出芽水平进行分析,对患者随访6个月。肿瘤出芽低高和肿瘤浸润淋巴细胞低高评价标准:根据Hida等的方法将TILs的浸润程度分级[11],在显微镜低倍视野下选定有代表性的切片,评估TILs所占肿瘤细胞及周围间质细胞的比例。
1.4 统计学方法
所有数据资料应用 SPSS 20.0 统计软件进行统计学分析,计数资料以[n(%)]表示,采用Spearman相关分析肿瘤出芽情况与临床病理特征和 TILs间的关系,组间差异采用 Log-rank 检验分析,P<0.05为差异有统计学意义。
2 结果
2.1 分析乳腺癌肿瘤出芽状况与TILs水平和临床病理特征关系
乳腺癌临床病理特征与人类表皮生长因子受体2、年龄、Ki67和肿瘤大小没有相关性,脉管癌栓侵袭、淋巴结阳性、组织学分级高与乳腺癌临床病理特征存在相关性,见表1。
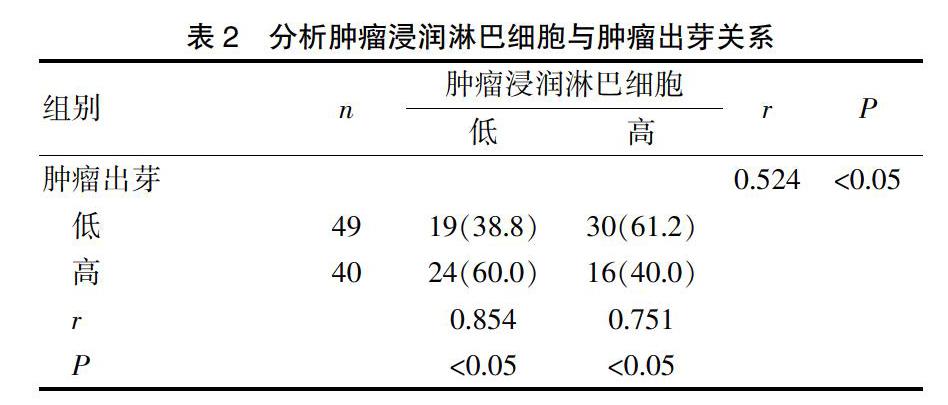
2.2 分析肿瘤浸润淋巴细胞与肿瘤出芽关系
乳腺癌肿瘤浸润淋巴细胞水平与出芽状况呈现反比关系,肿瘤出芽数量越多,乳腺癌肿瘤浸润淋巴细胞水平越低,腫瘤出芽数量越少,乳腺癌肿瘤浸润淋巴细胞水平越高,见表2。
2.3 分析患者预后与乳腺癌肿瘤出芽水平关系
随访2年后,低肿瘤出芽组中有3例疾病进展(其中骨转移2例,肝转移1例),高肿瘤出芽组中有6例疾病进展(其中骨转移2例,肝转移2例,肺转移1例,脑转移1例)。应用Kaplan-Merier生存分析发现,高肿瘤出芽组无病生存36例,生存率为90%,低肿瘤出芽组无病生存48例,无病生存率为98%,两组生存率比较存在明显差异,患者预后与乳腺癌肿瘤出芽水平存在相关性(r=0.694,P<0.05)。
3 讨论
本研究对肿瘤出芽与乳腺癌临床病理特征及患者预后的相关性进行探讨[12]。本研究结果显示,乳腺癌肿瘤出芽越多,远处转移较多,淋巴结分级高,脉管癌栓浸润较多,组织学分级高,对患者预后产生严重影响[13]。另外,本研究对免疫微环境中肿瘤浸润淋巴细胞与肿瘤出芽关系探究,效果理想[14]。
肿瘤出芽是分布在肿瘤间质内小于5个肿瘤细胞组成的癌巢或单个肿瘤细胞。临床研究证实,肿瘤出芽与膀胱癌、结直肠癌、鼻咽癌预后相关。肿瘤出芽是上皮-间充质转化早期阶段,且具有侵袭和迁移特征,在肿瘤转移过程中具有非常重要作用。而转移是由多种信号通路和细胞因子协同、多个环节参与及细胞内外微环境共同作用的复杂过程。曾在研究中证实,在肿瘤浸润淋巴细胞阳性乳腺患者中,淋巴结转移与肿瘤出芽存在相关性。本研究结果显示,乳腺癌临床病理特征与人类表皮生长因子受体2、年龄、Ki67和肿瘤大小没有相关性等无关,脉管癌栓侵袭、淋巴结阳性、组织学分级高与乳腺癌临床病理特征存在相关性。本次研究与临床研究结果具有一致性,本研究结果进一步表明肿瘤免疫微环境与肿瘤出芽可产生相互作用,对患者预后产生严重影响,可依据肿瘤出芽与乳腺癌肿瘤浸润淋巴细胞水平、临床病理特征进行有效治疗[11]。肿瘤出芽具有侵袭性和迁移性,在肿瘤转移方面具有很重要作用。因为信号通路和多种细胞因子会对转移产生影响,所以此过程为细胞外和细胞内微环境共同作用过程[15]。
乳腺癌肿瘤浸润淋巴细胞水平与出芽状况呈反比关系,肿瘤出芽数量越多,乳腺癌肿瘤浸润淋巴细胞水平越低,肿瘤出芽数量越少,乳腺癌肿瘤浸润淋巴细胞水平越高;經随访,高肿瘤出芽组无病生存率为90%,低肿瘤出芽组无病生存率为98%,两组生存率存在明显差异,结果表明,患者预后与乳腺癌肿瘤出芽水平存在相关性,并且会对患者预后产生严重影响。近年来,在抗肿瘤治疗中,免疫治疗及肿瘤免疫微环境潜在作用受到越来越多关注。其中,肿瘤免疫微环境中的重要成分为间质内肿瘤浸润淋巴细胞,为诱导肿瘤免疫应答和机体应对肿瘤细胞重要机制,TILs数量可在一定程度对机体对抗肿瘤的能力反应。相关学者表明,乳腺癌肿瘤浸润淋巴细胞水平与出芽过程,会出现微环境改变,如免疫应答细胞因子产生。
综上所述,乳腺癌肿瘤浸润淋巴细胞水平与出芽状况呈负相关,乳腺癌肿瘤恶性程度与出芽水平存在相关性,与恶性程度高的临床病理指标密切相关,可对患者预后产生影响。对肿瘤出芽与乳腺癌临床病理特征、肿瘤浸润淋巴细胞及患者预后的相关性探讨,可为患者临床治疗提供更有效理论依据和重要基础。
[参考文献]
[1] 曲少华,张杰,张伟,等.乳腺癌肿瘤出芽与肿瘤浸润淋巴细胞及患者预后的关系研究[J].中国病理生理杂志,2018,34(10):180-184.
[2] 潘贝晶,徐程,平国强,等.PD-L1在三阴性乳腺癌中的表达及其与预后的相关性[J].中华病理学杂志,2017, 46(12):822-826.
[3] 马兴聪,闫婉君,赵小瑶,等.Wnt/β-catenin信号活化与乳腺癌肿瘤浸润淋巴细胞的相关性及其临床意义[J].西安交通大学学报(医学版),2018,39(6):92-96.
[4] 沈辉,盛晗,陆建菊,等.程序性死亡受体1和T细胞免疫球蛋白黏蛋白分子3在乳腺癌肿瘤微环境中的表达、分布及其与临床病理特征的关系[J].中华医学杂志,2018,98(17):1352-1357.
[5] Nejati R,Goldstein JB,Halperin DM,et al. Prognostic significance of tumor-infiltrating lymphocytes in patients with pancreatic ductal adenocarcinoma treated with neoadjuvant chemotherapy[J]. Pancreas,2017,46(9):1180-1187.
[6] 陈翱翔,余岳,孟然,等.肿瘤浸润淋巴细胞比例对乳腺癌新辅助化疗疗效的预测作用[J].中国肿瘤临床,2017, 44(23):1184-1188.
[7] 刘仙花,余英豪,齐兴峰,等.鸡尾酒抗体D2-40/CD34-CK对淋巴结检出数量不足结直肠癌标本的临床病理评价[J].临床与实验病理学杂志,2019,35(1):18-22.
[8] 张玲玲,王晓琳,王小玲,等.非特殊型浸润性与伴髓样特征乳腺癌浸润淋巴细胞和细胞因子表达差异对预后影响研究[J].中华肿瘤防治杂志,2018,25(9):32-39.
[9] 王瑞刚,张月明,窦利州,等.56例早期结直肠癌内镜非治愈切除患者预后危险因素分析[J].中华胃肠外科杂志,2017,20(8):923-927.
[10] 杨宇石,石玉,郑美娟,等.乳腺癌中乙酰化转移酶P300和H3K56乙酰化蛋白表达与新辅助化疗及临床病理特征的相关性[J].临床与实验病理学杂志,2018,34(7):43-47.
[11] Hida,Akira I,Sagara,et al. Prognostic and predictive impacts of tumor-infiltrating lymphocytes differ between Triple-negative and HER2-positive breast cancers treated with standard systemic therapies[J]. Breast Cancer Research & Treatment,2016,158(1):1-9.
[12] Tanaka H,Hiramatsu S,Tamura T,et al. Abstract 4001:Infiltration of neutrophils in the tumor was associated with poor prognosis of patients with gastric cancer[J]. Cancer Research,2017,77(13):4001.
[13] 时兆婷,乐坚,陈雅玲,等.浸润性乳腺癌超声征象与腋下淋巴结转移的相关性研究[J].中华超声影像学杂志,2017,26(5):424-429.
[14] 鲁胜男,冯彦林,李雯,等.~(18)F-FDGPET/CTSUV_(max)与乳腺浸润性导管癌临床病理特征及新辅助化疗疗效的相关性[J].肿瘤防治研究,2019,46(2):46-50.
[15] 张明帅,王胄,蒋威华,等.荧光原位杂交检测乳腺癌HER2(++)扩增状态及其与临床病理的相关性[J].肿瘤防治研究,2018,45(9):42-45.
(收稿日期:2019-09-30)
